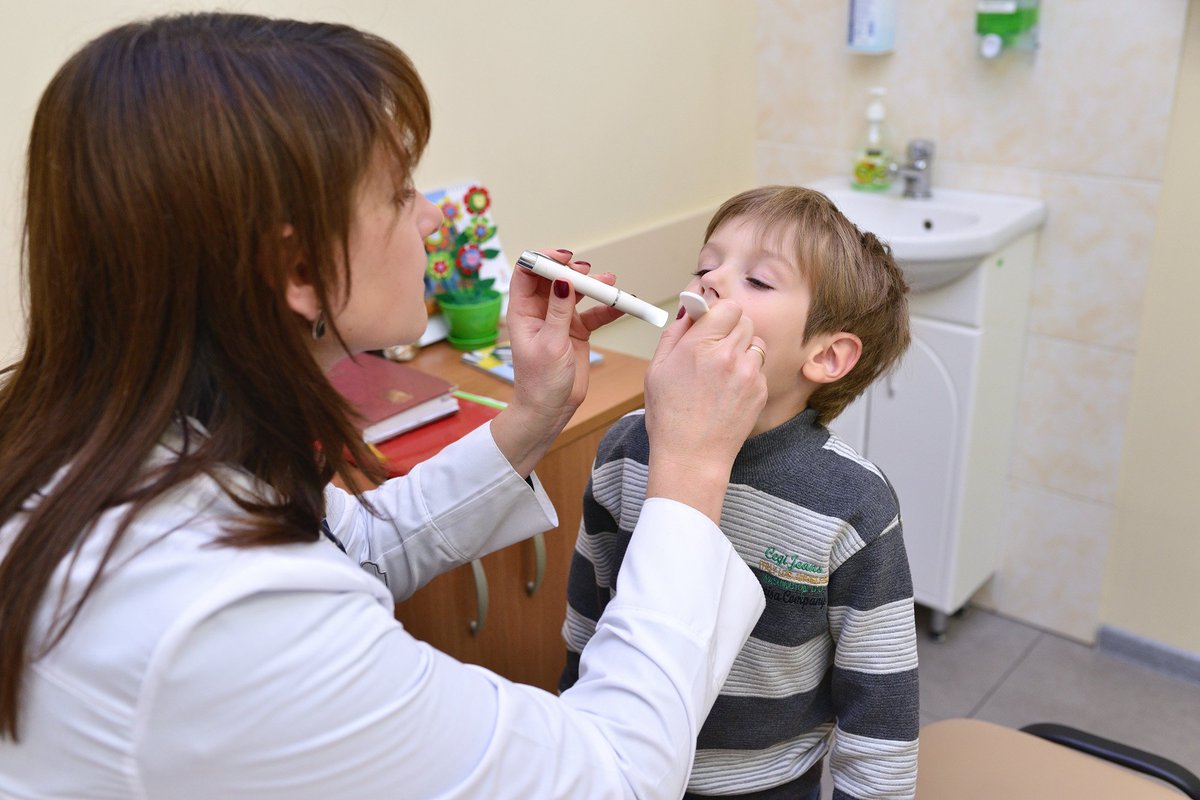
цена на аденотомию в Самаре
Существуют, так называемые, детские болезни: ветрянка, краснуха, скарлатина и т.п.. Но, пожалуй, одной из самых распространённых детских проблем являются аденоиды.
Что такое аденоиды?
Начнем с того, что аденоиды (а также Аденоидные вегетации, Носоглоточная миндалина) это не болезнь. Да, они являются частой причиной обращения к врачу, но изначально это полезный орган иммунной системы.
Аденоиды есть у всех детей и активно функционируют с рождения и до подросткового возраста и хоть и редко, но встречаются у взрослых. Поэтому наличие и увеличение Аденоидов — это норма, как, к примеру, прорезывание зубов.
Зачем они нужны?
Эта миндалина входит в состав лимфоидного кольца глотки и является одним из первых барьером на пути инфекции, попавшей в организм. В виду незрелости иммунной системы ребенка, а также раннего попадания в агрессивный мир социума (детский сад, бэби-клубы и прочие места скопления людей) именно аденоиды встают на его защиту.
Так как они активно включаются в процесс распознавания и борьбы с инфекцией, происходит их увеличение в объеме.
Что происходит при увеличении аденоидов?
У всех детей рано или поздно выявляют увеличение аденоидов 1, 2 или 3 степеней. Как было сказано ранее, это нормальный физиологический процесс. Но ввиду расположения аденоидов это доставляет ряд проблем, таких как:
- кашель, особенно по ночам и утром,
- постоянные выделения из носа разного характера,
- затруднение носового дыхания, в том числе храп и сопение во сне,
- снижение слуха и громкоголосость,
- частые простудные заболевания.
Поэтому увеличение аденоидов до определенной степени является базисом, а наличие различных жалоб и/или воспаление аденоидов (Аденоидит) являются поводом для лечения.
Когда нужно принять решение об операции?
Для того, чтобы определиться, что ребенку необходима операция по удалению аденоидов, необходима консультация ЛОР-врача. Осмотрев ребенка, беседуя с мамой о течении болезни, испробовав методы консервативного лечения, врач принимает решение об операции или напротив, советует отложить её.
Осмотрев ребенка, беседуя с мамой о течении болезни, испробовав методы консервативного лечения, врач принимает решение об операции или напротив, советует отложить её.
Среди показаний для удаления аденоидов выделяют 2 группы: абсолютные и относительные.
К абсолютным относят:
- СОАС (синдром обструктивного апноэ сна),
- постоянное дыхание ребенка через рот,
- неэффективность консервативного лечения экссудативного среднего отита.
Относительные показания:
- частые болезни,
- сопение или храп во сне,
- периодические отиты, бронхиты, которые можно наблюдать консервативно, но в любой момент решить проблему хирургически.
Как происходит операция в Клиническом госпитале ИДК?
Удаление аденоидов в Клиническом госпитале ИДК проходит в максимально комфортных условиях для маленького пациента.
Сама операция происходит под общим обезболиванием и видеоконтролем с использованием шейвера (инструмент, который имеет режущую поверхность только с одной стороны, предотвращая травматизацию других здоровых тканей) и коагуляции (для исключения осложнения – кровотечения).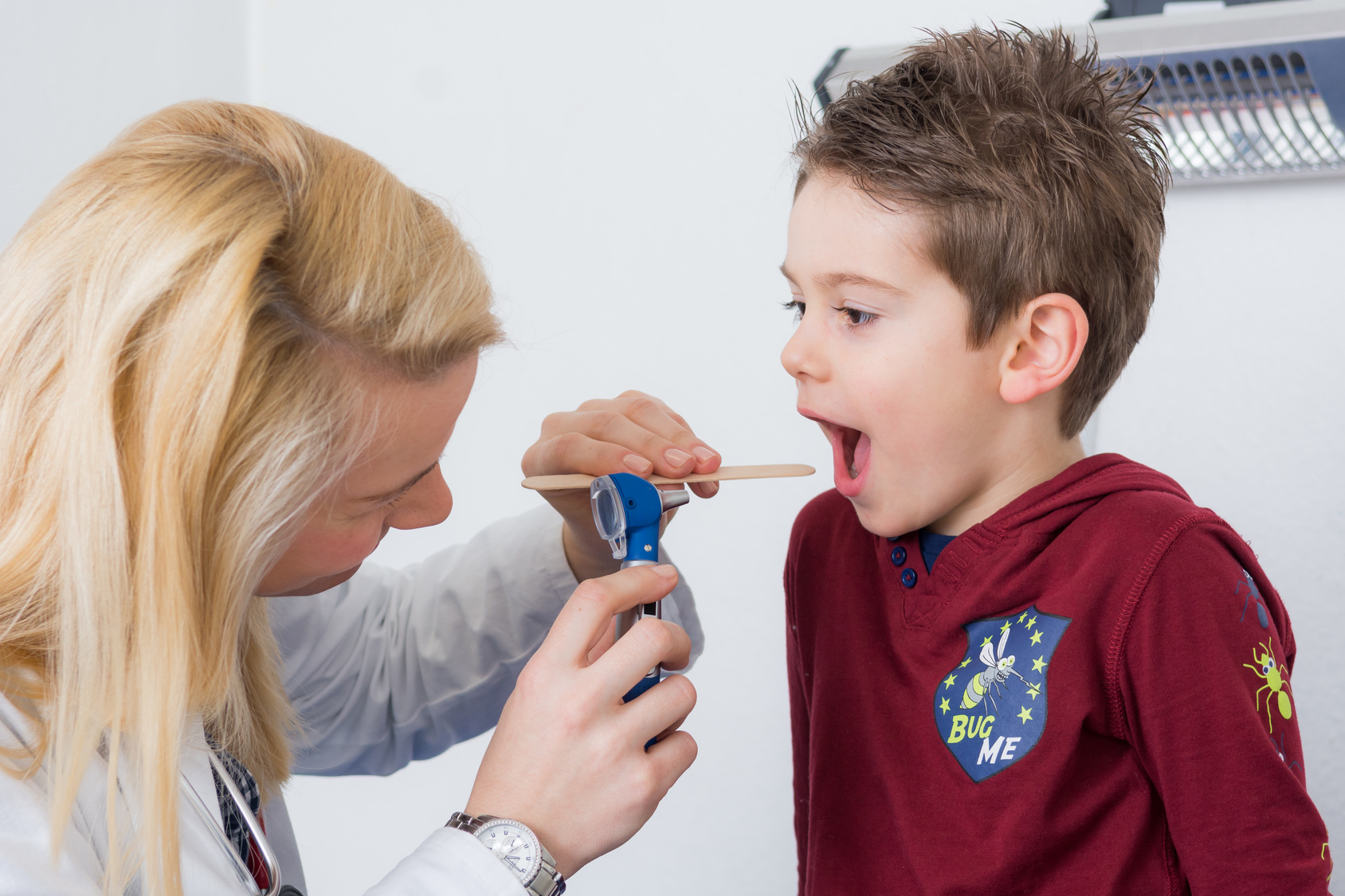
Операция проводится в специально отведенной для этого функциональной ЛОР-операционной на современном оборудовании фирмы Karl Storz.
Какой наркоз вводится?
Операция проводится с использованием общего обезболивания с интубацией.
Преимущества введения интубационного наркоза:
- устраняется опасность закупорки дыхательных путей;
- обеспечивается более точная дозировка вещества;
- обеспечивает оптимальное насыщение организма кислородом;
- ликвидируется опасность нарушения дыхания из-за ларингоспазма;
- уменьшается «вредное» пространство;
- возможность успешного регулирования основными функциями организма.
Родители сопровождают ребенка до самой операционной, где его вводят в искусственный сон. После окончания операции родителей приглашают к операционной, чтобы при пробуждении ребенок снова видел их. Такой подход позволяет снизить нагрузку на сознание ребенка и провести операцию максимально комфортно для психики малыша.
Как происходит восстановление после операции?
Операция проводится одним днем.
С утра вы с ребенком поступаете в детское педиатрическое отделение Клинического госпиталя ИДК, через час-два проводится операция.
Затем пару часов ребенок вместе с вами наблюдается анестезиологом в палате интенсивной терапии.
После переводится в палату педиатрического отделения, где за малышом наблюдает оперирующий хирург. Если состояние ребенка удовлетворительное, то производится выписка домой с рекомендациями.
В течение 1 недели необходимо соблюдать домашний режим с ограничением контакта с инфекционными больными и избегать физических нагрузок.
Спустя неделю необходимо прийти к ЛОР-врачу на контрольный осмотр, после чего принимается решение о возможности посещения ребенком ДДУ и бэби-клубов.
Преимущества проведения операции в Клиническом госпитале:
- Проведение операции под видеоконтролем, что позволяет сделать её безопасной и менее травматичной.

- Использование современных методов удаления аденоидов (шейвером).
- Индивидуальный подход к каждому ребенку.
- Комфортные условия пребывания в детском стационаре, возможность родителей находиться рядом с ребенком.
- Послеоперационный контроль анестезиологом в палате интенсивной терапии.
Удаление аденоидов
08.01.2019
Удаление аденоидов

Показания и противопоказания к проведению аденэктомии
Наиболее подходящий возраст для аденэктомии – от 3 до 7 лет. Показаниями к операции являются:
- Разрастание лимфоидной ткани 3 степени
- Снижение слуха и постоянные отиты
- Частые рецидивы ОРВИ, хронических синуситов, бронхитов
- Неприятный запах изо рта
- Храп и одышка
- Осиплость голоса, проблемы с речью
- Изменения лицевых костей «аденоидное» лицо
Аденоиды встречаются и у взрослых, но намного реже и симптоматика при этом менее выражена. Лечение также может быть консервативным и радикальным, показаниями к которому является:
- Частые ОРВИ, трахеиты и бронхиты
- Одышка днем и затрудненное дыхание ночью, апноэ, храп
Противопоказаниями к операции являются:
- Заболевания крови, плохая свёртываемость, анемия
- Злокачественные новообразования
- Респираторные заболевания
- ЛОР-заболевания в период обострения
- Общее ослабление организма, истощение
- Вакцинация менее 30 дней назад
- Сосудистые патологии
- Возраст до 3 лет
Последствия, которые могут возникнуть, если вовремя не удалить аденоиды:
- Хронический отит, снижение слуха вплоть до полной глухоты
- Деформация лицевого скелета
- Нарушение прикуса, прорезывания зубов, кариес
- Развитие бронхиальной астмы
- Нарушения работы внутренних органов из-за постоянной интоксикации
Подготовка к операции, виды анестезии
Перед проведением аденэктомии, необходимо пройти обследования, сдать общие лабораторные анализы, коагулограмму, определить группу и резус, сдать анализ на ВИЧ и сифилис.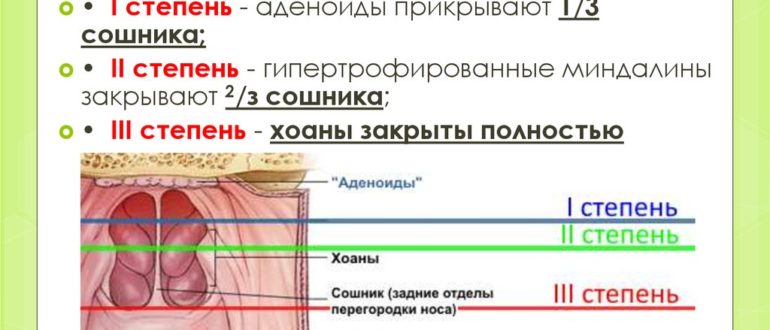 Иногда требуется дополнительная консультация смежных специалистов – аллерголога, кардиолога и эндокринолога.
Иногда требуется дополнительная консультация смежных специалистов – аллерголога, кардиолога и эндокринолога.
При проведении операции, как правило, госпитализация не требуется, но может проводиться в стационаре, особенно если используется общий наркоз. За 12 часов до операции прекращается прием пищи, а за 4 часа нельзя пить воду.
Очень важно выбрать способ анестезии. Детям до 5 лет лучше проводить операцию под общим наркозом, чтобы избежать стресса, осложнений, связанных с беспокойством ребенка. Современные средства безопасны, практически не токсичны, а подбор препаратов выполняет анестезиолог после индивидуальной консультации.
Местная анестезия подходит для взрослых и детей старше 5 лет. Перед обезболиванием дают успокоительное, орошают слизистую анестетиком и проводят анестезию с помощью инъекции. При проведении операции под местным обезболиванием, крайне важна поддержка и подробное объяснение происходящего.
Методы проведения операции
- Классическая аденэктомия – наиболее распространенный способ удаления аденоидов с помощью специального скальпеля.
 Недостатком является невозможность увидеть зону, где проводится удаление, что может привести к повреждению здоровых тканей или рецидиву, если аденоиды не были удалены полностью.
Недостатком является невозможность увидеть зону, где проводится удаление, что может привести к повреждению здоровых тканей или рецидиву, если аденоиды не были удалены полностью. - Эндоскопический метод – использование специального оборудования, которое исключает «слепую зону», что помогает избежать ошибок, характерных для классического метода. Операция проводится под контролем специального зонда.
- Холодноплазменный метод – проведение операции с помощью специального оборудования. Этот способ позволяет минимизировать кровопотерю и удалить даже вросшие аденоиды, но следует внимательно относиться к квалификации врача, чтобы избежать повреждения здоровых тканей.
- Лазерное удаление позволяет избежать осложнений и кровотечений. Это безопасный и надежный метод, который используется достаточно давно.
- Радиоволновая аденэктомия – самый современный и нетравматичный, бескровный способ удаления аденоидов. При использовании этого способа, практически не бывает рецидивов, а операция переносится очень легко и безболезненно.

Послеоперационный период
В это время следует избегать соленой, а также острой и жареной пищи. Лучше готовить на пару. В первые дни можно употреблять протертые каши и супы, бульоны, овощи, паровые котлеты и печеные яблоки, пища должна быть теплой. Первый прием пищи допускается через 5 часов после операции. Можно пить воду, а также полоскать горло отварами трав, а также препаратами, назначенными врачом. Нельзя допустить перегрев или переохлаждение, контакта с больными респираторными заболеваниями, избегать скопления людей. Обязательно нужно выполнять специальные упражнения дыхательной гимнастики, принимать добавки для укрепления иммунитета, следить за физической нагрузкой.
Специалисты «Моей клиники» имеют большой опыт в проведении операций по удалению аденоидов пациентам любого возраста. Запишитесь к нам на прием и получите консультацию в удобное для вас время.
Ознакомиться с услугами, ценами и специалистами Отделения оториноларингологии «Моей клиники» можно по ссылке
Архив:
31. 03.2021
03.2021
Цистит
Цистит – воспалительное заболевание мочевого пузыря. Встречается преимущественно у женщин, что связано с анатомическими особенностями – короткая и широкая…
Лечение аденоидов лазером в Самаре
Среди взрослых и детей самой распространенной проблемой является избыточное разрастание миндалин, которое называется аденоидами. Различные внешние воздействия, могут вызвать воспаление аденоидов и вызвать ряд отклонений.
Одной из главных причин воспаления служат вирусные инфекции, возникающие в связи с ослаблением иммунитета. Лечение патологии зависит от факторов, способствующих ее развитию. Определить эти факторы может только специалист, который проведет своевременную диагностику. Как правило, для снятия воспаления миндалин применяются местные препараты, но в запущенных случаях есть показания к хирургическому вмешательству.
Как правило, для снятия воспаления миндалин применяются местные препараты, но в запущенных случаях есть показания к хирургическому вмешательству.
Возможно, понимание строения миндалины и процессов, происходящих при ее воспалении поможет пациенту вовремя обратиться за лечением.
Основная группа пациентов – это дети. В возрасте от 3 до 6 лет, в воспаленной миндалине преобладает лимфоидная ткань с крупными фолликулами, в которых активно развивается вторичная инфекция.
С течением времени, у детей от 7 до 10 лет, количество фолликулов растет, а значит, увеличивается площадь пораженной поверхности, превращаясь в настоящий рассадник бактерий и инфекции.
В возрасте 11-14 лет, дети сталкиваются с хроническим воспалительным процессом, который невозможно контролировать из-за сильной гиперплазии тканей.
Диагностика аденоидита у детей.
Заподозрить хронический аденоидит у детей можно по следующим признакам:
- Затруднения в носовом дыхании, приоткрытый рот;
- Появление гнусавости;
- Быстрая утомляемость, сонливость и храп, вызванные нарушением поступления кислорода в организм;
- Жалобы на головную боль;
- Отставание в развитии;
- Потеря аппетита;
- Ночной кашель;
- Снижение остроты слуха;
- Небольшое повышение температуры.

Поставить точный диагноз можно только с помощью специальных методов исследования. Врач, как правило, использует видеоэндоскопию. Если же случай запущенный, может потребоваться компьютерная томография головы.
Выводы:
Причинами аденоидита являются два основных фактора, приводящих к заболеванию:
- Воспаления, вызванные грибками и бактериями.
- Отек и увеличение аденоида, вследствие воспаления.
В соответствии с этими причинами специалисты «Частной Лор клиники» назначают определенную схему лечения. Они используют комбинацию современных антисептических препаратов, делают промывание носа и ингаляции.
Для лечения детей часто применяют абсолютно новый подход – лазерное снижение отека. Проводится процедура специальным инфракрасным лазером «Матрикс». Процедура проводится небольшим курсом (8-10 дней), абсолютно безболезненна для детей и приводит к достижению эффективного и долгого результата.
Лечение аденоидов в Иванове — Клиника офтальмохирургии «Светодар»
Ох уж, эти аденоиды!
Лучше не запускать проблему с носоглоточной миндалиной.
врач-отоларинголог клиники Светодар Завьялова Екатерина Юрьевна
К подростковому, а тем более взрослому возрасту проблемы аденоидов не существует. Зато с этим сталкивается практически каждая мама малыша. Пик увеличения аденоидов — период с 2 до 7 лет. Именно в этом возрасте ребенок начинает посещать детские учреждения и сталкиваться с инфекцией и вирусами, которые проникают через дыхательные пути. Первым иммунным барьером, который встречается на пути инфекций, и становятся носоглоточные миндалины, то есть аденоиды.
На первом профосмотре ребенка, который, как правило, проходит в год, выявляются дети группы риска: те, у кого слабость иммунной системы, аллергический статус, отягощенная наследственность по заболеваниям лор-органов, частоболеющие. Им рекомендован осмотр у лор-врача раз в полгода — в год.
Существует три степени увеличения миндалин, причем первую степень зачастую принято считать физиологической нормой, не требующей каких либо мер.
Во второй и третьей степенях начинают проявляться наиболее характерные клинические симптомы, которые могут заметить близкие родственники. Это — осложненное носовое дыхание ребенка по ночам, храп, сопение. Как правило, ребенок начинает дышать ртом, и инфекция проникает в нижележащие дыхательные пути, начинает часто болеть простудными заболеваниями. Наряду с этим могут возникать частые отиты, которые способны привести с снижению слуха. Также в конечном итоге могут формироваться признаки изменения лицевого скелета, так называемое аденоидное лицо: нарушается закладка зубов, формируется неправильный прикус, появляются тени под глазами, бледность кожных покровов, сопящее дыхание.
Обнаружить симптомы и заподозрить увеличение носоглоточной миндалины может мама и родственники, которые проводят больше времени с малышом. Лучше диагностировать проблему раньше, тем более что симптоматика ярко выраженная.
Лечение аденоидов носит в себе комплексный характер.
Первый этап – изменение образа жизни. Ребенок должен посещать детские учреждения. Дом – это одна среда, сад – другая. Малышу надо находиться в обществе, чтобы формировался иммунитет (без встречи с патогенными агентами этого не произойдет).Надо проводить общеукрепляющую терапию: ребенок должен больше находиться на свежем воздухе, принимать солнечные ванны, проявлять двигательную активность, заниматься спортом. Он также должен быть обеспечен полноценным питанием и сном.
Ребенок должен посещать детские учреждения. Дом – это одна среда, сад – другая. Малышу надо находиться в обществе, чтобы формировался иммунитет (без встречи с патогенными агентами этого не произойдет).Надо проводить общеукрепляющую терапию: ребенок должен больше находиться на свежем воздухе, принимать солнечные ванны, проявлять двигательную активность, заниматься спортом. Он также должен быть обеспечен полноценным питанием и сном.
Во второй стадии врач назначает медикаментозную терапию и проводит дополнительные исследования. Кстати, медикаментозное лечение не всегда проходит при помощи серьезных препаратов, часто используются и растительные средства. Но наиболее эффективен комплексный подход.
Увеличение миндалины до третьей степени не является абсолютным показанием для оперативного вмешательства, если со стороны других органов и систем нет никаких изменений. Назначается комплексное лечение при помощи медикаментов, добавляется физиолечение, по возможности санаторно-курортное лечение. Но если наблюдаются негативные изменения, если консервативное лечение не эффективно, тогда решается вопрос об операции.
Но если наблюдаются негативные изменения, если консервативное лечение не эффективно, тогда решается вопрос об операции.
узнать больше о лор -услугах клиники «Светодар»
узнать больше о враче-отоларингологе клиники
записаться на прием к врачу-отоларингологу
автор материла — Татьяна Хейфец
статья вышла в журнале «Мамочки. Иваново» №2(17)июнь, 2018г.
Аденотомия и тонзиллотомия у детей
Гипертрофия и воспаление аденоидов у детей нередко требует хирургического лечения, поскольку эта ЛОР-патология приводит к болезненным рецидивирующим отитам, хроническому риносинуситу, аденоидиту, затруднению дыхания, обструктивному апноэ сна (остановкам дыхания), снижению слуха, нарушению развития речи, формированию неправильного прикуса, нарушению развития лицевого скелета и развитию «аденоидного» типа лица. Кроме того, постоянное нарушение носового дыхания приводит к хронической гипоксии и существенно тормозит интеллектуальное развитие ребенка.
Удалять ли аденоиды (гланды) ребенку?
Вопреки распространенному стереотипу о «вреде» этой операции, следует отметить, что аденоиды выполняют функцию защиты и являются иммунным органом, поэтому важно выполнять современные щадящие вмешательства с применением эндоскопической техники, что позволяет удалить только пораженный – гиперплазированный участок аденоидной ткани, сохраняя сами иммунные структуры. Аденотомия выполняется по медицинским показаниям, если консервативная терапия не дает хороших результатов. В запущенной стадии воспаленные аденоиды деформирующим образом меняют вентиляцию полости носа, пазух и среднего уха. Они создают угрозу серьезных осложнений, которые могут привести к инвалидизации ребенка (стойкая тугоухость, хронический отит, хронический синусит), нарушению развития прикуса и внешности.
Только опытный врач сможет принять решение относительно целесообразности удаления пораженных аденоидов в каждом конкретном случае. В нашей клинике используются наиболее точные эндоскопические методы обследования носоглотки и уха.
Как удаляют аденоиды детям в клинике им. Н.И. Пирогова?
Эндоскопическая аденотомия — максимально деликатная хирургическая манипуляция, которая проводится в условиях медикаментозного сна. Она выполняется под контролем специального оборудования и видеосистемы с высоким разрешением. Лимфаденоидная ткань удаляется мягко и аккуратно именно в том месте, где это необходимо, сохраняя структуры, важные для нормального иммунитета ребенка. Поскольку процедура удаления аденоидов выполняется без травматизации, риск осложнений и период восстановления сводятся к минимуму. Как правило, уже через несколько часов после операции мы выписываем детей из клиники домой. Послеоперационный период проходит безболезненно. Важно помнить, что после хирургического вмешательства следует на некоторое время отказаться от физической нагрузки и избегать перегревания. После эндоскопической аденотомии период таких ограничений составляет всего 7-10 дней.
Как удаляют аденоиды у детей? Видео на нашем YouTube-канале
Резекция небных миндалин (тонзиллотомия) у детей
Гипертрофированные небные миндалины, также как аденоиды, могут стать причиной нарушения дыхания, храпа и даже апноэ (остановка дыхания) во сне.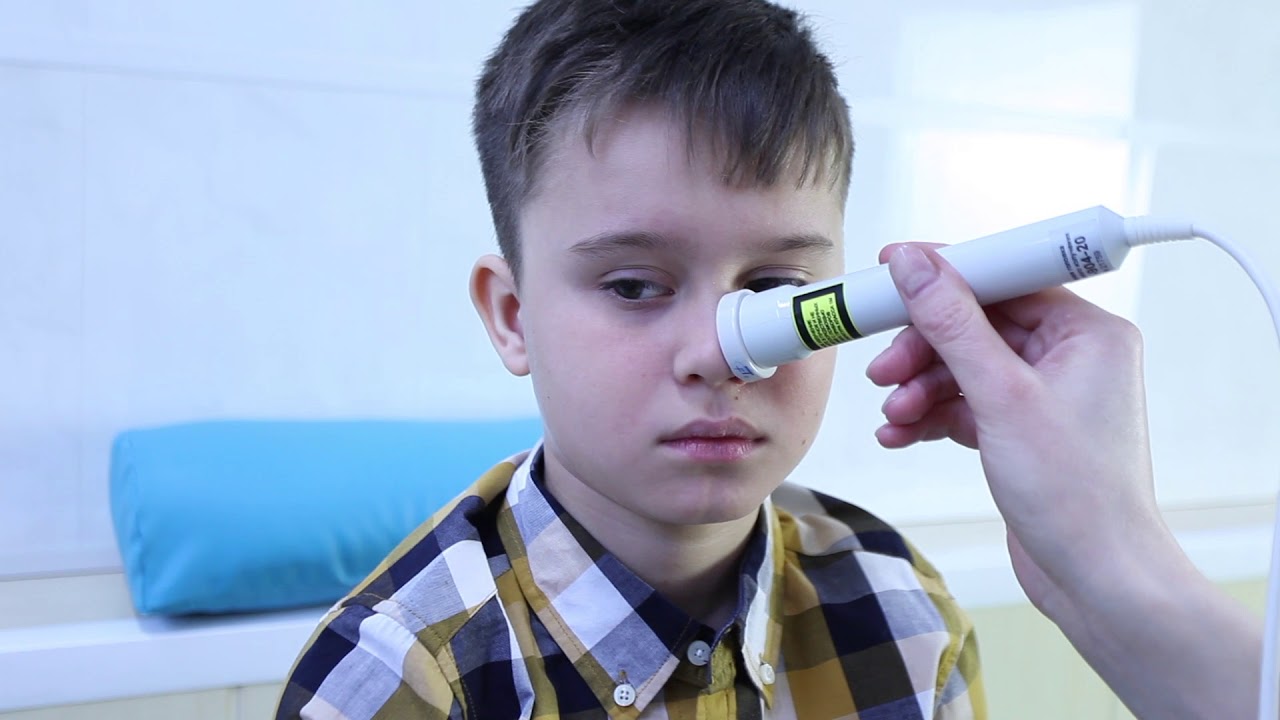 Миндалины у ребенка нередко становятся очагом воспаления во время простуды или ангины. Если за год малыш болеет до семи раз, особенно ангиной, которая опасна серьезными осложнениями, врач-отоларинголог может посоветовать решить проблему операционным путем. Сегодня тонзиллотомия выполняется несколькими методами: хирургически, с помощью лазера или путем замораживания тканей (криодеструкция миндалин).
Миндалины у ребенка нередко становятся очагом воспаления во время простуды или ангины. Если за год малыш болеет до семи раз, особенно ангиной, которая опасна серьезными осложнениями, врач-отоларинголог может посоветовать решить проблему операционным путем. Сегодня тонзиллотомия выполняется несколькими методами: хирургически, с помощью лазера или путем замораживания тканей (криодеструкция миндалин).
Преимущества детских ЛОР-операций в клинике Пирогова
Все лучшее — детям! В нашей клинике детские ЛОР-операции с применением современной эндоскопической техники выполняются доктором Вячеславом Валерьевичем Вавиным, вклад которого в развитие отечественного здравоохранения и медицины, а также уникальные операции по восстановлению дыхания, слуха и здоровья ЛОР-органов были неоднократно отмечены престижными премиями российских и европейских институтов. Совместно с коллегами из Италии в 2017 году доктор успешно выполнил уникальную реконструктивную операцию по восстановлению надгортанника и языка 5-летнему мальчику Антону из Кемеровской области. Это событие было освещено в крупных федеральных и региональных СМИ. Кроме того, доктор является кандидатом медицинских наук и автором более 10 патентов на лечение заболеваний уха, горла и носа.
Это событие было освещено в крупных федеральных и региональных СМИ. Кроме того, доктор является кандидатом медицинских наук и автором более 10 патентов на лечение заболеваний уха, горла и носа.
Помимо профессиональной помощи специалистов высокого класса мы предлагаем нашим пациентам:
Записаться на прием
Удаление аденоидов у детей в СПБ, низкие цены и отзывы
Лечение аденоидов
Проблема аденоидов – детская, поскольку у взрослых глоточная миндалина, как правило, отсутствует. Начиная с 12–13 лет, она естественным путем уменьшается, и к 30 годам ее почти уже не видно. Но не всегда всё идет так, как изначально задумано природой: на работу и постепенное затухание функций миндалины оказывают влияние инфекции и вирусы, врожденные и приобретенные патологии.
Пытаясь уберечь человека от вредных воздействий окружающей среды, лимфа разрастается, и миндалина увеличивается. Если носоглоточная миндалина увеличена сверх нормы, значит, она столкнулась с «атакой» инфекции или вируса. За счет слабого иммунитета, воспалительных процессов в полости носа, травм – процесс может выйти за пределы нормы. Аномально разросшаяся лимфа мешает свободно дышать и создает предпосылки для опасных последствий, вплоть до ухудшения слуха.
За счет слабого иммунитета, воспалительных процессов в полости носа, травм – процесс может выйти за пределы нормы. Аномально разросшаяся лимфа мешает свободно дышать и создает предпосылки для опасных последствий, вплоть до ухудшения слуха.
Своевременная диагностика и консультация врача
Наиболее часто аденоиды беспокоят детей, особенно до 7 лет. Считается, что в норме миндалины атрофируются сами, но если этого не происходит, нужно обратиться за квалифицированной помощью специалиста оториноларинголога.
Врач отмечает важность своевременного обращения к специалисту, до возникновения последствий, которые будет невозможно исправить! Если Ваш ребенок часто и продолжительно болеет насморком и страдает от заложенности носа, не ждите чуда от таблеток – приходите посоветоваться к врачу. Он проведет специальное обследование – эндоскопию носовой полости, чтобы подтвердить или опровергнуть хирургический диагноз и наметить эффективное лечение.
Симптомы заболевания
Среди признаков нездоровья у детей особое внимание обращайте на такие:
- затрудненное дыхание при отсутствии насморка;
- частые риниты и ангины;
- выделения из носа;
- утренний сухой кашель;
- сопение или храп ночью;
- мигрени;
- тембрально меняющийся или «пропадающий» голос;
- синдром постоянной усталости;
- покраснение глаз, учащенное моргание.

Операция как крайняя мера
К лечению аденоидов с помощью хирургии прибегают в крайнем случае, когда к этому действительно есть показания, ведь никто не хочет лишать растущий организм ребенка такой мощной защитной системы, как глоточная миндалина. Если носовое дыхание при увеличенных миндалинах сохранено, то операция может не потребоваться. Однако если другие варианты лечения исчерпаны, а стадия заболевания такова, что носоглотка полностью перекрыта, обращаются к современной хирургии.
Как правило, аденотомия осуществляется под местной анестезией, само удаление длится всего несколько минут, а его безопасность обеспечивается квалификацией врача и оборудованием экспертного класса. Но прежде, настаивают специалисты, обратитесь за консультацией к врачу и хорошо взвесьте решение! В нашем центре прием ведут, квалифицированные врачи: Азатян Екатерина Сергеевна, Семенов Сергей Викторович, Портнов Глеб Валерьевич.
Запись на консультацию и эндоскопию – по телефону: 8 (812) 561-49-81.
Удаление аденоидов у детей: операция, коблация плазмой
Как лечить аденоиды.
Лазеротерапия. Операция под наркозом
Существует два основных метода лечения аденоидов у детей — консервативный (безоперационный) и хирургический (операция).
Консервативные методы используются при лечении аденоидов 1 и 2 степени, аденоидита:- смазывание слизистой носа и аденоидов противоотечными и противовоспалительными препаратами
- промывание носа растворами антисептиков
- отсасывание слизи
- лазеротерапия при аденоидах у детей
- медикаментозная терапия (назначение противовоспалительных, противоотечных, иммуностимулирующих препаратов)
- лечение сопутствующих заболеваний ЛОР-органов
Аденоиды 3 степени подлежат удалению хирургическим путем.
Удаление аденоидов у детей лазером
При аденоидах возможно два вида воздействия лазером – терапевтическое и хирургическое. Хирургический метод предполагает удаление аденоидов (отрезание) сфокусированным лазерным лучом.
В нашей клинике лазер в качестве хирургического инструмента для удаления аденоидов не используется, так как он вызывает дополнительный ожог окружающих тканей.
На начальных стадиях аденоидита возможно терапевтическое лечение аденоидов лазером. Лазеротерапия при аденоидах проводится несколькими курсами из 6-10 сеансов и направлена на уменьшение отека, воспалительного процесса и восстановление иммунитета. Метод лечения аденоидов лазером не требует пребывания пациента в стационаре. Лазеротерапия назначается при незначительном воспалении аденоидов, обычно применяется в комплексе с медикаментозным лечением. В результате лечения аденоиды у детей не убираются полностью, а уменьшаются до нормальных размеров.
Аденоиды, лечение которых медикаментозно не дало результатов, удаляют хирургическим путем.
Удаление уденоидов у детей холодной плазмой (коблация)
Аденоиды: операция ребенку под наркозом
Нередко аденотомия (хирургическое удаление аденоидов) является единственным эффективным решением проблем с аденоидами. Удаление аденоидов в Москве, как правило, проводится под местной анестезией. В клинике МедикаМенте в Королеве проводится хирургическое лечение аденоидов у детей под наркозом. Благодаря высокому профессионализму медицинского персонала и современному материально-техническому обеспечению Центра применение общей анестезии не повышает риск операции, однако помогает предотвратить психологическую травму ребенка, связанную с болевыми ощущениями и потерей крови, которую он может увидеть при местном наркозе, и позволяет хирургу работать без спешки, тщательно удаляя все ткани, способные к вторичному разрастанию.
Психоэмоциональный стресс от местной анестезии при удалении аденоидов у детей значительно больше риска наркозных осложнений. Благодаря современной аппаратуре и опытным врачам, работающим в клинике детской хирургии МедикаМенте, операция проходит быстро и безопасно!
Холодноплазменная коблация аденоидов
ЛОР-отделение клиники «МедикаМенте» имеет в своем распоряжении современный электрохирургический холодноплазменный аппарат Коблатор (Coblator II), а так же эндоскопическое оборудование, необходимое для проведения щадящих, малоинвазивных оперативных вмешательств. Эндоскоп позволяет зрительно наблюдать процесс и полноту удаления аденоидной миндалины, а благодаря уникальному воздействию холодной плазмы коблатора, ткани удаляются практически безболезненно и с кратчайшими сроками послеоперационного заживления. Удаление аденоидов у детей именно этим способом во многом предотвращает возникновение рецидивов.
Что мы готовы предложить:
Современный и малотравматичный метод удаления
Коблация аденоидов (удаление холодной плазмой) — одна из наиболее передовых технологий в ЛОР хирургии. Минимальная толщина луча плазмы позволяет выполнять оперативное вмешательство, не повреждая подлежащие здоровые ткани, с минимальной кровопотерей. Воздействие при температуре 45-55°С обеспечивают бережную работу с оперируемыми тканями без обжигающего эффекта («холодная» плазма).
Индивидуальный комплексный подход к лечению
Мы даем гарантию качественного лечения. Эндоскопическое удаление аденоидов «под контролем глаза» во многом предотвращает возникновение рецидивов. Если увеличены и миндалины и аденоиды, возможно одновременное проведение двух процедур под одним наркозом: аденотомия и частичное подрезание небных миндалин (тонзиллотомия).
Всего один день в больнице
Удаление аденоидов у детей в МедикаМенте проводится по программе «Хирургия одного дня», что стало возможным благодаря современным эндоскопическим технологиям и «бескровному» методу коблации.
В удобное для Вас время
Дети в МедикаМенте оперируются вне очереди, поэтому вы имеете возможность пройти лечение в любое удобное для вас время, независимо от места вашей прописки …как записаться на лечение
Гипертрофия аденоидов — StatPearls — Книжная полка NCBI
Непрерывное обучение
Гипертрофия аденоидов — это обструктивное состояние, вызванное увеличенными аденоидами. Это может происходить с острой или хронической инфекцией аденоидов или без нее. Это состояние чаще встречается у детей, чем у взрослых; аденоиды естественным образом атрофируются и регрессируют в подростковом возрасте. Распространенность среди детей оценивается в 34,5 процента. Хотя это состояние обычно проходит самостоятельно из-за возрастной атрофии аденоидов, оно может привести к серьезным осложнениям.В этом упражнении будет рассмотрено представление и ведение пациентов с аденоидной гипертрофией и подчеркнута роль межпрофессиональной группы в улучшении результатов для пациентов с этим заболеванием.
Цели:
Объясните, как может поступить пациент с аденоидной гипертрофией.
Определите варианты лечения инфекционной и обструктивной гипертрофии аденоидов.
Определите, когда следует рассмотреть возможность аденоидэктомии.
Объясните, как хорошо скоординированные межпрофессиональные группы могут улучшить результаты для пациентов с аденоидной гипертрофией.
Введение
Гипертрофия аденоидов — это обструктивное состояние, связанное с увеличением размера аденоидов. Состояние может возникать с острой или хронической инфекцией аденоидов или без нее. Аденоиды представляют собой скопление лимфоэпителиальной ткани в верхней части носоглотки медиальнее отверстий евстахиевой трубы.Вместе с фауциальными и язычными миндалинами аденоиды составляют структуру, известную как кольцо Вальдейера, совокупность лимфоидной ткани, связанной со слизистой оболочкой, расположенной у входа в верхний пищеварительный тракт. Кровоснабжение аденоидов включает восходящую глоточную артерию с некоторым участием внутренних верхнечелюстных и лицевых артерий. Языкно-глоточный и блуждающий нервы обеспечивают сенсорную иннервацию аденоидов. Размер аденоидов имеет тенденцию увеличиваться в детстве, обычно достигая максимального размера к 6 или 7 годам, а затем регрессирует к подростковому возрасту.[1]
Этиология
Гипертрофия аденоидов может возникать как по инфекционной, так и по неинфекционной этиологии. Инфекционные причины гипертрофии аденоидов включают как вирусные, так и бактериальные патогены. Вирусные патогены, связанные с аденоидной гипертрофией, включают аденовирус, коронавирус, вирус Коксаки, цитомегаловирус (CMV), вирус Эпштейна-Барра (EBV), вирус простого герпеса, вирус парагриппа и риновирус. [2] [3] Многие виды аэробных бактерий вносят вклад в развитие инфекционной аденоидной гипертрофии, включая альфа-, бета- и гамма-гемолитические виды Streptococcus , Haemophilus influenzae , Moraxella catarrhalis, Staphylococcus aureus, Neisseria diporrhoeae, Chorynedobacterium, Choryneriabacterium и Choryneria. Mycoplasma pneumoniae .[4] [5] [2] Fusobacterium , Peptostreptococcus и Prevotella также были идентифицированы как анаэробные организмы, участвующие в инфекционной аденоидной гипертрофии. [6] [7] Также были предложены множественные неинфекционные причины гипертрофии аденоидов, включая гастроэзофагеальный рефлюкс [8], аллергии и воздействие сигаретного дыма. [9] У взрослых аденоидная гипертрофия также может быть признаком более серьезного состояния, такого как ВИЧ-инфекция [10], лимфома или сино-носовая злокачественная опухоль.[11]
Эпидемиология
Аденоидная гипертрофия чаще встречается у детей, чем у взрослых, поскольку аденоиды естественным образом атрофируются и регрессируют в подростковом возрасте. [1] Недавний метаанализ показал, что распространенность аденоидной гипертрофии среди рандомизированной репрезентативной выборки детей и подростков составила 34,46% [12].
История и физика
Аденоидная гипертрофия — это обструктивное состояние, симптоматика которого зависит от закупоренной структуры. Закупорка носа гипертрофированной лимфоидной тканью может вызвать у пациента жалобы на ринорею, затрудненное дыхание через нос, хронический кашель, постназальное выделение жидкости, храп и / или нарушение дыхания во сне у детей.Если заложенность носа значительна, у пациента может развиться синусит и он может жаловаться на лицевую боль или давление. Обструкция евстахиевой трубы может привести к появлению симптомов, соответствующих дисфункции евстахиевой трубы, таких как приглушенный слух, оталгия, треск или треск в ухе и / или рецидивирующие инфекции среднего уха. [13]
При физикальном обследовании пациент с аденоидной гипертрофией часто дышит через рот, голос имеет гипоназальный характер и может иметь черты лица, известные как аденоидные фации, которые включают высокое сводчатое твердое небо, увеличенную высоту лица и ретрогнатия.[14] [15] Полный медицинский осмотр должен быть направлен на исключение других потенциальных причин обструкции носа, таких как инородные тела в носу, риносинусит, полипоз носа и врожденные аномалии, такие как атрезия хоан или стеноз грушевидной апертуры.
Оценка
Тщательного анамнеза и физического осмотра часто бывает достаточно для диагностики аденоидной гипертрофии. Боковая рентгенография головы и шеи использовалась для оценки аденоидов, особенно у суетливых или не склонных к сотрудничеству детей.[16] Видеоофлюороскопия также описывается как метод определения степени гипертрофии аденоидов. Оба этих рентгенологических метода показали некоторую надежность в диагностике гипертрофии аденоидов. Однако и то и другое связано с риском потенциально ненужного облучения. [17] Прямая визуализация аденоидов с помощью оптоволоконной назофарингоскопии — еще один вариант оценки аденоидов в клинических условиях с хорошей надежностью и без ненужного облучения.[18] [19]
Лечение / ведение
При острой и хронической инфекционной гипертрофии аденоидов лечение антибиотиками является подходящим первым шагом. Амоксициллин можно использовать при неосложненном остром аденоидите, однако ингибитор бета-лактамаз, такой как клавулановая кислота, должен быть включен при хронических или рецидивирующих инфекциях. Клиндамицин или азитромицин рассматриваются в качестве альтернативы пациентам с аллергией на пенициллин. Назальные стероиды были предложены в качестве дополнительного варианта лечения с некоторым краткосрочным успехом, однако в целом данные об эффективности этих препаратов неоднозначны.[20] [21] [22]
Аденоидэктомия — это вариант хирургического лечения гипертрофии аденоидов. Аденоидэктомия рассматривается у пациентов с рецидивирующими или стойкими обструктивными или инфекционными симптомами, связанными с гипертрофией аденоидов. [23] [24] Аденоидэктомия выполняется под общей анестезией, когда пациент находится в положении лежа на спине со слегка вытянутой шеей, а хирург сидит во главе операционного стола. Достаточное обнажение задней части глотки достигается за счет использования самоудерживающегося орального ретрактора, такого как ротовой кляп Кроу-Дэвиса, а аденоиды визуализируются с помощью наклонного зеркала.Описано множество методов выполнения аденоидэктомии. Острые инструменты, такие как аденоидная кюретка или аденотом, могут использоваться для резкого рассечения аденоидной ткани от задней стенки глотки с последующей тампонированием глотки или использованием аспирационной электрокоагуляции для гемостаза. Инструменты для аспирационной электрокоагуляции, коабляции, плазмы, лазера и микродебридера описаны в литературе как инструменты, используемые для удаления избыточной лимфоидной ткани во время аденоидэктомии.[25] [26] [27] Независимо от используемых инструментов, целью аденоидэктомии является хирургическое уменьшение массы лимфоидной ткани и / или удаление бактериальной биопленки с поверхности лимфоидной ткани. [28]
Дифференциальный диагноз
Симптомы аденоидной гипертрофии в первую очередь связаны с обструкцией носа и дисфункцией евстахиевой трубы. Таким образом, дифференциальный диагноз должен включать другие причины этих неспецифических симптомов, такие как:
Атрезия хоан
Стеноз грушевидной апертуры
Аллергический ринит
Острый или хронический синусит
полипоз
Интраназальный энцефалоцеле
Дермоид носа
Новообразование носоглотки
Острый средний отит
Хронический серопозитивный отит папиллома
ВИЧ
Прогноз
Аденоидная гипертрофия, как правило, является самоограничивающимся состоянием, которое проходит по мере атрофии аденоидов и регрессирует к подростковому возрасту.[1] Однако, учитывая потенциально серьезные осложнения и влияние на качество жизни пациентов, хирургическое лечение аденоидной гипертрофии применяется для многих пациентов ежегодно. В качестве иллюстрации этого факта, в 2006 г. в США было выполнено приблизительно 506 778 аденотонзиллэктомий и 129 540 аденоидэктомий [29].
Осложнения
Осложнения аденоидной гипертрофии часто рассматриваются как осложнения постоянного выпота в среднем ухе и / или нарушения дыхания во время сна, которые могут возникать в результате нелеченой гипертрофии аденоидов.Дети с аденоидной гипертрофией подвержены риску развития проблем с речью, языком и / или обучением в результате кондуктивной тугоухости, которая может возникать при стойком вторичном выпоте в среднем ухе. [30] [31] Гипертрофия аденоидов также подвергает пациентов риску нарушения дыхания во сне и апноэ во сне, что у детей может привести к поведенческим проблемам, ночному недержанию мочи, легочной гипертензии и может быть связано с психическими расстройствами, такими как депрессия и СДВГ. [32]
Консультации
Направление на осмотр отоларинголога следует рассматривать у любого ребенка с симптомами, указывающими на нарушение дыхания во сне, постоянный выпот в среднем ухе и / или рецидивирующие инфекции носа или глотки, несмотря на адекватное лечение антибиотиками.
Сдерживание и обучение пациентов
Обучение пациентов, врачей и смежных медицинских работников является ключевым компонентом предоставления наилучшей, основанной на фактических данных медицинской помощи для достижения улучшенных результатов для пациентов.
Жемчуг и другие проблемы
Аденоидная гипертрофия часто встречается у детей и часто носит инфекционный характер
Для постановки диагноза аденоидной гипертрофии часто достаточно тщательного анамнеза и физического осмотра
Гибкая назофарингоскопия — это метод безопасная и надежная альтернатива визуализации для оценки аденоидной гипертрофии
Стойкая или впервые возникшая аденоидная гипертрофия необычна для взрослых и может представлять более серьезное основное заболевание, такое как ВИЧ-инфекция или злокачественное новообразование, и требует дальнейшего исследования
Улучшение Результаты команды здравоохранения
межпрофессиональных бригадных клиники показали многообещающие результаты в плане улучшения показателей здоровья.Педиатрические межпрофессиональные клиники по аэродинамической пищеварительной системе являются типичным примером этой модели ухода за пациентами. В этом случае медсестры-преподаватели помогают обучать пациента и его семью. Несколько медицинских специалистов работают с медперсоналом для координации помощи. Фармацевт дает рекомендации по выбору антибиотиков и контролю за побочными эффектами. В недавней продольной серии случаев пациентов со стойкими симптомами после обследования и лечения одним специалистом у 73% пациентов было отмечено значительное улучшение имеющихся симптомов после лечения в межпрофессиональной клинике аэродинамической пищеварительной системы.[33] (Уровень V)
Хотя каждый медицинский работник, безусловно, играет свою роль в обеспечении превосходного ухода за пациентами, важно учитывать коллективную выгоду от более коллективного командного подхода к предоставлению комплексной медицинской помощи.
Дополнительное обучение / вопросы для повторения
Рисунок
Сагиттальный разрез носа, рта, глотки, гортани, аденоидной гипертрофии, патологии, обструкции носовых дыхательных путей. Предоставлено Генри Греем (общественное достояние)
Ссылки
- 1.
- Герингер Г.К., Видич Б. Эмбриогенез и анатомия кольца Вальдейера. Otolaryngol Clin North Am. 1987 Май; 20 (2): 207-17. [PubMed: 3601384]
- 2.
- Тарасюк А., Саймон Т., Таль А., Реувени Х. Аденотонзиллэктомия у детей с синдромом обструктивного апноэ во сне снижает обращение за медицинской помощью. Педиатрия. 2004 Февраль; 113 (2): 351-6. [PubMed: 14754948]
- 3.
- Proenca-Modena JL, Paula FE, Buzatto GP, Carenzi LR, Saturno TH, Prates MC, Silva ML, Delcaro LS, Valera FC, Tamashiro E, Anselmo-Lima WT, Arruda E .Гипертрофический аденоид является основным местом инфицирования бокавирусом человека 1. J. Clin Microbiol. 2014 август; 52 (8): 3030-7. [Бесплатная статья PMC: PMC4136160] [PubMed: 24920770]
- 4.
- Брук И., Шах К. Бактериология аденоидов и миндалин у детей с рецидивирующим аденотонзиллитом. Анн Отол Ринол Ларингол. 2001 сентябрь; 110 (9): 844-8. [PubMed: 11558761]
- 5.
- Swidsinski A, Göktas O, Bessler C, Loening-Baucke V, Hale LP, Andree H, Weizenegger M, Hölzl M, Scherer H, Lochs H.Пространственная организация микробиоты при аденоидите и тонзиллите в спокойном состоянии. J Clin Pathol. 2007 Март; 60 (3): 253-60. [Бесплатная статья PMC: PMC1860565] [PubMed: 16698947]
- 6.
- Holm K, Bank S, Nielsen H, Kristensen LH, Prag J, Jensen A. Роль Fusobacterium necrophorum при фаринготонзиллите — обзор. Анаэроб. 2016 декабрь; 42: 89-97. [PubMed: 27693542]
- 7.
- Брук I. Роль анаэробных бактерий при тонзиллите. Int J Pediatr Otorhinolaryngol. 2005 Янв; 69 (1): 9-19.[PubMed: 15627441]
- 8.
- Ren J, Zhao Y, Ren X. [Связь между аденоидной гипертрофией и экстрагастроэзофагеальной рефлюксной болезнью]. Лин Чунг Эр Би Ян Хоу Тоу Цзин Вай Кэ За Чжи. 2015 августа; 29 (15): 1406-8. [PubMed: 26685418]
- 9.
- Evcimik MF, Dogru M, Cirik AA, Nepesov MI. Гипертрофия аденоидов у детей с аллергическими заболеваниями и влияющими факторами. Int J Pediatr Otorhinolaryngol. 2015 Май; 79 (5): 694-7. [PubMed: 25758194]
- 10.
- Франция А.Дж., Кин Д.М., Дуглас Р.Х., Чизвик О.М., Сент-Клер Д., Бест Джей-Джей, Гудвин Г.М., Бреттл Р.П.Аденоидная гипертрофия у ВИЧ-инфицированных. Ланцет. 5 ноября 1988 г .; 2 (8619): 1076. [PubMed: 2
0]
- 11.
- Rout MR, Mohanty D, Vijaylaxmi Y, Bobba K, Metta C. Гипертрофия аденоидов у взрослых: серия случаев. Индийский J Otolaryngol Head Neck Surg. 2013 июл; 65 (3): 269-74. [Бесплатная статья PMC: PMC3696153] [PubMed: 24427580]
- 12.
- Pereira L, Monyror J, Almeida FT, Almeida FR, Guerra E, Flores-Mir C, Pachêco-Pereira C. Распространенность аденоидной гипертрофии: систематическая обзор и метаанализ.Sleep Med Rev.2018 Апрель; 38: 101-112. [PubMed: 29153763]
- 13.
- Buzatto GP, Tamashiro E, Proenca-Modena JL, Saturno TH, Prates MC, Gagliardi TB, Carenzi LR, Massuda ET, Hyppolito MA, Valera FC, Arruda E, Anselmo-Lima W.T. . Профиль возбудителей у детей со средним отитом с выпотом и гипертрофией аденоидов. PLoS One. 2017; 12 (2): e0171049. [Бесплатная статья PMC: PMC5322954] [PubMed: 28231295]
- 14.
- Пелтомяки Т. Влияние режима дыхания на рост черепа — еще раз.Eur J Orthod. 2007 Октябрь; 29 (5): 426-9. [PubMed: 17804427]
- 15.
- Харари Д., Редлих М., Мири С., Хамуд Т., Гросс М. Влияние ротового дыхания по сравнению с носовым дыханием на зубочелюстное и черепно-лицевое развитие у ортодонтических пациентов. Ларингоскоп. Октябрь 2010; 120 (10): 2089-93. [PubMed: 20824738]
- 16.
- Ферес М.Ф., Герман Дж. С., Каппеллетт М., Пигнатари СС. Боковой рентгеновский снимок черепа для диагностики аденоидной гипертрофии: систематический обзор. Int J Pediatr Otorhinolaryngol.2011 Янв; 75 (1): 1-11. [PubMed: 21126775]
- 17.
- Ysunza A, Pamplona MC, Ortega JM, Prado H. Видеофлюороскопия для оценки аденоидной гипертрофии у детей. Int J Pediatr Otorhinolaryngol. 2008 август; 72 (8): 1159-65. [PubMed: 18479759]
- 18.
- Lertsburapa K, Schroeder JW, Sullivan C. Оценка размера аденоидов: сравнение боковых рентгенографических измерений, оценки радиолога и носовой эндоскопии. Int J Pediatr Otorhinolaryngol. 2010 ноя; 74 (11): 1281-5.[PubMed: 20828838]
- 19.
- Парих С.Р., Коронел М., Ли Дж.Дж., Браун С.М. Валидация новой системы оценок для эндоскопического исследования гипертрофии аденоидов. Otolaryngol Head Neck Surg. 2006 ноя; 135 (5): 684-7. [PubMed: 17071294]
- 20.
- Чохан А., Лал А., Чохан К., Чакраварти А., Гомбер С. Систематический обзор и метаанализ рандомизированных контролируемых исследований роли мометазона в аденоидной гипертрофии у детей. Int J Pediatr Otorhinolaryngol. 2015 Октябрь; 79 (10): 1599-608.[PubMed: 26235732]
- 21.
- Демирхан Х., Аксой Ф., Озтуран О., Йилдирим Ю.С., Вейселлер Б. Медикаментозное лечение аденоидной гипертрофии с помощью «назальных капель флутиказона пропионата». Int J Pediatr Otorhinolaryngol. 2010 июль; 74 (7): 773-6. [PubMed: 20430451]
- 22.
- Kuhle S, Urschitz MS. Противовоспалительные препараты при обструктивном апноэ во сне у детей. Кокрановская база данных Syst Rev.2011, 19 января; (1): CD007074. [PubMed: 21249687]
- 23.
- Розенфельд Р.М., Шин Дж. Дж., Шварц С. Р., Коггинс Р., Ганьон Л., Хакелл Дж. М., Хелтинг Д., Хантер Л. Л., Куммер А. В., Пейн С. К., По Д. С., Велинг М. Уолш С.А., Корриган Мэриленд.Руководство по клинической практике: средний отит с выпотом (обновление). Otolaryngol Head Neck Surg. 2016 февраль; 154 (1 приложение): S1-S41. [PubMed: 26832942]
- 24.
- Baugh RF, Archer SM, Mitchell RB, Rosenfeld RM, Amin R, Burns JJ, Darrow DH, Giordano T, Litman RS, Li KK, Mannix ME, Schwartz RH, Setzen G, Wald ER, Wall E, Sandberg G, Patel MM., Американская академия отоларингологии — Фонд хирургии головы и шеи. Руководство по клинической практике: тонзиллэктомия у детей. Otolaryngol Head Neck Surg.2011 Янв; 144 (1 приложение): S1-30. [PubMed: 21493257]
- 25.
- Сьогрен П.П., Томас А.Дж., Хантер Б.Н., Баттерфилд Дж., Гейл С., Мейер Дж. Сравнение методик детской аденоидэктомии. Ларингоскоп. Март 2018; 128 (3): 745-749. [PubMed: 29152748]
- 26.
- Ида Дж.Б., Уорли Н.К., Амеди Р.Г. Золотая лазерная аденоидэктомия: отдаленные результаты безопасности и эффективности. Int J Pediatr Otorhinolaryngol. 2009 июн; 73 (6): 829-31. [PubMed: 19324425]
- 27.
- Kuo CY, Lin YY, Chen HC, Shih CP, Wang CH.Видео Назоэндоскопическая трансоральная аденоидэктомия с использованием PEAK PlasmaBlade: предварительный отчет о серии случаев. Biomed Res Int. 2017; 2017: 1536357. [Бесплатная статья PMC: PMC5387823] [PubMed: 28459055]
- 28.
- Drago L, De Vecchi E, Torretta S, Mattina R, Marchisio P, Pignataro L. Формирование биопленки бактериями, выделенными из верхних дыхательных путей до и после аденотонзиллэктомии . АПМИС. 2012 Май; 120 (5): 410-6. [PubMed: 22515296]
- 29.
- Bhattacharyya N, Lin HW.Изменения и закономерности в эпидемиологии детской аденотонзиллярной хирургии, 1996-2006 гг. Otolaryngol Head Neck Surg. 2010 ноя; 143 (5): 680-4. [PubMed: 20974339]
- 30.
- Lehmann MD, Charron K, Kummer A., Keith RW. Воздействие хронического выпота в среднем ухе на развитие речи и языка — описательное исследование. Int J Pediatr Otorhinolaryngol. 1979 сентябрь; 1 (2): 137-44. [PubMed: 553891]
- 31.
- Rosenfeld RM, Schwartz SR, Pynnonen MA, Tunkel DE, Hussey HM, Fichera JS, Grimes AM, Hackell JM, Harrison MF, Haskell H, Haynes DS, Kim TW, Lafreniere DC, ЛеБлан К., Макки В.Л., Неттервилль Д.Л., Пипан М.Э., Раол Н.П., Шеллхейз К.Г.Руководство по клинической практике: Тимпаностомические трубки у детей. Otolaryngol Head Neck Surg. 2013 июл; 149 (1 приложение): S1-35. [PubMed: 23818543]
- 32.
- Хуан Ю.С., Гийемино К. Детское обструктивное апноэ сна: где мы находимся? Adv Оториноларингол. 2017; 80: 136-144. [PubMed: 28738322]
- 33.
- Rotsides JM, Krakovsky GM, Pillai DK, Sehgal S, Collins ME, Noelke CE, Bauman NM. Является ли многопрофильная клиника по лечению аэродинамической пищеварительной системы более эффективной при лечении упорных жалоб на аэродинамический пищеварительный тракт, чем отдельный специалист? Анн Отол Ринол Ларингол.2017 июл; 126 (7): 537-543. [PubMed: 28474959]
Аденоидная гипертрофия — StatPearls — NCBI Bookshelf
Непрерывное образование
Аденоидная гипертрофия — это обструктивное состояние, вызванное увеличенными аденоидами. Это может происходить с острой или хронической инфекцией аденоидов или без нее. Это состояние чаще встречается у детей, чем у взрослых; аденоиды естественным образом атрофируются и регрессируют в подростковом возрасте. Распространенность среди детей оценивается в 34,5 процента.Хотя это состояние обычно проходит самостоятельно из-за возрастной атрофии аденоидов, оно может привести к серьезным осложнениям. В этом упражнении будет рассмотрено представление и ведение пациентов с аденоидной гипертрофией и подчеркнута роль межпрофессиональной группы в улучшении результатов для пациентов с этим заболеванием.
Цели:
Объясните, как может поступить пациент с аденоидной гипертрофией.
Определите варианты лечения инфекционной и обструктивной гипертрофии аденоидов.
Определите, когда следует рассмотреть возможность аденоидэктомии.
Объясните, как хорошо скоординированные межпрофессиональные группы могут улучшить результаты для пациентов с аденоидной гипертрофией.
Введение
Гипертрофия аденоидов — это обструктивное состояние, связанное с увеличением размера аденоидов. Состояние может возникать с острой или хронической инфекцией аденоидов или без нее.Аденоиды представляют собой скопление лимфоэпителиальной ткани в верхней части носоглотки медиальнее отверстий евстахиевой трубы. Вместе с фауциальными и язычными миндалинами аденоиды составляют структуру, известную как кольцо Вальдейера, совокупность лимфоидной ткани, связанной со слизистой оболочкой, расположенной у входа в верхний пищеварительный тракт. Кровоснабжение аденоидов включает восходящую глоточную артерию с некоторым участием внутренних верхнечелюстных и лицевых артерий.Языкно-глоточный и блуждающий нервы обеспечивают сенсорную иннервацию аденоидов. Размер аденоидов имеет тенденцию увеличиваться в детстве, обычно достигая максимального размера к 6 или 7 годам, а затем регрессирует к подростковому возрасту. [1]
Этиология
Аденоидная гипертрофия может возникать как по инфекционной, так и по неинфекционной этиологии. Инфекционные причины гипертрофии аденоидов включают как вирусные, так и бактериальные патогены. Вирусные патогены, связанные с аденоидной гипертрофией, включают аденовирус, коронавирус, вирус Коксаки, цитомегаловирус (CMV), вирус Эпштейна-Барра (EBV), вирус простого герпеса, вирус парагриппа и риновирус.[2] [3] Многие виды аэробных бактерий участвуют в развитии инфекционной гипертрофии аденоидов, включая альфа-, бета- и гамма-гемолитические виды Streptococcus , Haemophilus influenzae , Moraxella catarrhalis, Staphylococcus aureus, Neisseriabacterium gonorrhoeus , Chlamydophila pneumoniae и Mycoplasma pneumoniae . [4] [5] [2] Fusobacterium , Peptostreptococcus и Prevotella также были идентифицированы как анаэробные организмы, участвующие в инфекционной гипертрофии аденоидов.[6] [7] Также были предложены множественные неинфекционные причины гипертрофии аденоидов, включая гастроэзофагеальный рефлюкс [8], аллергии и воздействие сигаретного дыма. [9] У взрослых аденоидная гипертрофия также может быть признаком более серьезного заболевания, такого как ВИЧ-инфекция [10], лимфома или злокачественное новообразование носа [11].
Эпидемиология
Гипертрофия аденоидов чаще встречается у детей, чем у взрослых, поскольку аденоиды естественным образом атрофируются и регрессируют в подростковом возрасте. [1] Недавний метаанализ показал, что распространенность аденоидной гипертрофии среди рандомизированной репрезентативной выборки детей и подростков составила 34 человека.46% [12]
История и физика
Аденоидная гипертрофия — это обструктивное состояние, симптоматика которого зависит от закупоренной структуры. Закупорка носа гипертрофированной лимфоидной тканью может вызвать у пациента жалобы на ринорею, затрудненное дыхание через нос, хронический кашель, постназальное выделение жидкости, храп и / или нарушение дыхания во сне у детей. Если заложенность носа значительна, у пациента может развиться синусит и он может жаловаться на лицевую боль или давление.Обструкция евстахиевой трубы может привести к появлению симптомов, соответствующих дисфункции евстахиевой трубы, таких как приглушенный слух, оталгия, треск или треск в ухе и / или рецидивирующие инфекции среднего уха. [13]
При физикальном обследовании пациент с аденоидной гипертрофией часто дышит через рот, голос имеет гипоназальный характер и может иметь черты лица, известные как аденоидные фации, которые включают высокое сводчатое твердое небо, увеличенную высоту лица и ретрогнатия.[14] [15] Полный медицинский осмотр должен быть направлен на исключение других потенциальных причин обструкции носа, таких как инородные тела в носу, риносинусит, полипоз носа и врожденные аномалии, такие как атрезия хоан или стеноз грушевидной апертуры.
Оценка
Тщательного анамнеза и физического осмотра часто бывает достаточно для диагностики аденоидной гипертрофии. Боковая рентгенография головы и шеи использовалась для оценки аденоидов, особенно у суетливых или не склонных к сотрудничеству детей.[16] Видеоофлюороскопия также описывается как метод определения степени гипертрофии аденоидов. Оба этих рентгенологических метода показали некоторую надежность в диагностике гипертрофии аденоидов. Однако и то и другое связано с риском потенциально ненужного облучения. [17] Прямая визуализация аденоидов с помощью оптоволоконной назофарингоскопии — еще один вариант оценки аденоидов в клинических условиях с хорошей надежностью и без ненужного облучения.[18] [19]
Лечение / ведение
При острой и хронической инфекционной гипертрофии аденоидов лечение антибиотиками является подходящим первым шагом. Амоксициллин можно использовать при неосложненном остром аденоидите, однако ингибитор бета-лактамаз, такой как клавулановая кислота, должен быть включен при хронических или рецидивирующих инфекциях. Клиндамицин или азитромицин рассматриваются в качестве альтернативы пациентам с аллергией на пенициллин. Назальные стероиды были предложены в качестве дополнительного варианта лечения с некоторым краткосрочным успехом, однако в целом данные об эффективности этих препаратов неоднозначны.[20] [21] [22]
Аденоидэктомия — это вариант хирургического лечения гипертрофии аденоидов. Аденоидэктомия рассматривается у пациентов с рецидивирующими или стойкими обструктивными или инфекционными симптомами, связанными с гипертрофией аденоидов. [23] [24] Аденоидэктомия выполняется под общей анестезией, когда пациент находится в положении лежа на спине со слегка вытянутой шеей, а хирург сидит во главе операционного стола. Достаточное обнажение задней части глотки достигается за счет использования самоудерживающегося орального ретрактора, такого как ротовой кляп Кроу-Дэвиса, а аденоиды визуализируются с помощью наклонного зеркала.Описано множество методов выполнения аденоидэктомии. Острые инструменты, такие как аденоидная кюретка или аденотом, могут использоваться для резкого рассечения аденоидной ткани от задней стенки глотки с последующей тампонированием глотки или использованием аспирационной электрокоагуляции для гемостаза. Инструменты для аспирационной электрокоагуляции, коабляции, плазмы, лазера и микродебридера описаны в литературе как инструменты, используемые для удаления избыточной лимфоидной ткани во время аденоидэктомии.[25] [26] [27] Независимо от используемых инструментов, целью аденоидэктомии является хирургическое уменьшение массы лимфоидной ткани и / или удаление бактериальной биопленки с поверхности лимфоидной ткани. [28]
Дифференциальный диагноз
Симптомы аденоидной гипертрофии в первую очередь связаны с обструкцией носа и дисфункцией евстахиевой трубы. Таким образом, дифференциальный диагноз должен включать другие причины этих неспецифических симптомов, такие как:
Атрезия хоан
Стеноз грушевидной апертуры
Аллергический ринит
Острый или хронический синусит
полипоз
Интраназальный энцефалоцеле
Дермоид носа
Новообразование носоглотки
Острый средний отит
Хронический серопозитивный отит папиллома
ВИЧ
Прогноз
Аденоидная гипертрофия, как правило, является самоограничивающимся состоянием, которое проходит по мере атрофии аденоидов и регрессирует к подростковому возрасту.[1] Однако, учитывая потенциально серьезные осложнения и влияние на качество жизни пациентов, хирургическое лечение аденоидной гипертрофии применяется для многих пациентов ежегодно. В качестве иллюстрации этого факта, в 2006 г. в США было выполнено приблизительно 506 778 аденотонзиллэктомий и 129 540 аденоидэктомий [29].
Осложнения
Осложнения аденоидной гипертрофии часто рассматриваются как осложнения постоянного выпота в среднем ухе и / или нарушения дыхания во время сна, которые могут возникать в результате нелеченой гипертрофии аденоидов.Дети с аденоидной гипертрофией подвержены риску развития проблем с речью, языком и / или обучением в результате кондуктивной тугоухости, которая может возникать при стойком вторичном выпоте в среднем ухе. [30] [31] Гипертрофия аденоидов также подвергает пациентов риску нарушения дыхания во сне и апноэ во сне, что у детей может привести к поведенческим проблемам, ночному недержанию мочи, легочной гипертензии и может быть связано с психическими расстройствами, такими как депрессия и СДВГ. [32]
Консультации
Направление на осмотр отоларинголога следует рассматривать у любого ребенка с симптомами, указывающими на нарушение дыхания во сне, постоянный выпот в среднем ухе и / или рецидивирующие инфекции носа или глотки, несмотря на адекватное лечение антибиотиками.
Сдерживание и обучение пациентов
Обучение пациентов, врачей и смежных медицинских работников является ключевым компонентом предоставления наилучшей, основанной на фактических данных медицинской помощи для достижения улучшенных результатов для пациентов.
Жемчуг и другие проблемы
Аденоидная гипертрофия часто встречается у детей и часто носит инфекционный характер
Для постановки диагноза аденоидной гипертрофии часто достаточно тщательного анамнеза и физического осмотра
Гибкая назофарингоскопия — это метод безопасная и надежная альтернатива визуализации для оценки аденоидной гипертрофии
Стойкая или впервые возникшая аденоидная гипертрофия необычна для взрослых и может представлять более серьезное основное заболевание, такое как ВИЧ-инфекция или злокачественное новообразование, и требует дальнейшего исследования
Улучшение Результаты команды здравоохранения
межпрофессиональных бригадных клиники показали многообещающие результаты в плане улучшения показателей здоровья.Педиатрические межпрофессиональные клиники по аэродинамической пищеварительной системе являются типичным примером этой модели ухода за пациентами. В этом случае медсестры-преподаватели помогают обучать пациента и его семью. Несколько медицинских специалистов работают с медперсоналом для координации помощи. Фармацевт дает рекомендации по выбору антибиотиков и контролю за побочными эффектами. В недавней продольной серии случаев пациентов со стойкими симптомами после обследования и лечения одним специалистом у 73% пациентов было отмечено значительное улучшение имеющихся симптомов после лечения в межпрофессиональной клинике аэродинамической пищеварительной системы.[33] (Уровень V)
Хотя каждый медицинский работник, безусловно, играет свою роль в обеспечении превосходного ухода за пациентами, важно учитывать коллективную выгоду от более коллективного командного подхода к предоставлению комплексной медицинской помощи.
Дополнительное обучение / вопросы для повторения
Рисунок
Сагиттальный разрез носа, рта, глотки, гортани, аденоидной гипертрофии, патологии, обструкции носовых дыхательных путей. Предоставлено Генри Греем (общественное достояние)
Ссылки
- 1.
- Герингер Г.К., Видич Б. Эмбриогенез и анатомия кольца Вальдейера. Otolaryngol Clin North Am. 1987 Май; 20 (2): 207-17. [PubMed: 3601384]
- 2.
- Тарасюк А., Саймон Т., Таль А., Реувени Х. Аденотонзиллэктомия у детей с синдромом обструктивного апноэ во сне снижает обращение за медицинской помощью. Педиатрия. 2004 Февраль; 113 (2): 351-6. [PubMed: 14754948]
- 3.
- Proenca-Modena JL, Paula FE, Buzatto GP, Carenzi LR, Saturno TH, Prates MC, Silva ML, Delcaro LS, Valera FC, Tamashiro E, Anselmo-Lima WT, Arruda E .Гипертрофический аденоид является основным местом инфицирования бокавирусом человека 1. J. Clin Microbiol. 2014 август; 52 (8): 3030-7. [Бесплатная статья PMC: PMC4136160] [PubMed: 24920770]
- 4.
- Брук И., Шах К. Бактериология аденоидов и миндалин у детей с рецидивирующим аденотонзиллитом. Анн Отол Ринол Ларингол. 2001 сентябрь; 110 (9): 844-8. [PubMed: 11558761]
- 5.
- Swidsinski A, Göktas O, Bessler C, Loening-Baucke V, Hale LP, Andree H, Weizenegger M, Hölzl M, Scherer H, Lochs H.Пространственная организация микробиоты при аденоидите и тонзиллите в спокойном состоянии. J Clin Pathol. 2007 Март; 60 (3): 253-60. [Бесплатная статья PMC: PMC1860565] [PubMed: 16698947]
- 6.
- Holm K, Bank S, Nielsen H, Kristensen LH, Prag J, Jensen A. Роль Fusobacterium necrophorum при фаринготонзиллите — обзор. Анаэроб. 2016 декабрь; 42: 89-97. [PubMed: 27693542]
- 7.
- Брук I. Роль анаэробных бактерий при тонзиллите. Int J Pediatr Otorhinolaryngol. 2005 Янв; 69 (1): 9-19.[PubMed: 15627441]
- 8.
- Ren J, Zhao Y, Ren X. [Связь между аденоидной гипертрофией и экстрагастроэзофагеальной рефлюксной болезнью]. Лин Чунг Эр Би Ян Хоу Тоу Цзин Вай Кэ За Чжи. 2015 августа; 29 (15): 1406-8. [PubMed: 26685418]
- 9.
- Evcimik MF, Dogru M, Cirik AA, Nepesov MI. Гипертрофия аденоидов у детей с аллергическими заболеваниями и влияющими факторами. Int J Pediatr Otorhinolaryngol. 2015 Май; 79 (5): 694-7. [PubMed: 25758194]
- 10.
- Франция А.Дж., Кин Д.М., Дуглас Р.Х., Чизвик О.М., Сент-Клер Д., Бест Джей-Джей, Гудвин Г.М., Бреттл Р.П.Аденоидная гипертрофия у ВИЧ-инфицированных. Ланцет. 5 ноября 1988 г .; 2 (8619): 1076. [PubMed: 2
0]
- 11.
- Rout MR, Mohanty D, Vijaylaxmi Y, Bobba K, Metta C. Гипертрофия аденоидов у взрослых: серия случаев. Индийский J Otolaryngol Head Neck Surg. 2013 июл; 65 (3): 269-74. [Бесплатная статья PMC: PMC3696153] [PubMed: 24427580]
- 12.
- Pereira L, Monyror J, Almeida FT, Almeida FR, Guerra E, Flores-Mir C, Pachêco-Pereira C. Распространенность аденоидной гипертрофии: систематическая обзор и метаанализ.Sleep Med Rev.2018 Апрель; 38: 101-112. [PubMed: 29153763]
- 13.
- Buzatto GP, Tamashiro E, Proenca-Modena JL, Saturno TH, Prates MC, Gagliardi TB, Carenzi LR, Massuda ET, Hyppolito MA, Valera FC, Arruda E, Anselmo-Lima W.T. . Профиль возбудителей у детей со средним отитом с выпотом и гипертрофией аденоидов. PLoS One. 2017; 12 (2): e0171049. [Бесплатная статья PMC: PMC5322954] [PubMed: 28231295]
- 14.
- Пелтомяки Т. Влияние режима дыхания на рост черепа — еще раз.Eur J Orthod. 2007 Октябрь; 29 (5): 426-9. [PubMed: 17804427]
- 15.
- Харари Д., Редлих М., Мири С., Хамуд Т., Гросс М. Влияние ротового дыхания по сравнению с носовым дыханием на зубочелюстное и черепно-лицевое развитие у ортодонтических пациентов. Ларингоскоп. Октябрь 2010; 120 (10): 2089-93. [PubMed: 20824738]
- 16.
- Ферес М.Ф., Герман Дж. С., Каппеллетт М., Пигнатари СС. Боковой рентгеновский снимок черепа для диагностики аденоидной гипертрофии: систематический обзор. Int J Pediatr Otorhinolaryngol.2011 Янв; 75 (1): 1-11. [PubMed: 21126775]
- 17.
- Ysunza A, Pamplona MC, Ortega JM, Prado H. Видеофлюороскопия для оценки аденоидной гипертрофии у детей. Int J Pediatr Otorhinolaryngol. 2008 август; 72 (8): 1159-65. [PubMed: 18479759]
- 18.
- Lertsburapa K, Schroeder JW, Sullivan C. Оценка размера аденоидов: сравнение боковых рентгенографических измерений, оценки радиолога и носовой эндоскопии. Int J Pediatr Otorhinolaryngol. 2010 ноя; 74 (11): 1281-5.[PubMed: 20828838]
- 19.
- Парих С.Р., Коронел М., Ли Дж.Дж., Браун С.М. Валидация новой системы оценок для эндоскопического исследования гипертрофии аденоидов. Otolaryngol Head Neck Surg. 2006 ноя; 135 (5): 684-7. [PubMed: 17071294]
- 20.
- Чохан А., Лал А., Чохан К., Чакраварти А., Гомбер С. Систематический обзор и метаанализ рандомизированных контролируемых исследований роли мометазона в аденоидной гипертрофии у детей. Int J Pediatr Otorhinolaryngol. 2015 Октябрь; 79 (10): 1599-608.[PubMed: 26235732]
- 21.
- Демирхан Х., Аксой Ф., Озтуран О., Йилдирим Ю.С., Вейселлер Б. Медикаментозное лечение аденоидной гипертрофии с помощью «назальных капель флутиказона пропионата». Int J Pediatr Otorhinolaryngol. 2010 июль; 74 (7): 773-6. [PubMed: 20430451]
- 22.
- Kuhle S, Urschitz MS. Противовоспалительные препараты при обструктивном апноэ во сне у детей. Кокрановская база данных Syst Rev.2011, 19 января; (1): CD007074. [PubMed: 21249687]
- 23.
- Розенфельд Р.М., Шин Дж. Дж., Шварц С. Р., Коггинс Р., Ганьон Л., Хакелл Дж. М., Хелтинг Д., Хантер Л. Л., Куммер А. В., Пейн С. К., По Д. С., Велинг М. Уолш С.А., Корриган Мэриленд.Руководство по клинической практике: средний отит с выпотом (обновление). Otolaryngol Head Neck Surg. 2016 февраль; 154 (1 приложение): S1-S41. [PubMed: 26832942]
- 24.
- Baugh RF, Archer SM, Mitchell RB, Rosenfeld RM, Amin R, Burns JJ, Darrow DH, Giordano T, Litman RS, Li KK, Mannix ME, Schwartz RH, Setzen G, Wald ER, Wall E, Sandberg G, Patel MM., Американская академия отоларингологии — Фонд хирургии головы и шеи. Руководство по клинической практике: тонзиллэктомия у детей. Otolaryngol Head Neck Surg.2011 Янв; 144 (1 приложение): S1-30. [PubMed: 21493257]
- 25.
- Сьогрен П.П., Томас А.Дж., Хантер Б.Н., Баттерфилд Дж., Гейл С., Мейер Дж. Сравнение методик детской аденоидэктомии. Ларингоскоп. Март 2018; 128 (3): 745-749. [PubMed: 29152748]
- 26.
- Ида Дж.Б., Уорли Н.К., Амеди Р.Г. Золотая лазерная аденоидэктомия: отдаленные результаты безопасности и эффективности. Int J Pediatr Otorhinolaryngol. 2009 июн; 73 (6): 829-31. [PubMed: 19324425]
- 27.
- Kuo CY, Lin YY, Chen HC, Shih CP, Wang CH.Видео Назоэндоскопическая трансоральная аденоидэктомия с использованием PEAK PlasmaBlade: предварительный отчет о серии случаев. Biomed Res Int. 2017; 2017: 1536357. [Бесплатная статья PMC: PMC5387823] [PubMed: 28459055]
- 28.
- Drago L, De Vecchi E, Torretta S, Mattina R, Marchisio P, Pignataro L. Формирование биопленки бактериями, выделенными из верхних дыхательных путей до и после аденотонзиллэктомии . АПМИС. 2012 Май; 120 (5): 410-6. [PubMed: 22515296]
- 29.
- Bhattacharyya N, Lin HW.Изменения и закономерности в эпидемиологии детской аденотонзиллярной хирургии, 1996-2006 гг. Otolaryngol Head Neck Surg. 2010 ноя; 143 (5): 680-4. [PubMed: 20974339]
- 30.
- Lehmann MD, Charron K, Kummer A., Keith RW. Воздействие хронического выпота в среднем ухе на развитие речи и языка — описательное исследование. Int J Pediatr Otorhinolaryngol. 1979 сентябрь; 1 (2): 137-44. [PubMed: 553891]
- 31.
- Rosenfeld RM, Schwartz SR, Pynnonen MA, Tunkel DE, Hussey HM, Fichera JS, Grimes AM, Hackell JM, Harrison MF, Haskell H, Haynes DS, Kim TW, Lafreniere DC, ЛеБлан К., Макки В.Л., Неттервилль Д.Л., Пипан М.Э., Раол Н.П., Шеллхейз К.Г.Руководство по клинической практике: Тимпаностомические трубки у детей. Otolaryngol Head Neck Surg. 2013 июл; 149 (1 приложение): S1-35. [PubMed: 23818543]
- 32.
- Хуан Ю.С., Гийемино К. Детское обструктивное апноэ сна: где мы находимся? Adv Оториноларингол. 2017; 80: 136-144. [PubMed: 28738322]
- 33.
- Rotsides JM, Krakovsky GM, Pillai DK, Sehgal S, Collins ME, Noelke CE, Bauman NM. Является ли многопрофильная клиника по лечению аэродинамической пищеварительной системы более эффективной при лечении упорных жалоб на аэродинамический пищеварительный тракт, чем отдельный специалист? Анн Отол Ринол Ларингол.2017 июл; 126 (7): 537-543. [PubMed: 28474959]
ЛОР — Горло и аденоиды в Пенсаколе, Флорида
Информация о тонзиллэктомии и аденоидэктомии
- Какие условия влияют на миндалины и аденоиды?
- Когда мне следует обратиться к врачу?
- Общие симптомы тонзиллита и увеличенных аденоидов
- и более…
Миндалины и аденоиды являются первой линией защиты организма как частью иммунной системы. Они «пробуют» бактерии и вирусы, которые попадают в организм через рот или нос, но иногда заражаются.Иногда они становятся скорее обузой, чем активом, и могут даже вызывать обструкцию дыхательных путей или повторные бактериальные инфекции. Ваш специалист по уху, носу и горлу (ЛОР) может предложить лучшие варианты лечения.
Что такое миндалины и аденоиды?
Миндалины и аденоиды похожи на лимфатические узлы или «железы» в области шеи, паха и подмышек. Миндалины — это два круглых комка в задней части горла. Аденоиды расположены высоко в горле за носом и у неба (мягкое небо) и не видны через рот или нос без специальных инструментов.
Что влияет на миндалины и аденоиды?
Двумя наиболее частыми проблемами, поражающими миндалины и аденоиды, являются повторяющиеся инфекции носа и горла и значительное увеличение, вызывающее заложенность носа и / или проблемы с дыханием, глотанием и сном.
Абсцессы вокруг миндалин, хронический тонзиллит и инфекции небольших карманов в миндалинах, которые образуют белые отложения с неприятным запахом, также могут поражать миндалины и аденоиды, вызывая их болезненность и опухоль.Рак миндалин встречается редко, но требует ранней диагностики и активного лечения.
Когда мне следует обратиться к врачу?
Вам следует обратиться к врачу, если вы или ваш ребенок испытываете общие симптомы инфицированных или увеличенных миндалин или аденоидов.
Ваш врач спросит о проблемах с ухом, носом и горлом, а также осмотрит голову и шею. Он или она может использовать небольшое зеркало или приспособление с гибкой подсветкой, чтобы увидеть эти области.
Другие методы, используемые для проверки миндалин и аденоидов:
- Медицинский анамнез
- Физикальное обследование
- Посев из горла / тесты на стрептококк — помогает определить инфекции в горле
- Рентген — помогает определить размер и форму аденоиды
- Анализы крови — полезны при диагностике таких инфекций, как мононуклеоз
- Исследование сна или полисомнограмма помогают определить, возникает ли нарушение сна из-за больших миндалин и аденоидов.
Тонзиллит и его симптомы
Тонзиллит — это инфекция миндалин. Один из признаков — отек миндалин. Другие симптомы:
- Миндалины краснее обычных
- Белый или желтый налет на миндалинах
- Небольшое изменение голоса из-за отека
- Боль в горле, иногда сопровождающаяся болью в ушах.
- Дискомфортное или болезненное глотание
- Увеличение лимфатических узлов (желез) на шее
- Лихорадка
- Неприятный запах изо рта
Увеличенные миндалины и / или аденоиды и их симптомы
Если у вас или вашего ребенка увеличены аденоиды, это может быть тяжело дышать носом.Если миндалины и аденоиды увеличены, может нарушиться дыхание во время сна. Другие признаки увеличения аденоидов или миндалин:
- Большую часть времени дыхание через рот вместо носа
- Носовые звуки «заблокированы», когда человек говорит
- Хронический насморк
- Шумное дыхание в течение дня
- Рецидивирующие ушные инфекции
- Храп ночью
- Беспокойство во время сна, остановки дыхания на несколько секунд ночью (может указывать на апноэ во сне).
Как лечат заболевания миндалин и аденоидов?
Бактериальные инфекции миндалин, особенно вызванные стрептококком, сначала лечат антибиотиками. Удаление миндалин (тонзиллэктомия) и / или аденоидов (аденоидэктомия) может быть рекомендовано, если есть рецидивирующие инфекции, несмотря на терапию антибиотиками, и / или затрудненное дыхание из-за увеличения миндалин и / или аденоидов. Такое затруднение дыхания вызывает храп и нарушение сна, что приводит к дневной сонливости и может даже вызвать поведенческие или школьные проблемы у некоторых детей.
Хронические инфекции аденоидов могут поражать другие области, такие как евстахиева труба — проход между задней частью носа и внутренней частью уха. Это может привести к частым инфекциям уха и скоплению жидкости в среднем ухе, что может вызвать временную потерю слуха. Исследования также показывают, что удаление аденоидов может помочь некоторым детям с хронической болью в ухе, сопровождающейся жидкостью в среднем ухе (средний отит с выпотом).
У взрослых возможность рака или опухоли может быть еще одной причиной удаления миндалин и аденоидов.У некоторых пациентов, особенно с инфекционным мононуклеозом, сильное увеличение может препятствовать прохождению дыхательных путей. Таким пациентам иногда помогает лечение стероидами (например, преднизоном).
Как подготовиться к операции
Дети
- Расскажите своему ребенку о его / ее чувствах и убедите его / ее в уверенности и поддержите
- Поощряйте идею о том, что процедура сделает его / ее более здоровым.
- Как можно больше будьте с ребенком до и после операции.
- Скажите ему / ей, что он / она ожидает боли в горле после операции, и что будут использоваться лекарства, чтобы облегчить боль.
- Убедите вашего ребенка, что операция не удаляет какие-либо важные части тела, и что он / она не будет выглядеть иначе после операции.
- Может быть полезно поговорить об операции с другом, которому сделали тонзиллэктомию или аденоидэктомию.
- Ваш отоларинголог может ответить на вопросы о хирургической процедуре.
Взрослые и дети
По крайней мере, за две недели до любой операции пациенту следует воздержаться от приема аспирина или других препаратов, содержащих аспирин.(ВНИМАНИЕ: детям нельзя давать аспирин из-за риска развития синдрома Рея). Ваш врач может попросить вас прекратить прием других лекарств, которые могут мешать свертыванию крови.
- Сообщите своему хирургу, если у пациента или его семьи были проблемы с анестезией или свертыванием крови. Если пациент принимает лекарства, страдает серповидно-клеточной анемией, имеет нарушение свертываемости крови, беременна или опасается переливания крови, об этом следует сообщить хирургу.
- Перед операцией может потребоваться анализ крови.
- Может потребоваться визит к врачу первичной медико-санитарной помощи, чтобы убедиться, что пациент находится в хорошем состоянии во время операции.
- Вам дадут конкретные инструкции о том, когда прекратить есть пищу и пить жидкости перед операцией. Эти инструкции чрезвычайно важны, поскольку при наведении анестезии может произойти рвота всего в желудке.
Когда пациент прибывает в больницу или хирургический центр, анестезиолог и медперсонал могут встретиться с пациентом и его семьей, чтобы просмотреть историю болезни пациента.Затем пациента доставят в операционную и введут анестетик. Внутривенные жидкости обычно вводят во время и после операции.
После операции пациент будет доставлен в зону восстановления. Персонал палаты восстановления будет внимательно наблюдать за пациентом до выписки. Каждый пациент уникален, и время выздоровления может быть разным.
Ваш ЛОР-специалист расскажет вам о предоперационном и послеоперационном уходе и ответит на ваши вопросы.
После операции
Может возникнуть несколько послеоперационных проблем.К ним относятся проблемы с глотанием, рвота, жар, боль в горле и ушах. Иногда после операции может возникнуть кровотечение изо рта или носа. Если у пациента есть кровотечение, немедленно сообщите об этом своему хирургу. Также важно пить жидкость после операции, чтобы избежать обезвоживания.
Любые вопросы или опасения, которые у вас есть, следует открыто обсуждать с вашим хирургом.
Атланта Детский ЛОР | Процедуры тонзиллэктомии в Атланте | Институт ЛОР в Атланте
К сожалению, бывает время, когда антибиотикотерапия не помогает избавиться от хронических инфекций миндалин, поражающих вашего ребенка.В других случаях у вашего ребенка могут быть увеличенные миндалины, которые вызывают громкий храп, обструкцию верхних дыхательных путей и другие нарушения сна. Лучшим средством лечения любого из этих состояний может быть тонзиллэктомия и аденоидэктомия (хирургическое удаление или уменьшение миндалин и аденоидов). Американская академия отоларингологии — хирургии головы и шеи (AAO — HNS) рекомендует детям с тремя и более инфекциями миндалин в год делать тонзиллэктомию с аденоидэктомией или без нее. Согласно AAO-HNS, дети с нарушениями сна также могут быть кандидатами на эти процедуры.
Тонзиллэктомия Сегодня
Первое сообщение о тонзиллэктомии было сделано римским хирургом Цельс в 30 году нашей эры. Он описал соскоб с миндалин, их вырывание или поднятие их крючком и иссечение их скальпелем. Сегодня скальпель по-прежнему является предпочтительным хирургическим инструментом для многих (отоларингологов) специалистов по ушам, носу и горлу. Однако доступны и другие процедуры. Выбор наилучшего зависит от объема необходимой процедуры (полное удаление миндалин или частичная тонзиллэктомия), а также от других факторов, таких как боль и послеоперационное кровотечение.Ниже приводится краткий обзор каждой процедуры:
Вы сказали: «Как мне найти детский ЛОР рядом со мной?»
Если это так, доверьтесь экспертам ЛОР Атланты в Институте ЛОР Атланты
Холодный нож (сталь) Рассечение
Удаление миндалин с помощью скальпеля — наиболее распространенный метод, применяемый сегодня отоларингологами. Миндалины полностью удаляются, пока молодой пациент находится под общим наркозом. Послеоперационное кровотечение минимально.
Электрокаутеризация
Электрокаутеризация обжигает ткань миндалин и помогает уменьшить кровопотерю за счет прижигания.Однако есть и обратная сторона. Исследования показали, что высокая температура электрокоагуляции (400 градусов по Цельсию) приводит к термическому повреждению окружающих тканей. Это может вызвать больший дискомфорт после хирургической процедуры.
Гармонический скальпель
Это медицинское устройство использует ультразвуковую энергию для вибрации лезвия со скоростью 55 000 циклов в секунду. Невидимая невооруженным глазом вибрация передает энергию тканям, обеспечивая одновременное рассечение и коагуляцию. Температура окружающих тканей достигает 80 градусов по Цельсию.Использование гармонического скальпеля приводит к точной резке с минимальным термическим повреждением.
Радиочастотная абляция
Монополярная радиочастотная термоабляция передает радиочастотную энергию ткани миндалин через вставленные зонды. Процедура может быть выполнена в офисе с использованием легкой седации или местной анестезии. После проведения лечения на миндалинах появляются рубцы, из-за которых они уменьшаются в размерах в течение нескольких недель. Лечение можно проводить несколько раз.Преимущества этой методики в том, что она вызывает минимальный дискомфорт, процедура довольно проста в выполнении, и пациенты могут сразу же вернуться в школу или на работу. Тонзиллярная ткань остается после процедуры, но менее заметна. Эта процедура рекомендуется для лечения увеличенных миндалин, а не для лечения хронического или рецидивирующего тонзиллита.
Лазер на двуокиси углерода
При лазерной абляции миндалин (LTA) отоларинголог использует ручной CO2 или KTP-лазер для испарения и удаления ткани миндалин.Этот метод уменьшает объем миндалин и устраняет углубления в миндалинах, в которых собираются хронические и рецидивирующие инфекции. Эта процедура рекомендуется при рецидивирующем тонзиллите, хронической боли в горле, тяжелом галитозе и обструкции дыхательных путей, вызванной увеличением миндалин.
LTA выполняется в течение 15–20 минут в офисе под местной анестезией. Пациент покидает офис с минимальным дискомфортом и на следующий день возвращается в школу или на работу. Кровотечение после тонзиллэктомии может возникнуть у 1–5 процентов пациентов.Исследования показывают, что лазерная технология приводит к незначительному уменьшению боли во время послеоперационного восстановления по сравнению с другими процедурами, что приводит к лучшему сну, снижению заболеваемости и меньшей потребности в лекарствах. С другой стороны, некоторые считают, что амбулаторные процедуры без седативных препаратов могут отрицательно повлиять на детей.
Микродебридер
Microdebrider — это вращающийся бритвенный прибор с приводом и постоянным отсосом, который часто используется во время хирургии носовых пазух. Он состоит из канюли или трубки, которая подсоединяется к наконечнику, который, в свою очередь, связан с двигателем с ножным управлением и всасывающим устройством.
Эндоскопический микродебрайдер используется для частичной тонзиллэктомии путем бритья миндалин. Эта процедура удаляет ту часть миндалин, которая вызывает непроходимость, при сохранении капсулы миндалин. На мышцы глотки надевают естественную биологическую повязку, чтобы предотвратить повреждение, воспаление и инфекцию. По сравнению с другими методами, эта процедура приводит к уменьшению послеоперационной боли, более быстрому выздоровлению и, возможно, меньшему количеству отсроченных осложнений.Однако частичная тонзиллэктомия рекомендуется только при увеличенных миндалинах, а не при повторных инфекциях.
Биполярная радиочастотная абляция (кобляция)
Эта процедура создает слой ионизированного солевого раствора, который разрушает молекулярные связи без использования тепла. Когда энергия передается ткани, происходит ионная диссоциация. Этот механизм можно использовать для удаления всей или только части ткани миндалин с термическим эффектом от 45 до 85 ° C. Он проводится под общим наркозом в операционной и может использоваться при увеличенных миндалинах и хронических или рецидивирующих инфекциях.Этот метод предлагает пациентам преимущества в виде минимальной боли, более быстрого заживления и меньшего объема послеоперационного ухода по сравнению с другими вариантами.
Проконсультируйтесь с одним из наших ЛОР-врачей в Атланте, чтобы узнать, какой метод может быть оптимальной процедурой для удаления или уменьшения миндалин и аденоидов у вашего ребенка.
Лазерная увулопалатопластика при храпе: средне- и долгосрочный субъективный и объективный анализ | Отоларингология | JAMA Отоларингология — хирургия головы и шеи
Цель Оценить субъективные и объективные средне- и долгосрочные результаты лазерной увулопалатопластики при храпе.
Дизайн Нерандомизированное проспективное испытание до и после.
Субъекты и вмешательства Четырнадцати пациентам была выполнена лазерная увулопалатопластика; Использованы 2 хирургические техники, различающиеся режимом вапоризации по средней линии неба.
Основные показатели результатов Субъективный анализ включал предоперационную и 2 послеоперационные оценки состояния храпа: 4 недели и 10.1 ± 7,9 месяцев (среднее ± стандартное отклонение) после завершения последнего лазерного лечения. Кроме того, до лечения и через 10,1 ± 7,9 месяцев регистрировались 5 других симптомов, связанных со сном; в то время пациенты также оценивали свое общее удовлетворение процедурой. Объективный анализ включал предоперационные ночные полисомнографические исследования, которые повторяли в послеоперационном периоде.
Результаты Было зарегистрировано снижение показателей храпа с 79% (11/14) до 57% (8/14); кроме того, состояние храпа ухудшилось с 7% (1/14) до 21% (3/14).Аналогичным образом, повторная оценка 5 других симптомов, связанных со сном, во время последнего визита выявила улучшение на 57%. Общее удовлетворение процедурой составило 43%. Результаты послеоперационных объективных исследований соответствовали результатам субъективных и продемонстрировали значительное ухудшение индекса респираторных нарушений у 3 (21%) из 14 пациентов, у которых развилось апноэ легкой степени. Эти результаты были обнаружены при использовании обоих лазерных методов.
Выводы Благоприятные субъективные краткосрочные результаты лазерной увулопалатопластики со временем ухудшались.Кроме того, послеоперационная ночная полисомнография показала, что процедура вызвала легкое обструктивное апноэ во сне у значительного числа пациентов, ранее не страдающих апноэ. Эти данные могут быть связаны с сужением небно-глотки и прогрессирующим небным фиброзом, вызванным термическим повреждением, нанесенным лазерным лучом.
ХРАП — обычное явление, которое может быть связано с беспокойным сном, ночным пробуждением, утренней усталостью, дневной сонливостью и гипоксемией.Храп, даже без апноэ, может быть фактором риска гипертонии, стенокардии, инфаркта мозга, легочной гипертензии и застойной сердечной недостаточности. 1 , 2 Это привело к поиску совместимого решения социально значимой проблемы и ее потенциально опасных для жизни патологических последствий.
Лазерная увулопалатопластика (LAUP) считается популярной и хорошо зарекомендовавшей себя хирургической процедурой для устранения храпа и лечения обструктивного апноэ во сне (OSA).Отчеты об эффективности процедуры от храпа были многообещающими, с показателем клинического успеха от 70% до 95%. 3 -5 Однако существует нехватка средне- и долгосрочных данных, касающихся устойчивости этих благоприятных результатов. Wareing и Mitchell, 5 Wareing et al, 6 и Ellis, 7 , например, продемонстрировали, что LAUP была связана со значительным количеством отложенных отказов. Кроме того, доступные отчеты включали субъективные данные для анализа эффективности LAUP при храпе, в то время как послеоперационная полисомнография (PSG) регулярно исключалась.Эта тенденция, вероятно, связана с обнадеживающими результатами исследования LAUP и высокой стоимостью исследований сна. Следовательно, хирурги оценивали процедуру с точки зрения устранения храпа, но им не хватало информации о возможных изменениях объективных параметров сна.
Это клиническое исследование является частью исследовательского проекта, проводимого по изучению поздних анатомических и гистопатологических изменений мягкого неба после LAUP 8 , 9 , и было проведено для оценки эффективности процедуры лечения храпа в отношении (1) устойчивость субъективных результатов с течением времени и (2) послеоперационный объективный результат.
Исследуемая популяция состояла из 14 пациентов, которые страдали от неприятного храпа и завершили курс лечения с помощью LAUP в период с 1 июня 1994 г. по 30 марта 1995 г. в амбулаторной клинике Главного госпиталя Меир, Медицинский центр Сапир, Кфар-Саба, Израиль. Все пациенты согласились участвовать в исследовании после того, как были проинформированы об известных преимуществах, рисках и осложнениях процедуры. Было 10 мужчин и 4 женщины в возрасте от 40 до 66 лет (среднее ± стандартное отклонение, 51.2 ± 7,5 года). В целом они были здоровы, а их средний индекс массы тела (рассчитанный как вес в килограммах, разделенный на квадрат роста в метрах) составлял 26,7 ± 3,7 (таблица 1).
Подробные истории болезни пациентов и партнеров по постели, имеющие отношение к обструкции верхних дыхательных путей, были получены в ходе структурированных интервью. Их попросили описать состояние своего храпа и указать отсутствие (0) или наличие (1) из 5 других симптомов, связанных со сном.Первые 3 были адресованы пациентам, а остальные 2 — их партнерам по постели и включали (1) ночное пробуждение, (2) утреннюю усталость, (3) дневную сонливость, (4) эпизоды апноэ во сне и (5) непроизвольное телесное повреждение. движения во сне. Для каждого пациента был подсчитан общий балл от 0 до 5.
Все пациенты прошли полное отоларингологическое обследование, включая гибкое оптоволоконное назофарингоскопическое исследование носа, глотки и гортани, а также ночную ПСГ с одновременной электроэнцефалографией, электрокардиографией, электромиографией и электроокулографией с поверхностными электродами.Поток воздуха в носу и рту контролировали с помощью термисторов, а дыхательное усилие оценивали с помощью индуктивной плетизмографии. Насыщение кислородом измеряли с помощью непрерывной импульсной оксиметрии пальца. Тяжесть ОАС выражалась индексом респираторных нарушений (RDI), рассчитываемым как среднее количество апноэ плюс гипопноэ за час сна. В исследовании были определены пациенты как (1) храпящих, , при RDI от 0 до 5, (2) с легкой обструкцией, , когда RDI от 6 до 20, (3) с умеренной обструкцией, , когда RDI от 21 до 40, сильно препятствовал , когда RDI было больше 40.Все пациенты были классифицированы как храпящие без апноэ, если их RDI составлял 5 или меньше. Пациенты были сфотографированы внутри ротовой полости с помощью 35-мм камеры (Yashica FX-3 Super 2000; Yashica, Tokyo, Japan), установленной с помощью медицинского объектива (Yashica 100 DX; Yashica), и настроены на фиксированный коэффициент воспроизведения в две трети. .
Были использованы две хирургические техники LAUP, различающиеся режимом небной вапоризации по средней линии. Девять пациентов прошли первую технику (тип 1), в которой сфокусированный непрерывный луч мощностью от 15 до 20 Вт использовался для иссечения увулярного основания на всю небную глубину, а затем распространился с обеих сторон на переднюю и заднюю столбы миндалин.Также была выполнена серийная лазерная тонзиллэктомия. Он проводился за 1–2 сеанса, в среднем 1,22 балла.
Пять пациентов прошли вторую технику (тип 2), в которой сквозные вертикальные канавки на всю толщину создавались на свободном крае мягкого неба, по обе стороны от язычка, с настройкой мощности от 15 до 20. W. С помощью сканера SwiftLase (Sharplan Lasers, Inc, Allendale, NJ), присоединенного к углекислотному лазеру, как описано Krespi et al, 4 , сердцевина язычка была удалена снизу вверх, в «рыбий рот», при этом слизистая язычка сохранилась.В конце концов язычок укорачивается и истончается на 80–90% от своего первоначального размера. Эта техника проводилась за 1-2 сеанса, в среднем 1,4.
Все пациенты были повторно обследованы через 4 недели и от 3,5 до 36 месяцев (среднее ± стандартное отклонение, 10,1 ± 7,9) после завершения последнего лазерного лечения. В обоих случаях их попросили сравнить храп с его дооперационным состоянием и ответить, был ли он (1) отменен или заметно уменьшен, (2) остался прежним или (3) ухудшился.Кроме того, в конце периода наблюдения оценивали 5 других симптомов, связанных со сном, и для каждого пациента рассчитывали общий балл от 0 до 5 (как описано ранее). Возможные различия между дооперационной и послеоперационной оценкой указывали, улучшилось ли состояние пациентов (1), (2) осталось неизменным или (3) ухудшилось. Их также попросили оценить их общую удовлетворенность процедурой, ответив да-нет.
PSG был повторен сразу после последнего контрольного посещения в той же лаборатории сна с использованием ранее определенных критериев оценки.Все пациенты были сфотографированы в ротовой полости сразу и через 2 недели и 10,1 ± 7,9 месяцев после последнего лазерного лечения.
Измерения выражены как среднее ± стандартное отклонение. Сравнение проводилось с помощью парного критерия t и непараметрического критерия Манна-Уитни. Значения вероятности P <0,05 считались значительными.
В таблице 2 сравниваются изменения в состоянии храпа и оценка каждого пациента по 5 другим симптомам, связанным со сном.В течение интервала между контрольными визитами улучшение храпа снизилось с 79% (11/14) до 57% (8/14), а ухудшение храпа увеличилось с 7% (1/14) до 21% (3/14). ). Анализ 5 других симптомов, связанных со сном, при последнем наблюдении показал аналогичный показатель успеха (57%). У одного пациента в этом отношении ухудшились симптомы. Общая удовлетворенность пациентов LAUP, которая также оценивалась при последнем контрольном визите, показала, что только 6 пациентов (43%) были удовлетворены, в то время как остальные 8 (57%) были недовольны и не хотели проходить процедуру снова.
В Таблице 3 сравниваются объективные данные, полученные до лечения и по завершении наблюдения. Средний предоперационный и послеоперационный RDI пациентов составлял 3,4 ± 2,1 против 5,0 ± 4,4, и разница между двумя цифрами не была статистически значимой. Тем не менее, послеоперационный RDI у 3 пациентов (пациенты 6, 9 и 12) значительно ухудшился, с новой оценкой, совместимой с легким СОАС. Статистический анализ подтвердил, что изменение RDI у этих пациентов было значительно больше ( P <.001), чем у остальных 11 пациентов, что указывает на то, что состояние первых существенно ухудшилось в результате лазерного лечения. Таким образом, у 21% (3/14) пациентов, которые изначально были храпящими, ухудшилось и развилось легкое апноэ, независимо от типа лазерной хирургии (Таблица 1 и Таблица 3). У этих пациентов не наблюдалось увеличения веса, и их индекс массы тела после операции не изменился. У 2 пациентов (пациенты 9 и 12) объективное ухудшение RDI соответствовало субъективному усилению храпа, тогда как у пациента 6 они были непостоянными.Еще 4 пациента (пациенты 1, 8, 10 и 13) также имели незначительное снижение параметров сна.
Средняя самая низкая сатурация кислорода значимо не различалась между дооперационными и послеоперационными измерениями (92,3% ± 5,9% против 92,9% ± 5,4%). Тем не менее, у 1 пациента (пациент 12) наблюдалось значительное снижение послеоперационной минимальной сатурации кислорода со 100% до 83%, что соответствовало повышению RDI с 0 до 11.
Внутриротовые фотографии показали, что ротоглоточный перешеек, который был существенно увеличен сразу после операции, уменьшился у всех пациентов в конце периода наблюдения.После процедур 1-го типа это уменьшение было связано с натяжением задних столбов, похожим на занавес, и натяжением латеральных стенок глотки медиально (рис. 1). После процедур 2 типа механизм был связан с постепенным сближением столбов миндалин из верхней самой узкой части вертикального желоба в виде застежки-молнии, 8 , что приводило к тракции задней занавески и медиальной тракции боковых стенок глотки ( Фигура 2).
Осложнения и побочные эффекты
Серьезных осложнений, в том числе послеоперационного кровотечения, не было.Наиболее частым побочным эффектом LAUP была боль, которая длилась от 5 до 14 дней (в среднем 9,7 ± 3,5 дня) после операции и была достаточно серьезной, чтобы пациенты не могли работать в течение 4,5 ± 3,1 дня. Пять пациентов (36%) жаловались на стойкую сухость или зуд в горле; кроме того, у 3 пациентов (21%) наблюдалось затруднение носового дыхания, из которых у 1 была заложенность носа.
По словам его сторонников, LAUP представляет собой значительное улучшение по сравнению с увулопалатофарингопластикой (UPPP), которая дает 86% -ный результат при лечении храпа 10 , но не лишена болезненности и серьезных осложнений. 11 Эта менее радикальная альтернатива — это бескровная офисная процедура, проводимая под местной анестезией и имеющая низкий уровень осложнений. В большинстве случаев он выполняется поэтапно, хорошо контролируется и обеспечивает оптимальное удаление тканей с минимальной опасностью передергивания. Также это считается менее затратной процедурой по сравнению с UPPP. 12 Данные показали, что эффективность использования LAUP для лечения храпа была сопоставима с эффективностью UPPP или превышала ее. Тем не менее, период последующего наблюдения не был зарегистрирован в предыдущих исследованиях 3 , 4 или был основан на коротком периоде от 4 до 6 недель. 12 -14
Наши субъективные данные о состоянии храпа подтвердили, что первоначальные результаты были обнадеживающими (процент успеха 79%) и совместимы с результатами, полученными другими исследователями. 5 Это может означать, что наша техника и хирургические навыки аналогичны тем, которые использовались в других исследованиях, и что LAUP повсеместно ассоциируется с ранними благоприятными результатами. Однако наша серия показала, что к концу периода наблюдения улучшение храпа было обнаружено только у 57% пациентов.Кроме того, анализ 5 других связанных со сном симптомов, проведенный во время последнего посещения, также показал улучшение только на 57%. Wareing и Mitchell 5 и Wareing et al 6 отметили, что, как и UPPP, 15 LAUP также ассоциировался с отложенными неудачами у значительного числа пациентов. Мало того, что частота отказов от храпа удвоилась между 1 и 6 месяцами после операции, но и оценка той же когорты через 24 месяца после операции выявила дальнейшее снижение с повторным появлением социально разрушительного храпа у одной пятой пациентов, которые ранее считались поправленными. из процедуры.Следовательно, общий показатель успеха на тот момент составил 55%. Аналогичным образом, Ellis 7 сообщил о раннем хорошем контроле храпа у 14 из 16 пациентов, но наблюдал дальнейший рецидив у 3 пациентов через 18 месяцев после операции. Таким образом, приведенные выше данные свидетельствуют о том, что в долгосрочной перспективе у пациентов наблюдается снижение успешности LAUP.
Интересен источник разрыва в 14% между темпами улучшения симптомов (57%) и удовлетворенностью пациентов процедурой (43%).Возникает вопрос, почему некоторые пациенты, которым лазерное лечение помогло устранить храп, утреннюю усталость, дневную сонливость, беспокойный сон и т. Д., Остались неудовлетворенными. Сильная и продолжительная боль, которую испытывали эти пациенты, могла затмить улучшение симптомов. Действительно, наиболее частым послеоперационным побочным эффектом в настоящем исследовании была боль, которая длилась до 14 дней и была достаточно сильной, чтобы пациенты не могли работать в среднем в течение 4,5 дней.Wareing и Mitchell 5 также рассмотрели эту проблему и обнаружили, что только 74% (25/34) пациентов, удовлетворенных процедурой, захотят пройти через нее снова из-за боли и других побочных эффектов.
Результаты настоящего исследования показали, что, помимо снижения уровня контроля храпа, наблюдалось фактическое ухудшение симптомов и признаков у довольно большой части пациентов. Таким образом, к концу периода наблюдения более одной пятой из них (21%) продемонстрировали субъективное ухудшение исходного состояния храпа.Кроме того, послеоперационная ПСГ, выполненная в то же время, показала, что у 3 пациентов, у которых прежняя RDI составляла 5, 5 и 0, произошло значительное ухудшение своего статуса и возникло легкое апноэ, с RDI 15, 10,1 и 11 соответственно. Недавно в трех статьях сообщалось об этом же открытии. 16 -18 Лауретано и др. 16 изучили эффективность LAUP у 12 храпящих и провели послеоперационные исследования сна у 3 из них. Измерения были статистически незначимыми, но они показали более чем 2-кратное увеличение среднего RDI (4.2 против 9,3). Walker et al. 17 обнаружили 23,7% ухудшение RDI после LAUP, от самой легкой до более тяжелой степени OSA. Ryan and Love 18 изучали эффективность LAUP у 44 пациентов с симптоматическим СОАС легкой и средней степени тяжести. Полисомнография, выполненная до и не менее чем через 3 месяца после операции, показала значительное ухудшение RDI у 30% пациентов. Следовательно, считается, что, поскольку лазерное лечение усугубляет СОАС у пациентов с апноэ, то же самое можно сказать и о храпящих.
Послеоперационный PSG обычно исключается из исследований LAUP по поводу храпа.Причины исключения этих тестов из повестки дня, вероятно, кроются в высокой стоимости ночных исследований и замечательной успешности предыдущих оценок, которые основывались на коротком периоде наблюдения. Наша работа показала, что PSG был незаменимым инструментом для изучения последствий LAUP для храпа, поскольку он выявлял ухудшение параметров дыхания, а именно осаждение de novo OSA. Эта тенденция наблюдалась при обоих типах лазерной хирургии. Однако из-за небольшого размера выборки представленные здесь данные следует интерпретировать с осторожностью, и необходимы дальнейшие исследования для подтверждения этих результатов.
Другая форма тепловой энергии также была связана с ухудшением объективных параметров сна. Coleman and Smith 19 оценили безопасность и эффективность радиочастотного уменьшения ткани неба для лечения храпа и легкого нарушения дыхания во сне, и их исследование показало повышение послеоперационной RDI у 6 из 12 пациентов, включенных в исследование; У 2 из них, которые были классифицированы как храпящие, развилось легкое обструктивное апноэ во сне (от 0 до 9 и от 4 до 9).
Позднее снижение субъективных результатов и развитие ОАС в нашей серии исследований, вероятно, связано с прогрессирующим фиброзом мягких тканей неба в результате термического повреждения лазерным лучом. Лазерная увулопалатопластика, основанная на разрезании и испарении небных тканей, оставляет необработанную поверхность, которая впоследствии подвергается рубцеванию. Эти раны заживают дольше, чем раны, нанесенные скальпелем. 20 Следовательно, эффективность операции следует оценивать через несколько месяцев, когда процесс заживления стабилизируется.Действительно, Berger et al. 9 недавно сообщили о долгосрочных гистопатологических изменениях после LAUP. Они обнаружили, что различные компоненты мягкого неба претерпевают обширные и прогрессивные изменения, которые увеличиваются с каждым дополнительным лечением. Рыхлая соединительная ткань, присутствующая в собственной пластинке, была заменена диффузным фиброзом. Эти изменения распространились и на центральный слой, на пространство серомукозных желез и мышечных волокон. Авторы также обнаружили, что характер и степень термического повреждения неба при горизонтальном разрезе неба (тип 1) или вертикальных канавках и обрезке язычка (тип 2) приводили к аналогичным патологическим изменениям.Фиброз неба после LAUP клинически встречался у 27% пациентов в исследовании Carenfelt. 21 Более того, Finkelstein et al. 8 установили, что контрактура глоточного рубца произошла в центростремительном направлении и вызвала медиальную тракцию задних столбов или даже латеральных стенок глотки. В конце концов, площадь поперечного сечения глотки претерпела серьезные анатомические изменения, включая сужение просвета, повышение жесткости, снижение податливости и потерю растяжимости, необходимой во время вдоха.Все эти недостатки предположительно оказывают пагубное влияние на динамику дыхания и могут вызвать генерацию СОАС.
Как описано ранее, LAUP в большинстве случаев представляет собой поэтапную процедуру, требующую нескольких сеансов для достижения значительного уменьшения храпа и устранения дневной сонливости. Некоторые авторы обращались к вопросу о количестве методов лечения храпящих и пациентов с апноэ. Диксон и Минц 13 использовали технику, которая напоминала наше описание типа 1, и рекомендовала только 1 стадию LAUP.Другие исследователи выполнили «классическую» процедуру и использовали технику, напоминающую наше описание типа 2. Креспи и др. 4 рекомендовали от 2 до 3 сеансов для храпящих и от 4 до 5 для пациентов с апноэ; аналогично, Walker et al. , 12, использовали в среднем 2,6 сеанса для храпящих по сравнению с 3,8 для пациентов с апноэ. Wareing и Mitchell 5 не расширили число используемых ими процедур, но обсудили различные принципы, определяющие завершение лечения, то есть исчезновение храпа, отказ пациентов от продолжения операции и удаление достаточного количества небной ткани в предыдущей лазерной хирургии, что сделало дальнейшую обрезку небезопасной.Девять наших пациентов были прооперированы по методу, аналогичному методу Диксона и Минца 13 (тип 1), в среднем 1,22 аппликации. Остальным 5 пациентам была выполнена техника 2-го типа, в среднем 1,4 аппликаций. Ни у одного пациента не было более двух сеансов, так как почти 80% из них изначально были удовлетворены контролем храпа. Кроме того, некоторые отказались от дальнейшей терапии из-за сильной боли; у других наблюдались признаки фиброза и прогрессирующего сужения небно-глоточного перешейка в виде застежки-молнии уже через 2 недели после лечения. 8
Язычок человека и задняя часть мягкого неба содержат множество серомукозных желез, которые обеспечивают непрерывную смазку ротоглотки и, вероятно, голосовых связок. 22 Следовательно, любое хирургическое вмешательство, направленное на уменьшение количества железистой ткани, может закончиться сухостью глотки и поверхностным раздражением голосовых связок. Действительно, LAUP ассоциируется с заметным уменьшением количества и функции велярных желез из-за обширного небного фиброза и деструкции желез; следовательно, 5 (36%) наших пациентов имели раздражающую сухость и дискомфорт в глотке в конце периода наблюдения.Точно так же пациенты, перенесшие УППП, имели ощущение сухости в горле и нарушения речевой артикуляции. 11 , 23 , 24 Salas-Provance and Kuehn, 23 , например, приписали изменения качества голоса сухости глотки.
Появление или усиление затруднения носового дыхания зарегистрировано у 3 пациентов (21%). Это позднее осложнение может быть связано с прогрессирующим небным фиброзом и сопутствующим ему сужением небно-глотки, 8 , 9 , которое затрудняет воздушный поток и увеличивает сопротивление дыхательных путей ретроградным образом от этого сегмента до носа.Хотя носовые ходы проходимы, возникает ощущение закупорки из-за дыхания при ненормальном давлении воздуха.
Данные основаны на небольшом количестве случаев, и последствия операции LAUP по поводу храпа заслуживают дальнейшего изучения. Тем не менее, исследование показало, что (1) субъективные краткосрочные результаты были благоприятными, но с течением времени уменьшение храпа ухудшалось; (2) процедура может привести к легкому СОАС у значительного числа пациентов; (3) послеоперационная ПСГ была необходима для оценки объективных результатов процедуры; (4) ротоглоточный перешеек, который был заметно увеличен после операции, сужался к концу периода наблюдения; (5) оба хирургических метода были связаны с аналогичными клиническими исходами; и (6) сухость в горле не было редкостью.
Полные последствия процедуры еще не установлены; следовательно, к решению выполнить LAUP при храпе следует подходить с осторожностью.
Принята к публикации 5 сентября 2000 г.
Дэвид Векслер, доктор медицины, отделение отоларингологии — хирургия головы и шеи, больница общего профиля Меир, медицинский центр Сапир, Кфар-Саба, Израиль, просмотрел рукопись и внес полезные предложения. Рэйчел Бергер оказала помощь в написании и редактировании.
Автор для корреспонденции и оттиски: Гилеад Бергер, доктор медицины, отделение отоларингологии — хирургия головы и шеи, больница общего профиля Меир, медицинский центр Сапир, Кфар-Саба 44281, Израиль (электронная почта: [email protected]).
1.Партинен MPalomaki H Храп и инфаркт мозга. Ланцет. 1985; 2: 1325-1326. Google Scholar2.Koskenvuo. MKaprio JTelakivi Т.Партинен MHeikkila KSarna S Храп как фактор риска ишемической болезни сердца и инсульта у мужчин. Br Med J (Clin Res Ed). 1987; 294: 16-19.Google Scholar3.Kamami. YV Амбулаторное лечение храпа лазером CO 2 : UPPP с помощью лазера. J Отоларингол. 1994; 23: 391-394.Google Scholar4.Krespi Ю.П.Кейдар AKhosh М.М.Перлман SJZammit G Эффективность лазерной увулопалатофарингопластики в лечении синдрома обструктивного апноэ во сне и синдрома сопротивления верхних дыхательных путей. Операционные методы Отоларингол Голова Шея Хирург. 1994; 5: 235-243.Google Scholar5.Wareing. MMitchell D Лазерная увулопалатопластика: оценка техники. J Laryngol Otol. 1996; 110: 232-236.Google Scholar6.Wareing. MJCallanan Вице-президент Митчелл Увулопалатопластика с помощью DB Laser: результаты через шесть и восемнадцать месяцев. J Laryngol Otol. 1998; 112: 639-641.Google Scholar7.Ellis PDM Лазерная палатопластика при храпе из-за трепетания неба: дальнейшее сообщение. Клин Отоларингол. 1994; 19: 350-351. Google Scholar8. Финкельштейн. Ю.Шапиро-Фейнберг MStein ГОФИР D Увулопалатофарингопластика в сравнении с увулопалатопластикой с помощью лазера: анатомические аспекты. Arch Otolaryngol Head Neck Surg. 1997; 123: 265-276.Google Scholar 9. Berger Г.Финкельштейн Йофир D Гистопатологические изменения мягкого неба после лазерной увулопалатопластики. Arch Otolaryngol Head Neck Surg. 1999; 125: 786-790. Google Scholar 10.Кацантонис Г.П.Фридман WHRosenblum Б.Н.Уолш JK Хирургическое лечение храпа: взгляд пациента. Ларингоскоп. 1990; 100: 138-140. Google Scholar, 11. Крофт. CBGolding-Wood Д.Г. Применение и осложнения увулопалатофарингопластики. J Laryngol Otol. 1990; 104: 871-875.Google Scholar 12.Walker РПГригг-Дамбергер MMGopalsami CTotten MC Лазерная увулопалатопластика при храпе и обструктивном апноэ во сне: результаты у 170 пациентов. Ларингоскоп. , 1995; 105: 938-943. Google Scholar, 13, Диксон. РИМИНЦ DR Одноэтапная увулопалатопластика с помощью лазера. J Отоларингол. 1996; 25: 155-161.Google Scholar, 14.Mickelson. SA Лазерная увулопалатопластика при обструктивном апноэ сна. Ларингоскоп. 1996; 106: 10-13. Google Scholar, 15, Macnab. ТБлокманис ADickson Р.И. Отдаленные результаты увулопалатофарингопластики при храпе. J Отоларингол. , 1992; 21: 350-354.Google Scholar16.Lauretano А.М.Хосла РК Ричардсон грамм и др. Эффективность увулопалатопластики с помощью лазера. Lasers Surg Med. 1997; 21: 109-116.Google Scholar 17.Walker РПГригг-Дамбергер MMGopalsami C Лазерная увулопалатопластика для лечения легкого, умеренного и тяжелого обструктивного апноэ во сне. Ларингоскоп. 1999; 109: 79-85.Google Scholar 18.Ryan CFLove LL Непредсказуемые результаты лазерной увулопалатопластики в лечении обструктивного апноэ сна. Thorax. 2000; 55: 399-404. Google Scholar, 19. Колеман. SCSmith TL Срединное радиочастотное уменьшение ткани неба при неприятном храпе и дыхании при нарушениях сна: клиническое испытание. Otolaryngol Head Neck Surg. 2000; 122: 387-394.Google Scholar20.Schünke MKruss CMecke HWerner JA. Особенности заживления ран при лазерных разрезах. Adv Оториноларингол. , 1995; 49: 8-14. Google Scholar, 21, Каренфельт. C Лазерная увулопалатопластика в лечении привычного храпа. Ann Otol Rhinol Laryngol. , 1991; 100: 451-454.Google Scholar, 22, Финкельштейн. YMeshorer ATalmi Ю. П. Бреннер YGal РЗохар Y Загадка язычка. Otolaryngol Head Neck Surg. , 1992; 107: 444-450. Google Scholar, 23, Салас-Прованс. MBKuehn Состояние речи DP после увулопалатофарингопластики. Сундук. 1990; 97: 111-117.Google Scholar24.Koay CBFreeland APStradling JR Ближайшие и отдаленные результаты увулопалатофарингопластики. Клин Отоларингол. 1995; 20: 45-48. Google ScholarЛечение детей с обструктивным апноэ во сне и ларингомаляцией: роль лазерной супраглоттопластики — полный текст
Если вы согласны принять участие в исследовании вашего ребенка, вы выполните следующие действия:
вы даете согласие на удаление у вашего ребенка аденоида (ткани, похожей на лимфатические узлы, находящейся в задней части глотки) и миндалин (если не выполнялось ранее), прямой ларингоскопии (осмотр горла) и бронхоскопии (осмотра легких) с длинным трубчатым устройством в горле) и рандомизацию (1/2 будет лечиться дальше, 1/2 будет наблюдаться) в группы лечения и без лечения, если вашему ребенку поставлен диагноз ларингомаляция.После начала общей анестезии (усыпление пациента для процедуры) хирург выполнит прямую ларингоскопию (посмотрите на горло и голосовой ящик) и бронхоскопию (посмотрите на вход в легкие [трахею или дыхательное горло]). Если вашему ребенку поставлен диагноз ларингомаляция (раскалывание ткани вокруг голосового аппарата, потенциально вызывающее обструкцию или закупорку), 50% будут подвергнуты дальнейшему лечению (лазерной супраглотопластике или удалению ткани у входа в голосовой ящик) и 50% будет соблюдаться.Решение лечить или не лечить будет случайным, как это принято в проспективных исследованиях. Все дети (обе группы лечения получат 3-недельный курс лечения лекарством (ингибитор протонной помпы) для снижения уровня желудочной кислоты и предотвращения потенциального воздействия желудочной кислоты на гортань (голосовой ящик). Если у вашего ребенка нет ларингомаляция, дальнейшее лечение гортани (голосовой ящик) проводиться не будет. Затем будет проведена аденотонзиллэктомия, как это обычно бывает у отоларинголога, выполняющего эту процедуру.В послеоперационном периоде исследование сна будет выполнено (идентично предоперационному исследованию), в идеале через 3-6 месяцев после операции (но до одного года после), чтобы контролировать прогресс вашего ребенка. Дополнительные лабораторные анализы или забор крови не входят в стандартную процедуру этой процедуры, но могут проводиться в зависимости от состояния здоровья вашего ребенка.
Детская отоларингология — UCLA Head and Neck Surgery
Детская отоларингология — UCLA Head and Neck Surgery
Обзор
Программа детской отоларингологии Калифорнийского университета в Лос-Анджелесе обеспечивает медикаментозное и хирургическое лечение детей с заболеваниями уха, носа и горла.
Видео: Детская кобляционная тонзиллэктомия
Доктор Шапиро обсуждает педиатрическую кобляционную тонзиллэктомию, амбулаторную хирургическую процедуру с коротким временем восстановления и значительно меньшей послеоперационной болью, чем при традиционной тонзиллэктомии.
Опыт программы
Детей от рождения до 21 года лечат педиатры по всем вопросам, связанным с проблемами уха, горла и носа. Доктор Нина Шапиро — детский отоларинголог с клинической и исследовательской практикой, посвященной заболеваниям уха, горла и носа у детей.Как первый детский отоларинголог, прошедший стажировку в Калифорнийском университете в Лос-Анджелесе, доктор Шапиро привнес в Калифорнийский университет новые инновационные методы лечения детских заболеваний. Доктор Алиша Вест, также прошедшая стажировку, педиатрический отоларинголог, начала свою практику в нашем отделении в 2011 году. Операции проводятся детям со всеми аспектами заболеваний уха, носа и горла. К ним относятся эндоскопическая хирургия дыхательных путей и пазух, а также лазерные процедуры для дыхательных путей, головы и шеи.
Программный подход
Амбулаторное отделение — это «благоприятная для детей» среда, в нем достаточно места для родителей, братьев и сестер, которые могут присутствовать во время обследований или обсуждений.Доктор Шапиро и доктор Вест видят тысячи детей каждый год. Спектр нарушений варьируется от довольно частых до довольно редких. Педиатры первичного звена направляют большинство пациентов. Также приветствуются направления от коллег-отоларингологов из региона Лос-Анджелеса, других регионов США или других стран. Комплексный уход педиатров-узких специалистов в UCLA позволяет нам заботиться о детях со сложными проблемами головы и шеи, а также с мультисистемными заболеваниями. Аудиологи и логопеды обучены уходу за детьми с нарушениями речи и слуха и чутко относятся к индивидуальным потребностям каждого ребенка.Отделение аудиологии находится в том же амбулаторном учреждении. Доктор Шапиро и доктор Уэст тесно сотрудничают с коллегами по детской аудиологии и речевой терапии с пациентами — от новорожденных до подростков — с нарушениями слуха или речи.
Центр амбулаторной хирургии при Медицинском центре Рональда Рейгана, где проводятся многие операции, представляет собой комфортную среду для детей и семей. Часто родителей приглашают прийти в операционную вместе с ребенком, пока они не уснут комфортно для процедуры.Доктор Шапиро и доктор Вест выполняют все педиатрические процедуры для ушей, носа и горла, уделяя особое внимание среднему отиту, обструктивным нарушениям сна, хроническому синуситу, периорбитальным заболеваниям, нарушениям дыхательных путей, нарушениям голоса у детей и новообразованиям на голове и шее.
Основные и сложные операции проводятся в Медицинском центре Рональда Рейгана UCLA, где всегда доступно современное оборудование и технологии. К ним относятся эндоскопические инструменты для дыхательных путей и носовых пазух, новейшие лазерные технологии, микродебридеры и адъювантная интраоперационная медицинская терапия.
UCLA Mattel Children’s Hospital предлагает педиатрическую помощь высочайшего уровня, включая отделение интенсивной терапии новорожденных, два педиатрических отделения интенсивной терапии и педиатрическое кардиологическое отделение. Детские узкие специалисты, включая детских анестезиологов, неонатологов, пульмонологов и детских реаниматологов, играют активную и решающую роль в уходе за детьми и новорожденными с заболеваниями уха, носа и горла.
Реферальные кандидаты
Пациенты со следующими состояниями являются кандидатами на направление в Программу детской отоларингологии Калифорнийского университета в Лос-Анджелесе:
- Рецидивирующие ушные инфекции
- Проблемы со сном из-за увеличенных миндалин и аденоидов
- Рецидивирующие инфекции носовых пазух
- Проблемы с дыхательными путями
- Нарушения голоса
- Врожденные пороки развития головы и шеи
- Опухоли головы и шеи
Приложения для исследований
В программе исследования:
- Нарушения миндалин и аденоидов у детей после трансплантации твердых органов
- Применение противовирусных препаратов при лечении тяжелых заболеваний голосовых связок и дыхательных путей
- Установление генов, специфичных для потери слуха
- Связь между изменением окружающей среды и отоларингологическим заболеванием
Наша команда экспертов
Нина Шапиро, MD
Алиша Вест, MD
Контакт
Для получения информации, направления и записи на прием звоните: (310) 206-6688.


 Недостатком является невозможность увидеть зону, где проводится удаление, что может привести к повреждению здоровых тканей или рецидиву, если аденоиды не были удалены полностью.
Недостатком является невозможность увидеть зону, где проводится удаление, что может привести к повреждению здоровых тканей или рецидиву, если аденоиды не были удалены полностью.