Ишемическая болезнь сердца. Признаки, симптомы и лечение
Заболевания, связанные с нарушением кровообращения, — одна из главных проблем современной медицины. Врачи всего мира неустанно трудятся над разработкой все новых способов раннего обнаружения болезней такого рода и методов их лечения. В статье мы перечислим симптомы одного из опаснейших нарушений работы сердца — ишемической болезни, а также расскажем о ее диагностике и лечении.
Что такое ишемическая болезнь и каковы причины ее возникновения
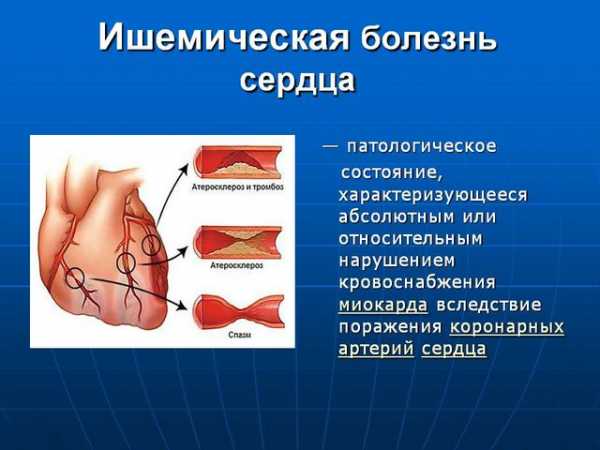
ИБС, или ишемическая болезнь сердца, — это хроническое или острое нарушение кровоснабжения миокарда (мышечного слоя сердца), возникающее вследствие недостаточного снабжения сердца кислородом. Это происходит, когда к сердечной мышце из-за поражения коронарных артерий в ограниченном количестве поступает артериальная кровь (либо не поступает вовсе). Острая форма ИБС — инфаркт миокарда, хроническая — стенокардия.
Сердечно-сосудистые заболевания (ССЗ) лидируют в печальном списке причин смертности населения во многих развитых странах, в том числе и в России, причем в нашей стране этот показатель примерно в два раза выше, чем на Западе. Всего от ССЗ погибает около 1 000 000 наших соотечественников [1] , и примерно в 50% случаев «виновна» ишемическая болезнь сердца (см. табл. 1). Согласитесь, цифры огромны. Однако, как можно увидеть из медицинской статистики, в последние годы показатель смертности вследствие ИБС медленно, но неуклонно снижается.
Таблица 1. Смертность от ишемической болезни сердца в России (коды МКБ-10: I20–I25) [2]
Годы | | 2010 | 2013 | 2014 | 2016 | |
|---|---|---|---|---|---|---|
Умершие от всех причин в абсолютном выражении | 2 303 900 | 2 028 500 | 1 871 800 | 1 878 000 | 1 908 500 | 1 891 000 |
625 500 | 597 900 | 529 800 | 492 300 | 494 600 | 481 800 | |
| ||||||
Умершие от всех причин | 1605,3 | 1420,0 | 1304,3 | 1305,8 | 1303,6 | 1289,3 |
Умершие от ИБС | 435,9 | 418,6 | 369,2 | | 337,9 | 328,5 |
Коэффициенты смертности в трудоспособном возрасте (мужчины — 16–59 лет, женщины — 16–54 года; в расчете на 100 000 человек населения) | ||||||
Мужчины, умершие от всех причин | 1303,3 | 985,1 | 862,6 | 868,3 | 834,2 | 800,5 |
Мужчины, умершие от ИБС | 219,4 | 168,6 | 141,6 | 137,0 | 128,0 | 123,6 |
Женщины, умершие от всех причин | 338,0 | 264,1 | 236,7 | 238,4 | 234,4 | 224,9 |
Женщины, умершие от ИБС | 33,6 | 23,4 | 19,5 | 18,5 | 16,7 | 15,3 |
Смертность от ИБС в процентах | ||||||
Процент трудоспособных мужчин, умерших от ИБС | 16,83 % | 17,12 % | 16,42 % | 15,78 % | 15,34 % | 15,44 % |
Процент трудоспособных женщин, умерших от ИБС | 9,94 % | 8,86 % | 8,24 % | 7,76 % | 7,13 % | 6,80 % |
Процент умерших от ИБС среди всех мужчин и женщин | 27,15 % | 29,47 % | 28,30 % | 26,21 % | 25,92 % | 25,48 % |
Процент умерших от ИБС в трудоспособном возрасте от всех умерших в результате ИБС | 58 % | 45,87 % | 43,63 % | 45,43 % | 42,82 % | 42,28 % |
Ежегодная смертность от ИБС среди всего населения России | ||||||
Средняя смертность от ИБС в процентах | 27, 09 % | |||||
Средняя смертность от ИБС в абсолютном выражении | 536 983 человека | |||||
Отчего же возникает недостаточность кровоснабжения артерий? Самая распространенная причина сужения проходов сосудов — возникновение атеросклеротических бляшек, образующихся из-за отложений на стенках сосудов жира. Соответственно в группу риска входят те люди, у которых есть множество предпосылок к отложениям холестерина в артериях: курящие, злоупотребляющие алкоголем, страдающие от сахарного диабета и ожирения, те, у кого наблюдается генетическая предрасположенность к гиперлипидемии.
Статистика заболеваемости
По сведениям Министерства здравоохранения РФ, свыше 42% умирающих от ишемической болезни сердца людей находятся в активном трудоспособном возрасте (до 54–59 лет), причем заболевание в пропорциональном соотношении фиксируется у мужчин примерно в два раза чаще, чем у женщин. У населения пенсионного возраста (после 60-65 лет) показатели смертности среди обоих полов примерно равны.
Симптомы (признаки) болезни сердца
Но даже у людей, которые, казалось бы, не имеют ярко выраженных факторов риска к развитию ИБС, она может проявиться. Поэтому стоит знать о том, какие признаки могут говорить о наличии заболеваний коронарных артерий. Чем раньше будет обнаружено нарушение кровообращения сосудов, тем успешнее может оказаться лечение.
Первые симптомы ишемической болезни сердца:
- Одышка. Может возникать как во время быстрой ходьбы или подъема по лестнице, так и при спокойных движениях.
- Аритмия. Перебои в работе сердца, учащенное сердцебиение.
- Гипертония. Резкие скачки и повышение артериального давления.
- Стенокардия напряжения. Давящие боли, дислоцирующиеся за грудиной, отдающие в шею, левое плечо.
- Инфаркт миокарда. Похож на приступ стенокардии, но не купируется лекарственными средствами. Очень сильные боли в области сердца. Этот симптом свидетельствует о пике развития ИБС и сам по себе является опасным для жизни нарушением работы сердечной мышцы.
Однако часто развитие ишемической болезни протекает медленно и на первых стадиях почти бессимптомно (мало кто обращает внимание на покалывания в области сердца и небольшую одышку). Чтобы выявить заболевание на начальном этапе, необходимо регулярно проходить профилактическое обследование у кардиолога и терапевта.
Обратите внимание!
Если общий анализ крови показывает повышение уровня холестерина или содержания сахара, это может указывать на процесс сужения коронарных сосудов и, следовательно, развитие ишемической болезни.
Формы заболевания
Существует несколько форм ИБС, которые обязательно должны быть указаны при постановке диагноза, так как именно от вида ишемической болезни зависит ее лечение.
Клинические формы ишемической болезни:
- Внезапная коронарная смерть. Первичная остановка сердца, наступившая не вследствие инфаркта миокарда, а из-за электрической нестабильности миокарда. При этом не всегда приводит к летальному исходу, так как в данном случае могут быть проведены успешные реанимационные мероприятия.
- Стенокардия. Подразделяется, в свою очередь, на несколько подвидов: стабильная и нестабильная стенокардия (впервые возникшая, ранняя постинфарктная или прогрессирующая), вазопластическая и коронарный синдром Х.
- Инфаркт миокарда. При инфаркте возникает некроз тканей сердца вследствие их недостаточного или отсутствующего кровоснабжения. Может привести к остановке сердца.
- Постинфарктный кардиосклероз. Развивается как следствие инфаркта миокарда, когда некротизированные волокна сердечной мышцы заменяются соединительной тканью. При этом у ткани нет способности к сокращению, что приводит к хронической сердечной недостаточности.
- Нарушения сердечного ритма возникают из-за сужения сосудов и прохождения крови по ним «толчками». Являются формой ИБС, предшествующей и указывающей на развитие стенокардии и даже инфаркта миокарда.
- Сердечная недостаточность , или недостаточность кровообращения. Название говорит само за себя — эта форма также указывает на то, что коронарные артерии не получают достаточного количества обогащенной кислородом крови.
Повторимся, что при выявлении ишемической болезни очень важна точная диагностика формы заболевания, так как от этого зависит выбор терапии.
Диагностика
При появлении подозрений на ишемическую болезнь доктор назначит мониторинг артериального давления, анализы крови и мочи. Также может быть показан так называемый стресс-тест (тест с нагрузкой).
Электрокардиограмма (ЭКГ) поможет выявить стенокардию (и отличить ее от других похожих болей в области сердца), аритмию, инфаркт миокарда. Пациенту для полноты результата могут назначить как ЭКГ в покое, так и с нагрузкой или холтеровское мониторирование (наблюдение за электрической активностью сердца в течение суток).
ЭхоКГ, или УЗИ сердца, позволяет визуально оценить состояние сердечной мышцы, работу клапанов, увидеть участки инфаркта.
Самым информативным и современным диагностическим методом выявления ИБС считается коронароангиография, при которой в сосуды сердца при помощи зонда вводят контрастное вещество и делают рентген-снимок. Таким образом получают информацию о сужении сосудов, его степени, местонахождении холестериновых бляшек.
Весь комплекс диагностических методов призван определить, нужно ли пациенту хирургическое вмешательство для облегчения его состояния, и назначить медикаментозное лечение и терапию. К сожалению, ишемическая болезнь сердца пока не поддается полному излечению, но есть возможность существенно улучшить состояние здоровья больного.
Как лечить ишемическую болезнь сердца: основные подходы и методы
В настоящее время существует несколько методов лечения ИБС, и обычно врач, исходя из диагноза, назначает не одно, а комбинацию терапевтических мероприятий.
Основные подходы к лечению ишемической болезни сердца:
- Ограничение физической активности. При одышке, болях в груди, словом, в тех случаях, когда выявлена стенокардия напряжения, нарушения сердечного ритма и предпосылки к инфаркту, пациенту советуют воздержаться от значительных физических нагрузок (активные и силовые виды спорта), умерить скорость ходьбы, следить за своим состоянием во время подъемов по лестнице. Но при этом, если степень выраженности ИБС небольшая, показаны неинтенсивные нагрузки, помогающие укрепить сосуды: плавание, велопрогулки, неспешная ходьба.
- Диетотерапия. Как мы уже говорили, ИБС возникает из-за образования в коронарных сосудах жировых бляшек, и не последнюю роль в накоплении холестерина в организме играет неправильное питание: увлечение фастфудом, алкоголем, жирной пищей. Поэтому корректировка питания может считаться полноправным методом борьбы с ИБС — больному нужно строго следить за своим питанием, употреблять продукты, способствующие расширению и укреплению сосудов, не содержащие вредных жиров. Помимо богатой клетчаткой и белками пищи, стоит включить в рацион мед, орехи, гранаты, баклажаны, цитрусовые, ламинарию (морскую капусту).
- Немедикаментозные методы лечения. Существует множество дополнительных методик лечения ИБС: ударно-волновая и гидротерапия, массаж, народные средства. Однако их применение должно быть обязательно согласовано с врачом.
- Медикаментозная терапия. Стоит напомнить еще раз, что лекарственные препараты должен назначать только врач, и принимать их следует строго по рекомендации. При ишемической болезни могут быть выписаны бета-адреноблокаторы, снижающие артериальное давление; нитроглицерин, расширяющий коронарные артерии; АПФ-ингибиторы, улучшающие ток крови; лекарства на основе статина, корректирующие количество холестерина в крови; аспирин как средство для профилактики тромбозов.
- Коронарная ангиопластика — малоинвазивный метод, позволяющий расширить стент (просвет) суженных сосудов. Заключается во введении через бедренную или плечевую артерию тонкого катетера, на конце которого укреплен баллон. Под рентген-контролем катетер продвигают к месту сужения артерии и по достижении его начинают постепенно раздувать баллон. Холестериновая бляшка при этом «вдавливается» в стенку сосуда, и стент расширяется. После этого катетер извлекают. При необходимости проводят стентирование, когда в сосуд вводится катетер со специальным наконечником-пружинкой. Такая пружинка остается в артерии после извлечения катетера и служит своего рода «распоркой» стенок сосуда.
- Хирургическое лечение. При необходимости хирургических манипуляций может быть показано аорто-коронарное шунтирование (если закупорено несколько сосудов одновременно, или если пациент преклонного возраста), трансмиокардиальная лазерная реваскуляризация (достаточно редкая операция) и, в крайних случаях, пересадка сердца.
Профилактика
Все знают, что любую болезнь легче предупредить, чем излечить. Именно поэтому не стоит пренебрегать профилактическими мерами, чтобы сохранить здоровье сосудов и артерий. В первую очередь, человек должен устранить те факторы риска возникновения ИБС, которые возможно: бросить курить, снизить потребление алкоголя до минимума, отказаться от жирной пищи и продуктов с повышенным содержанием холестерина. Также стоит уделять внимание физическим нагрузкам (особенно кардиотренировкам: ходьбе, велосипеду, танцам, плаванию). Это поможет снизить вес (при наличии лишнего), укрепить стенки сосудов. Раз в полгода-год нужно проходить контрольное исследование крови на содержание сахара и холестерина в крови.
Ишемическая болезнь сердца, к сожалению, до сих пор одно из самых распространенных заболеваний на Земном шаре и, что еще более печально, до конца не излечимое. При этом процесс поддерживающей терапии может оказаться длительным и крайне сложным как для пациента, так и для его родных.
www.kp.ru
причины, симптомы, диагностика и лечение
Нехватка кровоснабжения в переводе с латинского — это ишемия сердца. Кровь при ишемии просто не в состоянии пройти через коронарные артерии в потребном количестве по причине закупорки последних или сужения. Сердечная мышца поэтому не получает необходимого количества кислорода, а если вовремя не проводить лечение, то уже и не сокращается, что, соответственно, приводит к гибели больного.
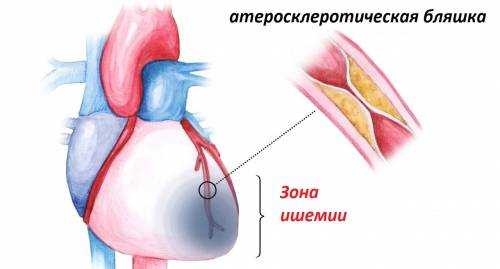
Причины возникновения
Основные причины сужения коронарных артерий — холестериновые атеросклеротические бляшки, отлагающиеся постепенно на их внутренних поверхностях, начиная, кстати, еще с молодого возраста. Со временем их становится только больше, и при сужении просвета сосуда до 70% без лечения начинается кислородное голодание сердечной мышцы.
Вывод отработанных веществ из клеток при ишемии сердца также становится затруднительным. Если бляшка полностью закупоривает сосуд и перекрывает кровоток, ишемическая болезнь (ИБС) сердца переходит в самую острую фазу — развивается инфаркт миокарда. Другая причина ишемии сердца, помимо развития атеросклеротических бляшек — воспалительный процесс в артериях или спазм.

Группы риска
Наибольший риск возникновения ишемии имеется у пациентов с атеросклерозом или с предпосылками к его развитию:
- с повышенным холестерином;
- с гипертонией и диабетом;
- употребляющих много высококалорийной пищи с малым количеством масел растительных и свежих овощей;
- с избыточным весом, курящих.
Огромную роль в развитии ишемии сердца играет неблагоприятная наследственность и нарушенный обмен веществ, особенно если признаки заболевания проявляются на фоне нервного перенапряжения и отсутствия физической активности.
Как распознать возникновение ИБС
Обычно начальные симптомы ишемии сердца проявляются при эмоциональном стрессе или физической нагрузке. Сердце как будто что-то сдавливает, за грудиной возникает тяжесть. Форма заболевания определяется тем, насколько выраженным является кислородное голодание, как быстро оно возникает и как долго держится. При лечении различают следующие типы ишемии:
- Немая форма (бессимптомная) ишемии, при которой ощущений болевых не испытывается, а заболевание сердца выявляется после обследования. Обычно характерно для ранних стадий ишемии, может возникать непосредственно после инфаркта.
- Аритмическая форма ишемии, распознается по возникновению мерцательной аритмии, других нарушений ритма.
- Стенокардия, признаки которой обычно проявляются при нагрузке болью за грудиной. Подробные ощущения могут возникать также при переедании. Приступ стенокардии сопровождается сдавливанием, тяжестью или даже жжением в грудной клетке. Отдаваться болевые ощущения могут и в левую руку, предплечье, шею, зубы. Зачастую появляется удушье, потемнение в глазах, обильное потоотделение и слабость.
Чаще приступы стенокардии возникают в утренние часы. Это могут быть короткие по 5-10 минут проявления, повторяющиеся с разной частотой. Купировать этот приступ надёжнее всего прекращением всякой физической нагрузки, эмоциональным успокоением и приемом нитроглицерина. Использовать его при отсутствии результата можно с интервалом в пять минут до трех раз подряд.
Стенокардия также подразделяется на два вида:
- Стабильная, хроническая форма ИБС, приступы при которой проявляются с одинаковой примерно частотой, при равной нагрузке и длительное время имеют одинаковый характер.
- Прогрессирующая форма (нестабильная), частота приступов при которой со временем увеличивается, тяжесть также может возрастать.
В последнем случае порог физических нагрузок для возникновения приступа также становится всё меньшим, боли в сердце могут не оставлять пациента и в отсутствии какого-либо физического напряжения. Эта форма ишемии сердца при отсутствии лечения часто перерастает в инфаркт миокарда.
Когда нужно обращаться к врачу
Чтобы повысить эффективность лечения ишемии и не доводить болезнь до критических стадий, к врачу следует обращаться сразу после того, как появятся первые симптомы сердечной ишемии:
- Временами вы ощущаете боль за грудиной;
- Дышать иногда бывает тяжело;
- В работе сердца вы иногда ощущаете перебои;
- Переносить даже небольшие физические нагрузки вроде подъема по лестнице вам удается с трудом;
- У вас случаются приступы головокружения, одышки, часто ощущается усталость, временами случаются обмороки;
- Сердце иногда как будто вырывается из груди без видимых причин.
Если вышеназванные симптомы в вашем случае имеют место, то это уже серьезный повод обратиться к кардиологу или терапевту для проведения комплексного лечения.
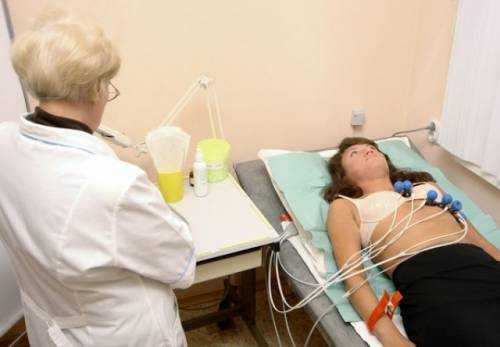
Диагностирование
Полноценная диагностика ишемии сердца подразумевает проведение ряда обследований:
- первым делом вам будет измерено давление;
- нужно будет сдать биохимию крови и общий анализ, чтобы определить в ней уровень холестерина;
- потребуется пойти и на ЭКГ — электрокардиографию, а также выполнить нагрузочный тест.
Последний тест при ишемии сердца проводится на специальном велосипеде (велоэргометре) с прикрепленными к груди датчиками. Пока вы будете крутить педали, специалист-кардиолог определит, при какой физической нагрузке в вашем организме начинаются опасные изменения.
В отдельных случаях при ишемии вас также могут направить на УЗИ (ультразвуковое исследование) сердца на предмет проверки работы миокарда. Самая точная картина, показывающая, какая артерия и насколько сужена, дает другое исследование — ангиография. При его проведении в кровеносное русло вводится вещество, делающее видимыми коронарные артерии при рентгеновском обследовании. В результате специалист определяет, как движется по сосудам кровь и в каком именно месте находится затор.
Лечение
Ишемия сердца всегда развивается постепенно, поэтому очень важно на ранней стадии ишемии выявить заболевание и приступить к лечению. Для этого используется набор препаратов:
- Для расширения сосудов — нитросорбит, нитроглицерин;
- Препятствующие образованию тромбов — гепарин, аспирин;
- Препараты для борьбы с высоким холестерином и питающие клетки сердца кислородом.

Иногда при лечении ишемии сердца применяют другие препараты, например, бета-блокаторы, которые понижают давление и замедляют работу сердца, в результате чего ему требуется меньшее количество кислорода. В стационаре применяются также лекарства, растворяющие уже имеющиеся тромбы. Также больные самостоятельно могут применять успокоительные, лучше растительного происхождения, т. к. именно стрессы зачастую провоцируют новые приступы ишемической болезни. Использовать можно, например, пустырник или валериану.
Тем не менее, все вышеназванные препараты способны лишь замедлить развитие заболевания. Лечение ишемии сердца, особенно в тяжелых ее проявлениях возможно лишь путем хирургического вмешательства.
Аортокоронарное шунтирование
В ходе этой операции хирурги имплантируют новый сосуд. Это шунт, по которому к сердцу теперь будет в обход поврежденного участка поступать достаточное количество крови. Как донорский сосуд обычно используется большая подкожная вена ноги, если, правда, пациент не страдает варикозной болезнью. Одним концом вена подшивается к аорте, другим же — к сосуду ниже участка сужения, после чего поток крови устремляется по созданному искусственно руслу.
После операции приступы стенокардии у пациента пропадают, он прекращает принимать большую часть лекарств, без которых ранее существовать было невозможно и возвращается по сути к нормальной жизни. Но и этот вновь созданный шунт со временем также может быть перекрыт холестериновыми бляшками и привести к новому развитию ишемии сердца, поэтому за состоянием здоровья пациент следить также обязан.
Ангиопластика
В ходе этой операции хирург механически расширяет участок суженной артерии, происходит восстановление кровотока при ишемии. Для этого в бедренную артерию вставляется баллонный катетер в виде гибкой трубки и проводят ее в коронарные артерии.
Когда трубка доходит до участка сужения сосуда, надетый на катетер баллончик раздувается и устанавливается стент — устройство, напоминающее распорку для предотвращения сужения сосуда. Эта операция значительно легче переносится, но она противопоказана больным диабетом и тем, у кого протекает острая фаза заболевания, а поражение сосудов уже слишком сильное.
Профилактика ишемической болезни
Действенный способ профилактики и лечения ИБС — смена образа жизни, что устранит сами причины ишемии сердца. Поменять нужно будет следующие привычки:
- Отказаться от табакокурения;
- Соблюдение диеты, включающей нежирную пищу, употребление свежих овощей, фруктов;
- Ежедневно проявлять физическую активность, заниматься лечебной физкультурой, постепенно снижать массу тела;
- Следить за артериальным давлением, поддерживать его в норме;
- Научитесь эффективно снимать стрессы релаксацией или приемами йоги.
Больные ишемией сердца должны также обязательно иметь полноценный отдых, спать необходимо не менее 8 часов. Нельзя переедать, а последний за сутки прием пищи должен быть осуществлен не позднее, чем за 3 часа до сна. Почаще бывайте на свежем воздухе и увеличивайте постепенно продолжительность прогулок.
Народные методы профилактики ИБС
Чтобы избежать в будущем возникновение ишемии сердца или затормозить ее развитие, наряду с традиционным лечением оказывается крайне полезным следование народным старым рецептам.

Лечение ишемии шиповником и боярышником
Очень полезно пить при лечении ишемии сердца настой боярышника и шиповника. Плоды заваривать нужно как чай, в течение 2-х часов настаивая, и 3-4 раза по полстакана в день выпивать.
Шиповник можно использовать и для ванны. 500 г шиповника нужно залить кипятком объемом 3 л и в течение десяти минут варить смесь на медленном огне. Далее она остужается и процеживается, добавляется в ванну. Температуру воды держите порядка 38 градусов, процедур для получения хорошего результата необходимо будет провести не менее 20.
Польза чеснока
На 15% содержание холестерина можно снизить, употребляя в день всего по три зубчика чеснока. Для профилактики ишемии и лечения атеросклероза можно приготовить следующим образом:
- Очистите средний молодой чеснок, растолките его в кашицу, переложите в банку;
- Залейте чесночную массу стаканом масла подсолнечного, поставьте в холодильник;
- Через день выдавите в стакан примерно одну столовую ложку лимонного сока, добавьте чайную ложку приготовленного чесночного масла и полученную смесь проглотите.
Делайте это ежедневно по 3 раза за полчаса до приема пищи. После трех месяцев курса сделайте перерыв, после чего лечение ишемии чесноком можно будет возобновить.
Народные рецепты лечения ишемии
Лечение ишемии сердца наряду с выписанными кардиологом препаратами можно проводить и с использованием народной медицины. Ниже представим несколько эффективных рецептов, зачастую помогающих успешнее излечиваться от ишемической болезни и устраняющие причины ее возникновения:
- Фенхель. 10 гр. плодов залейте стаканом кипятка. Погрейте недолго в водяной бане смесь, охладите и процедите. Объем после этого нужно довести до 200 мл. Принимать отвар следует до четырех раз ежедневно по столовой ложке. Особенно помогает при лечении коронарной недостаточности.
- Мед с хреном. Натрите на мелкой терке хрен, чайную ложку которого смешайте с таким же количеством меда. Делать это нужно непосредственно перед употреблением, средство же для лечения принимать желательно месяц. Запивать смесь можно только водой.
- Сушеница болотная. Залейте ее (10 г) стаканом кипятка и на 15-ть мин. поставьте на водяную баню. За ¾ часа охладите смесь, процедите, доведите объем до 200 мл. Выпивать следует средство по полстакана после еды. Эффективно помогает при лечении стенокардии.
- Чай из боярышника. Плоды сушеные заварите также, как обычный чай. Цвет — как не очень крепкий черный чай. Применяется при ишемии сердца и любых сердечных заболеваниях, пить можно с сахаром.
- Боярышник с пустырником. Считалось ранее незаменимым средством лечения ишемии сердца. Плоды боярышника смешайте с пустырником по 6 ложек столовых. Залейте 7-ю стаканами крутого кипятка, но завар не кипятите. Емкость укутайте одеялом и настаивайте сутки. Далее настой процедите, ежедневно до 3-х раз можете его принимать. Смешайте при желании с шиповником (отваром), но не подслащивайте. Храните в холодильнике.
- Лист земляники. Залейте 20 г листьев кипятком, стакан смеси кипятите четверть часа, после чего ее нужно настоять в течение двух часов. Отвар процедите и доведите кипяченой водой его количество до первоначального. Принимайте при ишемии по столовой ложке до четырех раз в день в любое время.

Питание при ИБС
Прием одних лишь таблеток при ишемии сердца, назначенных врачом, недостаточен для получения результата лечения. Важно также для снижения холестерина и укрепления сердца правильно питаться. Прежде всего нужно максимально ограничить употребление продуктов, богатых насыщенными жирами. Это в основном пища животного происхождения — мясо, яйца, молоко, сливочное масло, колбасы.
Ишемия сердца — не повод полностью отказаться от этих продуктов, но при этом молоко нужно употреблять исключительно обезжиренное, а мясо — постное, без жира. Лучший вариант в этом случае — индейка, телятина, цыплята и мясо кролика. Весь видимый жир с мяса при приготовлении блюд нужно удалять. А при запекании в духовке для удаления лишнего жира мясо помещайте на решетку. При приготовлении яичницы и омлета на порцию используйте не более одного яйца. Для увеличения объема блюда добавляйте только белок.
Рыбу, напротив, при ишемии сердца следует выбирать самую жирную, например, скумбрию. В рыбьем жире много важных компонентов для холестеринового обмена. И еще в морской рыбе много йода, предотвращающего образование склеротических бляшек. В избытке этот компонент содержится и в морской капусте. Последняя к тому же растворяет и кровяные сгустки, являющиеся причиной возникновения тромбов.
Ненасыщенные жиры, напротив, для больных ишемией сердца необходимы. В организме они способствуют выработке т. н. «полезного» холестерина. Эти компоненты содержатся в растительном масле, любом — оливковом, подсолнечном и т. д. Уменьшают количество холестерина продукты, в которых велико содержание пищевых волокон. Это овощи, хлеб с отрубями, орехи, бобы.
Ягоды также очень полезны при ишемии сердца, т. к. в них содержится салициловая кислота, предупреждающая образование тромбов. Нужно употреблять бананы, персики, курагу и другие продукты, богатые калием. Отказаться же следует от соленых и слишком острых блюд, не пейте также много жидкости. Принимать пищу лучше небольшими порциями до пяти раз в день. Пару раз в неделю ограничьтесь вегетарианской пищей.
Значение физической нагрузки при ИБС
При лечении ишемии сердца немаловажное значение имеют физические тренировки. Если заболевание находится в первоначальной стадии, больному показаны плавание, велосипед – не слишком интенсивные нагрузки циклического характера. Они не должны проводиться лишь в периоды обострения.
Если у больного тяжелая форма ишемии сердца, то в качестве нагрузки применяются комплексы специальной лечебной гимнастики. Подбирается он лечащим врачом с учетом состояния пациента. Занятия должны проводиться инструктором в стационаре, поликлинике и под контролем врача. После проведения курса пациент может дома самостоятельно выполнять те же упражнения.
sosude.ru
Ишемическая болезнь сердца: причины, симптомы, диагностика, лечение
Ишемическая болезнь сердца – распространенный недуг, при котором нарушается поступление крови к сердечной мышце. Из-за этого орган страдает от дефицита кислорода и питательных веществ, его клетки постепенно отмирают, функции нарушаются. Острая форма болезни представляет серьезную опасность для здоровья и жизни человека. Важно уже при первых проявлениях обратиться к врачу.
Что представляет собой ишемическая болезнь
Патология характеризуется острым или хроническим нарушением поступления крови к миокарду. Возникает проблема в связи с поражением коронарных артерий, затрудняющим или полностью нарушающим поступление артериальной крови к органу.
Острой формой заболевания является инфаркт миокарда. При хроническом течении ишемии диагностируют стенокардию.
Причины и факторы риска
Развитие ишемических нарушений происходит под влиянием:
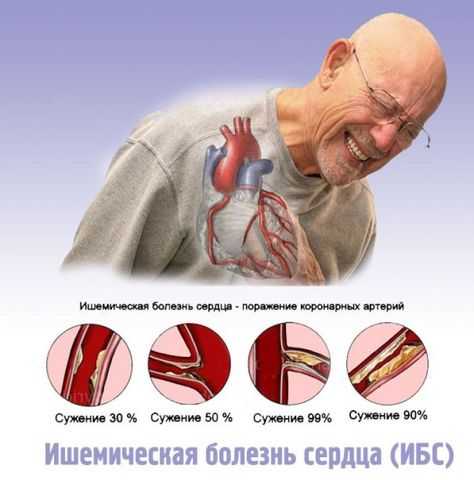
- Атеросклероза. Приток крови к сердечной мышце обеспечивается двумя огибающими его артериями. Это коронарные сосуды, имеющие множество ответвлений. При частичном или полном закрытии просвета любого из этих сосудов к отдельным участкам миокарда не поступают питательные вещества и кислород. Артерии не снабжают сердце кровью и развивается ишемия. Закупорка сосудов возникает из-за атеросклероза. Для патологии характерно образование холестериновых отложений на стенках артерий, из-за чего нормальный ток крови невозможен. Когда человек физически активен, потребность в кислороде возрастает, сосуды не могут обеспечить эту потребность, поэтому он страдает от болезненных ощущений. Этап сопровождается развитием стенокардии напряжения. Постепенно обменные процессы в миокарде нарушаются, симптомы усиливаются, начинают проявляться даже в состоянии покоя. Происходит развитие сердечной недостаточности. Внезапное перекрытие просвета коронарной артерии из-за отрыва бляшки приводит к прекращению поступления крови к сердцу, развивается инфаркт. Прогноз зависит от размера поврежденной артерии и очага некроза.
- Неправильного питания. Если с продуктами в организм поступает много холестерина, то он начинает откладываться на стенках сосудов. Это вещество необходимо организму, так как выступает в качестве строительного материала для клеток. Во время стрессов в организме начинает вырабатываться вещество, способствующее оседанию холестерина на стенках сосудов. Чтобы этого не произошло, необходимо следить за его поступлением в организм. Прежде всего, уменьшить потребление жиров животного происхождения. Риск ишемии возрастает при употреблении калорийной и быстро усваиваемой пищи.
- Вредных привычек. Спиртные напитки и курение негативно влияют на сердечно-сосудистую систему. В составе сигаретного дыма много химических соединений, затрудняющих доставку кислорода к органам и тканям, а никотин способствует нарушению сердечного ритма. Курение способствует развитию атеросклероза и образованию тромбов.
- Малоподвижного образа жизни или чрезмерных физических нагрузок. В результате неравномерной двигательной активности происходит повышение нагрузки на сердце. Желательно регулярно заниматься спортом, определив подходящую для себя продолжительность и интенсивность тренировок.
- Ожирения. Исследования показали, что избыточный вес является одним из главных факторов, способствующих развитию ишемии.
- Сахарного диабета. Улучшает прогноз контроль за углеводным обменом и принятие мер в случае отклонений.
- Психосоциальных причин. Некоторые предполагают, что у людей с высоким социальным статусом реже развивается ишемическая болезнь.
На большинство из этих причин человек в состоянии повлиять и снизить их негативное воздействие на организм.
Виды и формы
Ишемия сердца может протекать в разных формах.
Безболевая
Это состояние наблюдается у людей с высоким болевым порогом. Оно возникает при тяжелом физическом труде, злоупотреблении спиртными напитками, в пожилом возрасте, при сахарном диабете. Человек не ощущает сильной боли, возможен лишь незначительный дискомфорт. У пациентов наблюдают учащение сердцебиения, стенокардию, низкое давление и слабость.
Первичная остановка сердца
Ее еще называют внезапной коронарной смертью. Летальный исход наблюдается через некоторое время после приступа. Эта форма провоцируется курением, гипертонией, ожирением. У пациента происходит развитие фибрилляции желудочков, от которой он и гибнет, если вовремя не будет оказана помощь.
Стенокардия
Этот вид ишемических нарушений сопровождается давящими, сжимающими и жгучими болями в грудной клетке, которые могут распространяться на другие части тела. Больные ощущают тошноту и кишечные колики. Дискомфорт связан преимущественно с физической активностью, перееданием, резким подъемом давления в артериях.
 Проблема возникает при стрессах, переохлаждениях и других ситуациях, при которых повышается потребность миокарда в кислороде.
Проблема возникает при стрессах, переохлаждениях и других ситуациях, при которых повышается потребность миокарда в кислороде.
Из-за поврежденных артерий в орган не поступает достаточно крови, поэтому возникают болезненные ощущения. Приступ длится около 15 минут. Для облегчения состояния нужно прекратить физические нагрузки и принять таблетку Нитроглицерина.
Болезнь протекает в стабильной или нестабильной форме. Первую вызывают вредные привычки и чрезмерные нагрузки. Боль при этом купируется нитратами. При отсутствии эффекта от Нитроглицерина подозревают нестабильную стенокардию. В этом случае повышается риск инфаркта и смерти больного.
Нестабильная стенокардия, в свою очередь, бывает:
- Впервые возникшей. Для нее характерно появление приступов в течение ближайших нескольких месяцев. Состояние ухудшается при эмоциональных или физических нагрузках. При этом состояние коронарных артерий не нарушено.
- Постинфарктной. Если человек перенес приступ острого нарушения кровообращения, то через несколько недель у него наблюдаются признаки стенокардии. Приступы могут прекратиться или перерастают в стабильную стенокардию.
- Прогрессирующей. В этом случае состояние больного постепенно ухудшается, приступы наблюдаются все чаще, а боли становятся интенсивнее. Наблюдается одышка и тахикардия. С развитием болезни для появления приступа достаточно незначительных нагрузок. Боли появляются ночью, а во время стресса усиливаются. Нитроглицерин не приносит облегчения. Эта форма может иметь разный прогноз, но обычно говорит о начале инфаркта. Хотя иногда самочувствие улучшается и наступает ремиссия.
Инфаркт миокарда
Так проявляется острая форма ишемии. Она возникает при сильных эмоциональных переживаниях, физических нагрузках. В этом случае полностью прекращается приток крови к определенному участку сердца. Состояние может длиться несколько минут или часов. В этот период к клеткам не поступает кислород и питательные вещества, из-за чего они отмирают.
Пациент страдает от сильнейших болей в грудной клетке и нитраты не помогают облегчить состояние. Не всегда инфаркт связан со стрессом. Иногда приступ возникает во сне или в утреннее время.
Человек страдает от тошноты со рвотой, болей в верхней части живота. Никаких симптомов не ощущают диабетики – у них приступ протекает незаметно. Обнаружить его можно с помощью эхокардиограммы или эхокардиографии.
Если есть подозрения на инфаркт, то больного нужно срочно госпитализировать. Ему назначают медикаментозные средства и постельный режим. Благодаря современным методам лечения реабилитационный период после инфаркта удалось сократить в несколько раз.
Человеку, перенесшему приступ, рекомендуют отказаться от активных физических нагрузок, а сделать упор на лечебную физкультуру с постепенным наращиванием темпа и интенсивности упражнений.
Даже если симптомы отсутствуют, больному необходимо на протяжении всей жизни употреблять лекарства.
Кардиосклероз
Ишемическая болезнь протекает и в виде кардиосклероза. В результате непоступления крови отмирает ткань, очаги некроза замещает соединительная. Участок с рубцовой тканью не сокращается, что приводит к его гипертрофии и деформации клапанов. При этом нарушается способность сердца перекачивать кровь и развивается сердечная недостаточность.
Кардиосклероз может равномерно распределяться по всей сердечной мышце или затрагивает только определенные участки. Обычно болезнь возникает после инфаркта. Патология вызывает атеросклеротические отложения на сосудах, воспалительные процессы в сердечной мышце.
Риск развития проблемы увеличивается, если переедать, курить, мало двигаться. Долго патологический процесс протекает без каких-либо симптомов, поэтому необходимо периодически обследоваться.
Симптоматика
Ишемическая болезнь сердца симптомы имеет у всех людей одинаковые. Отличается интенсивность и продолжительность приступов. Пациенты жалуются на:
- Болезненные ощущения в грудной клетке, которые обладают колющим или сжимающим характером. Через четверть часа самочувствие нормализуется. Вначале развития выраженность клинических проявлений незначительна. Боль может распространяться на расположенные слева участки тела. Она проявляется, когда человек занимается спортом или переживает стресс. Для устранения дискомфорта достаточно просто прекратить нагрузку и немного отдохнуть. Если приступы усиливаются, применяют препараты.
- Одышку, которая связана с недостаточным поступлением кислорода в организм и с нагрузками. С развитием патологического процесса одышка возникает при каждом приступе. Больной страдает от нее даже в спокойном состоянии.
- Увеличение частоты сокращений сердца. Периодически ощущаются перебои в работе и чрезмерно частые удары.
- Общее ухудшение самочувствия. Больной быстро устает, снижается работоспособность, наблюдается головокружение, повышается потоотделение, беспокоит тошнота с рвотой.
- Стенокардию. При этом наблюдается приступ сдавливающих и жгущих ощущений в грудной клетке. Некоторые путают эту проблему с изжогой. Но на этот симптом следует обращать больше внимания, так как это яркий признак ишемической болезни, поэтому нужно обратиться к врачу и пройти обследование, чтобы вовремя обнаружить инфаркт миокарда. Хуже, когда никаких проявлений нет, вероятность летального исхода в таком случае гораздо выше.
- Психологические проявления. У человека наблюдается беспричинная тревога и сильный страх смерти.
Постановка диагноза
Чтобы определить ишемическую болезнь, назначают ряд диагностических исследований. В первую очередь врач собирает анамнез пациента. Опрашивает его на предмет жалоб, уточняет время появления и продолжительность приступов. Если беспокоят боли в сердце, одышка, отеки, то подозревают сердечную недостаточность.
 После этого собирают информацию о перенесенных заболеваниях, наличии у ближайших родственников патологий сердечно-сосудистой системы.
После этого собирают информацию о перенесенных заболеваниях, наличии у ближайших родственников патологий сердечно-сосудистой системы.
После опроса и внешнего осмотра назначают инструментальные методы обследования. Главной диагностической процедурой считается электрокардиография. Проводят стандартную процедуру и с нагрузками.
При проведении нагрузочных проб пациент занимается на велотренажере или беговой дорожке, одновременно фиксируют показатели ЭКГ. В конце сравнивают результаты до и после нагрузки и делают вывод о работе сердца во время физической активности.
Также осуществляют:
Эти методики необходимы для подтверждения диагноза, выявления стадии развития заболевания, наличия осложнений и основной причины появления.
Лечение
Ишемия сердца лечение имеет комплексное. Терапия включает применение:
- антиагрегантов, способствующих улучшению тока крови по сосудам;
- адреноблокаторов, снижающих частоту сокращений сердца и уменьшающих потребность миокарда в кислороде;
- фибратов и статинов. Эти препараты помогают устранить атеросклеротические бляшки, которые растворяются под их влиянием, а процесс формирования новых замедляется.
Какие именно средства необходимы, определяет врач с учетом формы болезни, сопутствующих заболеваний и общего состояния организма.
От приступов стенокардии избавляются с помощью медикаментов из группы нитратов. Часто практикуют применение натуральных гиполипидемических препаратов.
Чтобы предотвратить формирование тромбов и закупорку ими артерий, применяют антикоагулянты. Для ускорения процесса выведения жидкости из организма назначают мочегонные средства.
Атеросклеротические отложения на стенках сосудов приводят к сужению их просвета, поэтому, если лекарства не помогают, для нормализации кровообращения проводят стенирование и баллонную ангиопластику. Это малоинвазивные терапевтические процедуры, позволяющие расширить просвет сосудов.
Эти методики применяют вместо шунтирования, которое назначают только при самых тяжелых формах ишемической болезни. Во время процедуры создают обходные пути для тока крови, соединяя коронарные артерии с другими сосудами ниже места повреждения.
Для ускорения процесса выздоровления прибегают также к умеренным физическим нагрузкам. Разработкой комплекса упражнений должен заниматься врач с учетом формы ишемии и общего состояния здоровья. При чрезмерной активности потребность миокарда в кислороде увеличивается, и течение заболевания ухудшается.
 Если во время ходьбы или занятий спортом возникли симптомы заболевания, необходимо сделать перерыв, подышать свежим воздухом и выпить успокоительное средство. Для купирования боли применяют Нитроглицерин.
Если во время ходьбы или занятий спортом возникли симптомы заболевания, необходимо сделать перерыв, подышать свежим воздухом и выпить успокоительное средство. Для купирования боли применяют Нитроглицерин.
Нужно выпить одну таблетку и через пять минут должно наступить облегчение. Если этого не произошло, то следует принять еще две. Отсутствие эффекта от лекарства говорит о том, что развивается приступ инфаркта миокарда, поэтому необходимо срочно обратиться за медицинской помощью.
Чтобы избежать ухудшения, необходимо полностью отказаться от спиртных напитков, курения, питаться правильно, регулярно заниматься спортом. Важно следить за массой тела и показателями артериального давления.
Диета
Ишемия сердца это серьезное заболевание, которое в лечении требует комплексного подхода. Важную роль в процессе выздоровления играет питание. Больной должен придерживаться таких правил:
- Уменьшить присутствие в рационе соли, сахара, сладостей, кондитерских изделий. Нужно следить, чтобы в продуктах в минимальном количестве присутствовали простые углеводы, жирное мясо, икра, острые и соленые блюда, кофе и какао.
- Важно, чтобы в рационе не было продуктов с содержанием холестерина и жиров животного происхождения.
- За один раз стоит съедать небольшую порцию пищи. Лучше есть чаще, но понемногу.
- Ежедневно употреблять продукты с аскорбиновой кислотой, кальцием витаминами А, В и С, калием.
- Вместо растительного масла лучше присмотреться к оливковому, кукурузному. В нем содержатся омега-3 жирные кислоты, которые необходимы для нормальной работы сердечно-сосудистой системы.
- Готовиться пища должна методом паровой обработки, варки или тушения. Жареное полностью под запретом.
Соблюдение этих правил позволит улучшить общее состояние организма и избежать дальнейшего развития патологического процесса.
Осложнения и последствия
ИБС – это патология, главной опасностью которой является приступ острой сердечной недостаточности, сопровождающийся внезапной коронарной смертью. В этом случае человек гибнет внезапно или на протяжении шести часов от начала появления болезненных ощущений. Также недуг приводит к развитию инфаркта миокарда и сердечной недостаточности.
Прогноз и профилактические меры
Чтобы избежать ишемической болезни, а при наличии проблемы избежать развития патологического процесса необходимо:
- Полноценно, сбалансировано и регулярно питаться. Следует отказаться от всей пищи, которая содержит большое количество холестерина и насыщенных жиров. Важно делать упор на фрукты и овощи, зелень, нежирное мясо и молочные продукты, орехи, каши, бобы. Это безопасные и полезные продукты, которые обогатят организм всеми необходимыми веществами.
- Следить за весом. При наличии избыточного веса проблему нужно решить. В этом помогут разгрузочные дни, отказ от животных жиров и легкоусваиваемых углеводов.
- Обеспечить себе регулярную активность. Полезно выполнять упражнения лечебной физкультуры, гулять пешком, подниматься по ступенькам.
- Избегать чрезмерных эмоциональных нагрузок.
- Избегать употребления спиртных напитков и курения.
- Контролировать показатели давления крови в артериях.
Чтобы избежать всех возможных осложнений, необходимо соблюдать рекомендации врача. При ухудшении самочувствия следует сразу же обратиться за медицинской помощью. Даже если ничего не беспокоит, нужно периодически проходить профилактические осмотры, чтобы вовремя обнаружить нарушения в работе организма.
kardiopuls.ru
первые признаки, диагностика и методы лечения
Ишемическая болезнь сердца – это острое поражение мышечного слоя сердца, которое возникает вследствие дезорганизации правильного кровоснабжения. Это появляется в случае поражения коронарных артерий, что мешает поступлению артериальной крови.
Согласно статистическим данным, сердечно-сосудистые болезни являются одной из основных причин смертности. Отмечено, что чаще всего заболевание встречается у мужчин в возрасте 40-55 лет.
Виды и признаки заболевания
Болезнь может протекать в разных формах, международный протокол МКБ-10 разработал следующую классификацию заболевания:
- стенокардия (стабильная и нестабильная). Это наиболее распространенная форма болезни. Стабильная стенокардия появляется на фоне повышенной физической нагрузки, а нестабильная – в состоянии покоя (предшествует возникновению инфаркта),
- инфаркт миокарда (первичный и повторный). В тканях сердца нарушается кровоснабжение, что провоцирует их невроз. Главная опасность в том, что инфаркт миокарда способен вызвать остановку сердца,
- постинфарктный кардиосклероз. Появляется из-за инфаркта миокарда, когда волокна сердечной мышцы сменяются соединительной тканью. Поскольку у ткани отсутствует способность к сокращению, возможно развитие хронической сердечной недостаточности (ХСН),
- внезапная коронарная (сердечная) смерть. Если первичная остановка сердца наступила на фоне электрической нестабильности сердечной мышцы, то врачи проводят реанимационные мероприятия, которые способны предотвратить летальный исход,
- сердечная недостаточность. Развивается вследствие недостаточного обогащения крови кислородом.

Рассмотрим симптомы, характерные для ИБС:
- Появление сильной одышки во время физической активности или спокойных движениях.
- Регулярное повышение артериального давления (гипертония).
- Дискомфортные ощущения в области грудной клетки или спины.
- Чувство сжатия в области сердца и учащенное сердцебиение (аритмия).
- Заболевания нервной системы (симптомы депрессии, психоза).
- Физическая слабость.

Причины возникновения ишемической болезни
Главная причина появления ишемической болезни – возникновение атеросклероза коронарных артерий. При этом существует ряд факторов, способствующих возникновению заболевания:
- Недостаток в организме минералов и витаминов.
- Генетическая предрасположенность (мужской пол).
- Артериальная гипертония.
- Заболевания желчного пузыря (например, холелитистиаз).
- Неправильный образ жизни: употребление табачной продукции, несбалансированное питание (обилие жиров и простых углеводов), отсутствие физической активности.
- Частые возникновения стрессовых ситуаций.
- Отклонения со стороны эндокринной системы (сахарный диабет любого типа, ожирение).
- Наследственный фактор.
Диагностика заболевания
В настоящее время кардиология сделала огромный шаг вперед, благодаря наличию современных методов диагностических исследований, врач-кардиолог может распознать болезнь на ранней стадии.
Важно! При обнаружении характерных симптомов ИБС рекомендуется обратиться к специалисту за консультацией.
На первичном приеме врач произведет сбор анамнеза и проведет осмотр методом пальпации, после чего назначит необходимое обследование. Для того чтобы распознать заболевание на ранней стадии применяют ряд диагностических исследований:
- электрокардиография. Это один из главных методов диагностики болезни, является обязательным этапом в обследовании пациента с проблемами со стороны сердечно-сосудистой системы. Он позволяет обнаружить сбои в нормальном режиме работы сердечной мышцы и выявить различные сердечные патологии,
- эхокардиография. Она позволяет оценить состояние мягких тканей сердечной мышцы и получить информацию обо всех изменениях, которые в ней произошли с помощью ультразвука. Главные достоинства такой диагностики – высокая точность, отсутствие противопоказаний и болезненных ощущений,
- холтеровское мониторирование электрокардиограммы. Данный способ представляет собой регистрацию ЭКГ в течение суток с помощью холтеровского монитора, который крепится на плечо пациента. Он фиксирует все нарушения, возникающие в работе сердца. Исследование позволяет не только обнаружить признаки ишемической болезни, но и причины их развития,
- рентгенография. Врач назначает данное исследование, чтобы оценить размеры фиброзно-мышечного органа, определить наличие застоя в легких,
- магнитно-резонансная томография. С помощью данного исследования можно измерить кровоток в сердце и рассмотреть влияние на сердечную мышцу. МРТ предоставляет четкую визуализацию тромбов и поражений сердечных сосудов,
- катетеризация сердца. Этот метод широко используется для диагностики сердечно-сосудистых заболеваний. Катетеризацию могут делать, как с правой, так и с левой стороны сердца. При подозрении на ишемическую болезнь (или для определения ее степени) сердца ее проводят с левой стороны. Процедуру проводят под местной анестезией, тонкий катетер вставляют в сердечную артерию и пропускают через кровеносные сосуды в камеры сердца. Использование этого метода позволяет выявить сужения просвета коронарной артерии и возможные аномалии расположения сосудов.
- коронарная ангиография. Данная методика подобна катетеризации левой стороны сердца и проводится одновременно с ней. Через зонд вводят специальный рентгеноконтрастный краситель, который хорошо видно на рентгеновских снимках. Совокупность этих методов позволяет получить полную информацию о коронарных артериях, выявить имеющиеся сужения просвета коронарных сосудов.
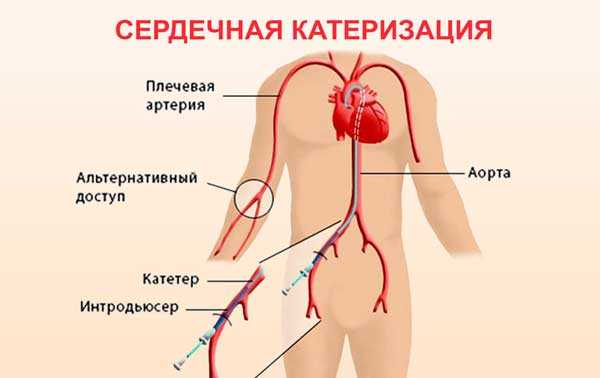
Дополнительно проводят лабораторные исследования:
- анализы крови. Общий анализ отображает полную клиническую картину состояния пациента, анализ крови на сахар позволяет выявить сахарный диабет, по количеству мочевины и креатинина делают вывод о работе почек,
- анализы мочи. Обнаружение белка (альбумина) в мочи, превышающего установленные показатели нормы, говорит о поражении почек.
По результатам исследований врач ставит диагноз и назначает дальнейшее лечение.
Методы лечения
Наиболее распространено медикаментозное лечение заболевания. Врач выписывает пациенту антикоагулянты, чтобы свести к минимуму риск возникновения тромбоза. Обязательно употребление препаратов, отвечающих за достаточный уровень кислорода в крови: нитратов, бета-блокаторов и антагонистов кальция. Для того чтобы открыть альтернативное обходное кровоснабжение – назначают простагландины.
К медикаментозному лечению часто дополнительно назначают такие методики, как гирудотерапия и ударно-волновая терапия. Антибиотики редко используют при терапии заболевания, хотя исследования показали результативность многих препаратов данного типа. Патогенически их эффективность не доказана, поэтому метод не входит в стандарты лечения ишемической болезни сердца.

Народные методы лечения заболевания эффективны в случае их применения с основными способами. Наибольшей результативностью обладают настои и отвары.
Рецепты их приготовления:
- Берут 2 столовые ложки плодов боярышника и заливают 300 мл кипятка, накрывают крышкой и оставляют настаиваться на 3-4 часа, после чего процеживают и употребляют 2 раза в день до приема пищи (по 1-2 столовым ложкам).
- Берут 1 столовую ложку укропа, заливают стаканом горячей воды и оставляют настаиваться на 2 часа. Полученный настой хорошо помогает справиться человеку с приступом стенокардии.
- Смешивают хрен с медом в соотношении 1:1 (по 2-3 чайных ложки), заливают кипятком. Принимать полученный настой можно в течение месяца 1 раз в день перед употреблением пищи.
- Берут 1 столовую ложку цветов крапивы и заливают 250 мл кипятка. Полученного отвара хватает на 2 приема в день: перед завтраком и вечером перед сном.
Важно! Перед лечением народными средствами проконсультируйтесь по специалистом.
Помимо терапевтических методов лечения существуют хирургические, например, трансмиокардиальная лазерная реваскуляризация миокарда (ТМЛР) или баллонная дилатация сосудов. К ним прибегают только в том случае, когда прием лекарственных средств не приносит должного результата и болезнь продолжает прогрессировать.

Профилактика заболевания
При диагнозе ИБС важно соблюдать меры профилактики:
- придерживаться правильного образа жизни (свести к минимуму или полностью отказаться от употребления алкогольной и табачной продукции),
- избегать стрессовых ситуаций,
- употреблять минералы и витамины группы Е и Р,
- соблюдать диету. Правильное питание – залог здоровья, важно ограничить потребление продуктов, которые повышают уровень холестерина в крови. К ним относятся: мясо, яйца, икра, молочная продукция. При этом рекомендуется включить в рацион, как можно больше овощей, рыбы и круп, поскольку они способствуют выведению холестерина,
- заниматься спортом (умеренно). Рекомендуется проводить физические (аэробные) нагрузки, поскольку они задействуют большинство групп мышц и тренируют кардиореспираторную систему. К нагрузкам такого типа относят: плавание, волейбол, быструю ходьбу, аэробику, езду на велосипеде и катание на лыжах.
Соблюдение профилактических мер при ишемической болезни сердца позволит предупредить повышение артериального давления и спазмов коронарных артерий, сохранит тонус сердечной мышцы.
Загрузка…kardiobit.ru
Ишемическая болезнь сердца: симптомы и лечение
Ишемическая болезнь сердца — острое или хроническое поражение миокарда, возникающее вследствие уменьшения или прекращения снабжения сердечной мышцы артериальной кровью, в основе которого лежат патологические процессы в системе коронарных артерий.
ИБС широко распространенное заболевание. Одна из основных причин смертности, временной и стойкой утраты трудоспособности во всем мире. В структуре смертности сердечно-сосудистые заболевания стоят на первом месте, из них на долю ИБС приходится около 40%.
Формы ишемической болезни
Классификация ИБС (МКБ-10; 1992г.)
- Стенокардия
- — Стабильная стенокардия напряжения
- — Нестабльная стенокардия
- Первичный инфаркт миокарда
- Повторный инфаркт миокарда
- Старый (перенесенный ранее) инфаркт миокарда (постинфарктный кардиосклероз)
- Внезапная сердечная (аритмическая) смерть
- Сердечная недостаточность (поражение миокарда вследствие ИБС)
Основной причиной нарушения снабжения миокарда кислородом является несоответствие между коронарным кровотоком и метаболическими потребностями сердечной мышцы. Это может быть следствием:
- — Атеросклероза коронарных артерий с сужением их просвета более, чем на 70%.
- — Спазма неизмененных (малоизмененных) коронарных артерий.
- — Нарушения микроциркуляции в миокарде.
- — Повышения активности свертывающей системы крови (или снижение активности противосвертывающей системы).
Главный этиологический фактор развития ишемической болезни сердца — атеросклероз коронарных артерий. Атеросклероз развивается последовательно, волнообразно и неуклонно. В результате накопления холестерина в стенке артерии формируется атеросклеротическая бляшка. Избыток холестерина приводит к увеличению бляшки в размере, возникают препятствия току крови. В дальнейшем, под воздействием системных неблагоприятных факторов, происходит трансформация бляшки от стабильной до нестабильной (возникают трещины и разрывы). Запускается механизм активации тромбоцитов и образования тромбов на поверхности нестабильной бляшки. Симптомы усугубляютя с ростом атеросклеротической бляшки, постепенно суживающей просвет артерии. Уменьшение площади просвета артерии более чем на 90-95% является критическим, вызывает снижение коронарного кровотока и ухудшение самочувствия даже в покое.
Факторы риска ишемической болезни сердца:
- Пол (мужской)
- Возраст >40-50 лет
- Наследственность
- Курение (10 и более сигарет в день в течение последних 5 лет)
- Гиперлипидемия (общий холестерин плазмы > 240 мг/дл; холестерин ЛПНП > 160 мг/дл)
- Артериальная гипертония
- Сахарный диабет
- Ожирение
- Гиподинамия
Симптомы
Клиническая картина ИБС
Первое описание стенокардии предложил английский врач Уильям Геберден в 1772 году: «…боль в грудной клетке, возникающая во время ходьбы и заставляющая больного остановиться, в особенности во время ходьбы вскоре после еды. Кажется, что эта боль в случае ее продолжения или усиления способна лишить человека жизни; в момент остановки все неприятные ощущения исчезают. После того, как боль продолжает возникать в течение нескольких месяцев, она перестает немедленно проходить при остановке; и в дальнейшем она будет продолжать возникать не только когда человек идет, но и когда лежит…» Обычно симптомы болезни впервые появляются после 50 лет. В начале возникают только при физической нагрузке.
Классическими проявлениями ишемической болезни сердца являются:
- — Боль за грудиной, часто иррадиирует в нижнюю челюсть, шею, левое плечо, предплечье, кисть, спину.
- — Боль давящая, сжимающая, жгучая, душащая. Интенсивность различная.
- — Провоцируются физическими или эмоциональными факторами. В покое прекращаются самостоятельно.
- — Длится от 30 секунд до 5-15 минут.
- — Быстрый эффект от нитроглицерина.
Лечение ишемической болезни сердца
Лечение направлено на восстановление нормального кровоснабжения миокарда и улучшение качества жизни больных. К сожалению, чисто терапевтические методы лечения не всегда эффективны. Существует множество хирургических методов коррекции, таких как: аорто-коронарное шунтирование, трансмиокардиальная лазерная реваскуляризация миокарда и чрескожные коронарные интервеционные вмешательства (баллонная ангиопластика, стентирование коронарных артерий).
«Золотым стандартом» в диагностике обструктивных поражений коронарных артерий сердца считается селективная коронарография. Применяется для того, чтобы узнать существенное ли сужение сосуда, какие артерии и сколько их поражено, в каком месте и на каком протяжении. В последнее время все большее распространение получила мультиспиральная компьютерная томография (МСКТ) с внутривенным болюсным контрастированием. В отличие, от селективной коронарографии, которая по существу является рентгенохирургическим вмешательством на артериальном русле, и выполняется только в условиях стационара, МСКТ коронарных артерий, как правило, выполняется амбулаторно с помощью внутривенного введения контрастного вещества. Еще одним принципиальным отличием может быть то, что селективная коронарография показывает просвет сосуда, а МСКТ и просвет сосуда, и, собственно, стенку сосуда, в которой локализуется патологический процесс.
В зависимости от изменений в коронарных сосудах, выявленных при коронарографии, могут быть предложены различные методы лечения:
Аортокоронарное шунтирование — отработанная в течение многих лет операция, при которой берут собственный сосуд больного и подшивают к коронарной артерии. Тем самым, создается путь обхода пораженного участка артерии. Кровь в нормальном объеме поступает в миокард, что приводит к ликвидации ишемии и исчезновению приступов стенокардии. АКШ является методом выбора при ряде патологических состояний, таких как сахарный диабет, поражение ствола, многососудистое поражение и т.д. Операция может проводиться с искусственным кровообращением и кардиоплегией, на работающем сердце без искусственного кровообращения, и на работающем сердце с искусственным кровообращением. В качестве шунтов могут использоваться, как вены, так и артерии пациента. Окончательное решение о выборе того или иного вида операции зависит от конкретной ситуации и оснащенности клиники.
Популярная в свое время баллонная ангиопластика потеряла свою актуальность. Основная проблема — краткосрочность эффекта от выполненного рентгенохирургического вмешательства.
Более надёжным и, в то же время, малоинвазивным методом восстановления и удержания нормального просвета сосуда, является стентирование. Метод по сути такой же, как баллонная ангиопластика, но на баллончике смонтирован стент (небольшой трансформируемый металический сетчатый каркас). При введении в место сужения, баллон со стентом раздувают до нормального диаметра сосуда, стент прижимается к стенкам и сохраняет свою форму постоянно, оставляя просвет открытым. После установки стента пациенту назначается длительная антиагрегантная терапия. В течение первых двух лет ежегодно выполняется контрольная коронарография.
В тяжелых случаях облитерирующего атеросклероза коронарных артерий, когда нет условий для АКШ и рентгенохирургических вмешательств, пациенту может быть предложена трансмиокардиальная лазерная реваскуляризация миокарда. В этом случае улучшение кровообращения миокарда происходит за счет потока крови напрямую из полости левого желудочка. На пораженную область миокарда хирург помещает лазер, создавая множество каналов диаметром менее 1 миллиметра. Каналы способствуют росту новых кровеносных сосудов, через которые кровь поступает в ишемизированный миокард, обеспечивая его кислородом. Эта операция может выполняться как самостоятельно, так и в сочетании с аортокоронарным шунтированием.
После устранения аортокоронарного стеноза заметно повышается качество жизни, восстанавливается трудоспособность, значительно снижается риск возникновения инфаркта миокарда и внезапной сердечной смерти, увеличивается продолжительность жизни.
В настоящее время диагноз ИБС это не приговор, а повод для активных действий по выбору оптимальной лечебной тактики, которая позволит сохранить жизнь на многие годы.
bakulev.ru
ИБС (ишемическая болезнь сердца) — недостаточность кровоснабжения сердца.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Содержание
- Факторы риска ИБС
- Симптомы
- Стенокардия напряжения
- Диагностика
- Лечение
- Нестабильная стенокардия и инфаркт миокарда
- Симптомы
- Диагностика и лечение
- Cтоимость приема
- Для взрослых
- Для детей
- Врачи занимающиеся лечением
- Записаться на прием
Ишемическая болезнь сердца (ИБС) — самая частая причина смерти людей в развитых странах. Россия не является здесь исключением. Причина ИБС — коронарный атеросклероз, то есть частичная или полная закупорка одной или нескольких коронарных артерий (артерий, обеспечивающих кровью само сердце) атеросклеротическими бляшками. Однако ИБС и коронарный атеросклероз — не синонимы. Для того, чтобы поставить диагноз ИБС необходимо доказать наличие ишемии миокарда с помощью методов функциональной диагностики.
Часто диагноз ИБС ставят необоснованно, особенно в пожилом возрасте. ИБС и пожилой возраст — это тоже не синонимы.
Существует несколько форм ИБС. Ниже будут рассмотрены самые частые из них — стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда. К другим формам ИБС относятся ишемическая кардиомиопатия, безболевая ишемия миокарда, микроциркуляторная стенокардия (кардиальный синдром X).
Факторы риска ИБС
Факторы риска ИБС — те же, что и вообще для атеросклероза. К ним относят артериальную гипертонию (стойкое повышение уровня артериального давления выше 140/90), сахарный диабет, курение, наследственность (инфаркт миокарда или внезапная смерть одного или обоих родителей в возрасте до 55 лет), малоподвижный образ жизни, ожирение, избыточный уровень холестерина крови. Важнейшая часть профилактики и лечения ИБС — воздействие на факторы риска.
Симптомы
Основное проявление ишемии миокарда — боль в груди. Выраженность боли может быть разной — от легкого дискомфорта, чувства давления, жжения в груди до сильнейшей боли при инфаркте миокарда. Боль или дискомфорт чаще всего возникают за грудиной, посередине грудной клетки, внутри нее. Боль нередко отдает в левую руку, под лопатку или вниз, в область солнечного сплетения. Могут болеть нижняя челюсть, плечо. В типичном случае приступ стенокардии вызывается физической (реже эмоциональной) нагрузкой, холодом, обильной едой — всем, что вызывает увеличение работы сердца. Боль служит проявлением того, что сердечной мышце не хватает кислорода: того кровотока, который обеспечивает суженная коронарная артерия, при нагрузке становится недостаточно.
В типичных случаях приступ устраняется (купируется) в покое сам по себе либо после приема нитроглицерина (или иных быстродействующих нитратов — в виде таблеток под язык или спрея). Надо иметь в виду, что нитроглицерин может вызывать головную боль и снижение артериального давления — это непосредственные проявления его действия. Самостоятельно более двух таблеток нитроглицерина принимать не следует: это чревато осложнениями.
Жалобы могут и отсутствовать (это так называемая безболевая ишемия миокарда), иногда первым проявлением ИБС становится инфаркт миокарда или внезапная смерть. В этой связи всем, у кого есть факторы риска атеросклероза и кто собирается заниматься физкультурой, необходимо пройти нагрузочный тест (см. ниже) — убедиться в том, что при нагрузке не возникает ишемии миокарда.
Перебои в работе сердца (экстрасистолы) сами по себе не являются признаком ИБС. Причина экстрасистол чаще всего так и остается невыясненной, и лечения экстрасистолия сама по себе не требует. Тем не менее у больных ИБС нередко встречается экстрасистолия при физической нагрузке: если провести нагрузочный тест, и убедиться, что при нагрузке экстрасистолия исчезает, то это говорит о доброкачественном ее характере, о том, что она не опасна для жизни.
Жалобы при ишемической кардиомиопатии характерны для сердечной недостаточности любого иного происхождения. Прежде всего это одышка, то есть чувство нехватки воздуха при нагрузке, а в тяжелых случаях и в покое.
Стенокардия напряжения
Стенокардию напряжения иначе называют стабильной стенокардией. Стенокардия считается стабильной, если в течение нескольких недель ее тяжесть остается постоянной. Тяжесть стабильной стенокардии может несколько меняться в зависимости от уровня активности пациента, от температуры окружающей среды.
Впервые возникшей называют стенокардию, возникшую несколько недель назад. Это пограничное состояние между стабильной и нестабильной стенокардией.
Тяжесть стенокардии напряжения характеризует ее функциональный класс: от первого (самого легкого), когда приступы возникают лишь на фоне выполнения тяжелой физической работы, до четвертого, самого тяжелого (приступы при незначительной физической нагрузки и даже в покое).
Диагностика
Электрокардиограмма (или эхокардиография) в покое НЕ ЯВЛЯЮТСЯ методами диагностики ИБС. Иногда эти методы, однако, позволяют диагностировать или выявить ИБС, например если удается обнаружить признаки перенесенного инфаркта миокарда, или если выполнять их на фоне болей в грудной клетки.
Также не служит методом диагностики ИБС холтеровский мониторинг (мониторирование ЭКГ), хотя этот метод и применяется с этой целью неоправданно широко. Депрессии сегмента ST, которые выявляют при холтеровском мониторинге ЭКГ, часто неспецифичны (то есть носят ложный характер), особенно у женщин. Холтеровский мониторинг лишь позволяет выявить
Главным методом диагностики ИБС являются нагрузочные пробы. Основные виды нагрузочных проб: ЭКГ-пробы с физической нагрузкой и стресс-эхокардиография, то есть проведение эхокардиографии во время физической нагрузки (или сразу после ее окончания) либо на фоне введения препаратов, повышающих работу сердца (например, добутамина). Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России выполняется всего в нескольких центрах и практически малодоступна.
По результатам нагрузочных проб принимается решение, направлять ли пациента на коронарную ангиографию. Почти никогда не надо начинать обследование с коронарной ангиографии. Это лучший метод визуализировать (рассмотреть) поражения коронарных артерий (атеросклеротические бляшки), но оценить их функциональную значимость (вызывают ли они ишемию миокарда или нет) коронарная ангиография зачастую не может.
Лечение
Существует три главные возможности лечения стенокардии напряжения: медикаментозное, коронарное стентирование (ангиопластика с установкой стентов) и коронарное шунтирование. В любом случае лечение начинается с активного воздействия на факторы риска: с низкохолестериновой диеты, с отказа от курения, с нормализации артериального давления и т. д.
Каждый пациент, которому поставлен диагноз ИБС, должен в отсутствие противопоказаний принимать как минимум три препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин) и статин (например, аторвастатин, розувастатин).
Надо иметь в виду, что ни коронарное стентирование, ни коронарное шунтирование в целом не удлиняет жизнь. Есть лишь избранные группы пациентов, для которых это не верно. Так, шунтирование удлиняет жизнь у больных с поражением нескольких сосудов в сочетании с сахарным диабетом, при сильно сниженной общей сократительной функции сердца, при поражении проксимальных (начальных) отделов левой коронарной артерии.
Стентирование при стабильной стенокардии тоже имеет ограниченный набор жизненных показаний, и в целом служит улучшению качества жизни (то есть устранению симптомов), а не ее продолжительности. Надо иметь в виду, что стентированная артерия хоть и выглядит на снимках, как нормальная, на деле таковой не является. Стенты (расправленные металлические пружины) подвержены тромбозу и другим осложнениям. Поэтому после стентирования в течение длительного времени необходимо принимать не только аспирин, но и другой антиагрегант — клопидогрел, а это, в свою очередь, увеличивает риск кровотечений.
В любом случае решение о методе лечения надо принимать вместе с лечащим врачом, терапевтом или кардиологом, а не с ангиографистом и не с кардиохирургом — теми, кто выполняет стентирование или шунтирование.
Нестабильная стенокардия и инфаркт миокарда
Эти два угрожающих жизни состояния вызваны тем, что в какой-то момент атеросклеротическая бляшка в коронарной артерии становится нестабильной (нарушается ее оболочка, она изъязвляется). Нестабильная стенокардия и инфаркт миокарда составляют так называемый острый коронарный синдром, он требует немедленной госпитализации. Почти в половине случаев острому коронарному синдрому не предшествует стенокардия, то есть он развивается на фоне видимого здоровья.
Симптомы
Чаще всего острый коронарный синдром проявляется сильной нестерпимой болью в груди (за грудиной или ниже — в области солнечного сплетения, «под ложечкой»).
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
www.alfazdrav.ru
Ишемическая болезнь сердца, симптомы, варианты развития заболевания
Ишемическая болезнь сердца (ИБС) – группа сердечных патологий, в основе которых, прежде всего, лежит несоответствие между тем, сколько кислорода нужно сердечной мышце для бесперебойной полноценной работы и тем, сколько кислорода к ней доставляется. При всех формах ишемической болезни имеется нарушение кровоснабжения миокарда на фоне спазма или изменения просвета коронарных артерий.
Ишемической болезнью сердца на сегодня в мире страдает порядка 6% до 15% населения разных стран. Эта патология – первая в списке причин смертей жителей планеты. На ее долю приходится около 35 % смертей от сердечнососудистых заболеваний.
Факторы риска ИБС
Чтобы заболеть ишемической болезнью, достаточно иметь такой тип кровотока в сердце, который не будет обеспечивать его метаболические потребности, при котором будут накапливаться недоокисленные продукты обмена или значительно ослабнет сократительная способность миокарда. Риски заполучить такое состояние тем выше, чем уже просвет сердечных артерий и чем менее продуктивен сердечный выброс.
- Мужчины (из-за особенностей гормонального фона) чаще заболевают ИБС, чем женщины, пожилые чаще молодых страдают этим заболеванием. После наступления менопаузы Риски мужчин и женщин уравниваются после наступления у последних менопаузы.
- Нарушение в обмене липидов (накопление ЛПНП, снижение ЛПВП), ведущее к атеросклерозу венечных артерий – главный риск в развитии ишемии сердца.
- Артериальная гипертензия, метаболический синдром, сахарный диабет, абдоминальное ожирение повышают риски ИБС.
- Курильщики и злоупотребляющие спиртным чаще страдают от ишемии миокарда.
- Малоподвижный образ жизни также считается фактором риска.
Варианты развития ИБС 
- Стенокардия — бывает стенокардия напряжения (впервые возникшая или стабильная), нестабильная стенокардия, вазоспастическая стенокардия
- Внезапная коронарная смерть
- Инфаркт миокарда
- Постинфарктный кардиосклероз
- Нарушения сердечного ритма
- Сердечная недостаточность
Какими бывают боли при ишемической болезни сердца?
Это наиболее характерное проявление всей группы заболеваний. Боль возникает, как ответ тканей на накопление недоокисленных продуктов обмена и запуска каскада медиаторов воспаления. Классический вариант болей при ИБС — это приступ стенокардии. Длительность болевого приступа при стабильной стенокардии напряжения не превышает пятнадцать минут. Боль сжимающего, реже давящего характера возникает в проекции сердца (боль в левой половине грудной клетки) или за грудиной (см. причины боли в сердце).
Стабильная стенокардия
Начало болей при стабильной стенокардии напряжения ассоциировано с:
- физической нагрузкой, то есть, боль возникает при нагрузке и после ее прекращения постепенно затухает
- боли могут провоцироваться курением
- психоэмоциональным напряжением
- алкогольным эпизодом
- иногда даже подъемом температуры
- выходом на мороз
- или перееданием
Интенсивность боли при стенокардии колеблется между средней и достаточно интенсивной, но не достигает степени невыносимой. Боль может отдавать в область левой лопатки и под нее, в левую кисть или несколько пальцев левой руки, Также встречается отражение сердечной боли в левую половину нижней челюсти. Редкая иррадиация – в правую руку.
Боль можно устранить либо прекращением физической нагрузки, либо приемом Нитроглицерина в таблетках, каплях или спрее (при непереносимости нитратов можно пользоваться Сиднофармом – Молсидомином в дозе 2 мг, то есть одной таблеткой). Иногда полноценная боль заменяется на чувство онемения в груди или онемения мизинца и безымянного пальца левой руки.
Для стабильной стенокардии используют классификацию, которая зависит от частоты приступов и условия их возникновения. В зависимости от класса подбирается тактика ведения болезни и медикаментозная поддержка.
- 1 функциональный класс – приступы при нагрузках, превышающих по интенсивности или длительности привычные. Устойчивость к нагрузкам высокая.
- Класс 2 – Боли при средних обычных нагрузках (при ходьбе дальше 500 м, при подъеме выше одного этажа). Высоки риски приступа на нефизические нагрузки.
- Класс 3 – Ограничена привычная физическая активность. Боли появляются при ходьбе далее 500 м, при подъемах на один этаж.
- 4 класс – Приступы провоцируются любой минимальной нагрузкой, ограничены повседневные дела и самообслуживание. Типична стенокардия покоя и приступы болей при перемене положения тела (при укладывании в постель). Невозможно пройти даже 100 м.
Нестабильная стенокардия
Прогрессирующая стенокардия — Для нестабильной стенокардии характерно постоянное снижение устойчивости к нагрузками и постоянное уменьшение порога нагрузки, которая провоцирует болевой синдром. При этом увеличивается число приступов болей за неделю, сутки и нарастает их тяжесть и длительность.
Стенокардия покоя — Также нестабильной считается стенокардия покоя, когда нет четкой зависимости между возникновением приступа боли и физической активностью, приступ болей длится дольше 15 минут, но не приводит к некрозу сердечной мышцы. Сюда же относятся и стенокардитические боли, возникшие впервые или после долгого межприступного промежутка. На протяжении месяца такой вариант стенокардии будет считаться впервые возникшей стенокардией. Так как нестабильная стенокардия – промежуточный вариант между стабильной стенокардией напряжения и инфарктом миокарда, то всякий ее эпизод требует немедленного обращения за квалифицированной медицинской помощью, дополнительной диагностики (ЭКГ) и адекватной терапии.
Вариантная стенокардия на фоне спазма коронарных сосудов (стенокардия Принцметала) также не связана с физической активностью и чаще дает болевой синдром в ранние утренние часы.
Постинфарктная — Еще один вариант нестабильно стенокардии, характеризующейся возобновлением или появлением приступов стенокардитических болей в период от суток до 8 недель после перенесенного инфаркта миокарда. Ее могут провоцировать ранняя физическая активность или недостаточная медикаментозная поддержка.
Острый инфаркт миокарда
Основным и наиболее частым проявлением также имеет болевой синдром, подобный стенокардитическому, но отличающийся большей выраженностью болевых ощущений (от давящих и сжимающих до жгучих), а также длительностью и отсутствием облегчения на фоне приема нитратов. Довольно часто боли при этом дополняются:
- страхом смерти
- вегетативной симптоматикой в виде потливости, головокружений
- тошноты, рвоты, болей в животе.
Последние характерны для абдоминальной формы инфаркта, который может протекать под маской желудочно-кишечных проблем. Часто инфаркт дополняется коллапсом или болевым шоком при котором пациент, бледнеет, сереет и теряет сознание.
При церебральном варианте инфаркта именно расстройства мозгового кровообращения с потерей сознания предшествуют болям в грудной клетке.
Следует упомянуть и о безболевой форме инфаркта миокарда, при которой болей пациент не ощущает и иногда переносит некроз сердечной мышцы “на ногах”. Такой тип инфаркта часто характерен для пожилых со спонтанных резким склерозированием сосудов сердца и для пьющих пациентов. При этом на первый план выдвигаются расстройства сердечного ритма или сосудистый коллапс.
Дифференциальная диагностика инфаркта:
- Основой дифференциальной диагностики острого инфаркта миокарда и затяжного стенокардитического приступа (продолжительностью 20-30 минут) остается ЭКГ.
- В бытовых же условиях стоит ориентироваться на эффективность Нитроглицерина. Так при сжимающих болях в области сердца с иррадиацией или без нее можно под язык положить таблетку Нитроглицерина или однократно брызнуть спреем (Нитроминт) или воспользоваться Молсидомином (Корватоном, Сиднофармом). Если в течение пяти минут боль не проходит, процедуру повторяют. Выждав еще пять минут, принимают третью таблетку и вызывают бригаду скорой, так как дело идет уже о затяжном приступе стенокардии и, возможно, об инфаркте.
Инфаркт – это отмирание сердечной мышцы на фоне тромбоза (или сужения) коронарного сосуда. Поэтому за место расположения тромба кровь не поступает, и боль не может полностью купироваться от перераспределения крови между слоями миокарда, что дают нитраты. При инфаркте болевой синдром убирает лишь нейролептоанальгезия (сочетание обезболивающего и нейролептика).
Боли при нарушениях сердечного ритма
Они в большей степени обусловлены характером нарушений и тяжестью расстройства кровообращения в коронарных сосудах (а значит, обеспечения кислородом сердечной мышцы).
- Редкие одиночные экстрасистолы ощущаются как внеочередной удар сердца с последующим его как бы замиранием и дальнейшим восстановлением привычных сердцебиений.
- Частые экстрасистолы, сдвоенные (бигимении) или утроенные (тригимении) могут уже давать колющие, тянущие, ноющие или даже сжимающие боли. Последние всегда говорят о расстройстве питания миокарда.
- Пароксизмальная тахикардия дает не только учащения сердцебиений и пульса больше 100, но и неприятные давящие боли за грудиной или в области сердца.
- Мерцательная аритмия дает неровное скачкообразное изменение сердцебиений. Чувство нехватки воздуха, боли в грудной клетке давящего или сжимающего характера, страх смерти, головокружения, может сопровождаться потерей сознания.
Зачастую нарушения ритма сопровождают инфаркт миокарда и являются его осложнением. Поэтому любой затяжной стенокардитический приступ, сопровождающийся расстройствами сердечного ритма, требует вызова скорой помощи.
Помимо нарушений ритма в программе ИБС они могут возникать при миокардиопатиях, миокардитах, эндокринных заболеваниях, обезвоживании. Если пациенту меньше 30 лет, всегда стоит поискать альтернативные ИБС причины нарушений ритма. Поэтому при наличии расстройств ритма всегда показано Холтеровское мониторирование ЭКГ, ЭХО-КС. Лицам старше 45 часто назначают модное сегодня МРТ.
Останавливаясь на нарушениях ритма, стоит отметить, что единичные экстрасистолы или редкие экстрасистолы (до 200 за сутки по результатам суточного ЭКГ-мониторирования), не смотря на обилие неприятных ощущений, сопровождающих их, не требуют медикаментозного лечения и не угрожают расстройствами кровотока и питания органов и тканей.
Одышка
Одышка – симптом, ощущающийся, как нехватка воздуха, невозможность сделать достаточно глубокий полноценный вдох. Такой тип одышки называется инспираторным ( в отличие от легочной экспираторной одышки с затрудненным выдохом). Одышка всегда свидетельствует о той или иной степени сердечной недостаточности.
- Одышка как эквивалент стенокардитических болей часто путают с проявлениями недостаточности кровообращения. Такая одышка не сопровождается настоящим укорочение дыхательного акта. Она купируется при устранении факторов, провоцирующих стенокардитический приступ и поддается воздействию нитроглицерином.
- Одышка при инфаркте миокарда – следствие острого расстройства кровообращения. Отмерший участок сердечной мышцы снижают способность миокарда сокращаться и проталкивать кровь, которая застаивается в легких. Плазма пропотевает в легочную ткань, развивается отек легкого по интерстициальному или альвеолярному типу. Помимо чувства нехватки воздуха и одышки появляются хриплое дыхание, которое клокочет и слышно на расстоянии, на сердцебиения, холодный пот. При альвеолярном отеке появляется значительное число розоватой пены изо рта.
- Острая сердечная недостаточность — если же на фоне затяжного приступа загрудинных интенсивных болей помимо одышки и чувства нехватки воздуха у человека надуваются вены шеи, синеет носогубный треугольник и конечности, появляется пульсация в надчревье – вероятно такое осложнение инфаркта, как острая недостаточность правого желудочка сердца.
- Хроническая сердечная недостаточность проявляется одышкой при слабости правых отделов сердца. При этом одышка сочетается с эпизодами кашля со скудной мокротой. Пациенту приходится спать на более высокой подушке, а то и вовсе занимать вынужденное сидячее положение. У пациентов бледно-синюшная кожа, синеватые кончики пальцев, носогубный треугольник. Одышка может смениться эпизодом удушья.
Отеки
Также признак острой или хронической сердечной недостаточности. Остро они возникают при инфаркте, хронически – при нарушениях сердечного ритма, постинфарктном кардиосклерозе. Наиболее типичны отеки при застое в большом круге кровообращения на фоне слабости левого желудочка сердца.
- Сначала появляется пастозность стоп, которая сменяется отеками сто и голеней, а при прогрессировании процесса и бедер.
- В дальнейшем отекают половые органы, передняя брюшная стенка. Может развиться и массированный отек, называемый анасаркой.
- Быстрое нарастание массы тела (ежедневно) говорит о скрытых отеках, расположенных в жировой клетчатке внутренних органов.
- Отечность почек приводит к уменьшению отделяемой мочи.
- Печень на фоне отека становится большой и плотной, выступает из-под реберной дуги и может болеть при нагрузках.
- Отечность увеличивается во второй половине дня, трудно поддается изолированному лечению мочегонными.
- Нарастающий застой крови может создать сложности с мозговым кровообращением, что приводит к нарушениям памяти, мышления, расстройствам сна.
Сердечная недостаточность разделяется на функциональные классы, позволяющие оценить устойчивость к нагрузкам, подобрать терапию и сделать прогноз на будущее.
- 1 функциональный класс позволяет переносить полный объем привычных нагрузок, Повышенная нагрузка проявляется одышкой.
- 2 класс дает одышку или сердцебиения только в нагрузке (в покое проявлений нет).
- 3 класс – появление проявлений при минимальных нагрузках и отсутствие их в покое.
- 4 класс дает симптомы в покое.
Расстройства сознания при ИБС
Они варьируют от:
- легких головокружений и потемнения в глазах (различные формы аритмий и затяжные сердечные приступы)
- до тяжелых расстройств мозгового кровообращения (сердечная недостаточность и инфаркт миокарда) с потерей сознания.
Чем меньше фракция выброса левого желудочка, чем длительнее кислородное голодание мозга, тем хуже его состояние, и тем неблагоприятнее прогноз. При систолическом давлении ниже 60 мм.рт.ст. прекращается нормальное снабжение кислородом мозга и человек теряет сознание.
Различные нарушения ритма (синдром слабости синусового узла, атриовентрикулярная блокада, желудочковая тахикардия, фибрилляция желудочков, синдром Вольфа-Паркинсона-Уайта) могут вызвать обморок.
Из интересных фактов стоит отметить, что увлечение нитроглицерином без показаний и применение его при любой колющей боли за грудиной может приводить к медикаментозно обусловленному обмороку, а также вызывать сильные головные боли (которые настоящие “сердечники” убирают валидолом).
Помимо расстройств сознания ишемия коры сопровождается:
- нарушениями сна (трудностями в засыпании, недостаточной глубиной сна. ранними пробуждениями)
- проблемами в обучении
- психическими расстройствами, самым ярким из которых является непреодолимое чувство страха, которое наблюдается при остром инфаркте миокарда или приступе мерцательной аритмии.
Терминальным расстройством сознания можно считать клиническую смерть при внезапной коронарной смерти, которая, при безуспешности реанимационных мероприятий, может приводить к биологической кончине.
Таким образом, проявления ишемической болезни сердца многообразны, но не уникальны для разных ее форм. Поэтому так важно при их развитии обращаться для более детальной диагностики к кардиологу, а при развитии угрожающих жизни состояний незамедлительно вызывать скорую помощь.
zdravotvet.ru