| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
|
Пертуссин — инструкция, цена, применение, состав, дозировка, противопоказания и аналоги препарата — Likar24
Пертуссин – лекарственный препарат, применяемый для лечения кашля. Он эффективен для борьбы с воспалительными заболеваниями дыхательных путей.
Инструкция указана для: Пертуссин сироп по 50 г в флак.
действующие вещества: экстракт травы чабреца (Serpilli herba) жидкий (1: 1), калия бромид;
1 г сиропа содержит экстракт травы чабреца (Serpilli herba) жидкого (1: 1) (экстрагент — этанол 30%) 120 мг, калия бромид 10 мг
вспомогательные вещества: сироп сахарный, этанол 96%, вода очищенная.
Сироп.
Основные физико-химические свойства: коричневого цвета жидкость с ароматным запахом.
Упаковка
По 50 г или по 100 г во флаконах. По 200 г во флаконах с контролем первого вскрытия. По 200 г во флаконах с контролем первого вскрытия; по 1 флакону в пачке.
Фармакологическая группа
Средства, используемые при кашле и простудных заболеваниях. Отхаркивающие средства. Код АТХ R05C А10.
Мокроты отходят гораздо быстрее с помощью препарата. Препарату присуще седативное действие, а также он отмечается смягчающим эффектом. Благодаря препарату происходит стимуляция мукоцилиарного клиренса. Тимьян эфирного масла, дубильные вещества, горечи, содержащиеся в экстракте, раздражают парасимпатические нервные окончания, что приводит к усилению выделения бронхиального жидкого экстракта. Препарат способствует уменьшению вязкости секрета бронхиол. Мокроты хорошо отхаркиваются, мигающий эпителий повышает свою активность, а бронхиальное дерево улучшает свою дренажную функцию благодаря действию препарата.
Фармакокинетика препарата не была изучена.
Препарат применяется для симптоматического лечения заболеваний дыхательных путей воспалительного характера, при которых возникает кашель: бронхита, коклюша, трахеита, пневмонии.
Повышенная чувствительность к компонентам препарата, в том числе бромидам или другим растениям семейства Губоцветных (Lamiaceae), а также чувствительность к сельдерею и пыльце березы (возможна перекрестная реакция), возраст до 4 лет; декомпенсация сердечно-сосудистой системы, артериальная гипотензия, выраженный атеросклероз, анемия, болезни почек с нарушением их функций, сахарный диабет, алкоголизм.
Применять препарат во время беременности и лактации не рекомендуется в связи с отсутствием клинических данных об эффективности и безопасности препарата.
Если произошла передозировка препаратом, то могут усилиться побочные реакции.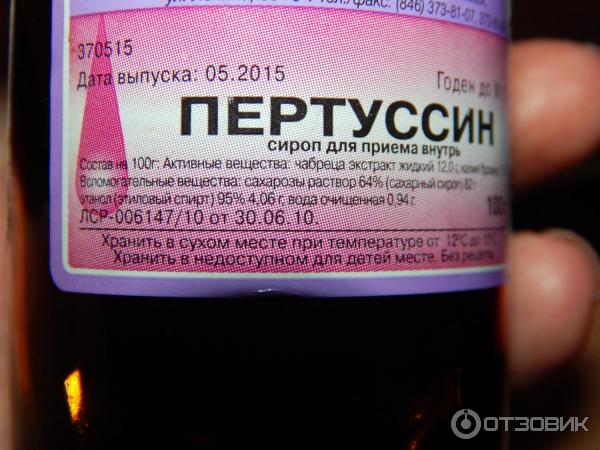 В случае передозировки препаратом рекомендуется симптоматическое лечение.
В случае передозировки препаратом рекомендуется симптоматическое лечение.
Бромизм – это явление, которое возникает в результате длительного применения препарата. Бромизм грозит высыпаниями на коже, гастроэнтероколитом, ринитом, общей слабостью, конъюнктивитом, атаксией и брадикардией.
Если возникли симптомы бромизма, то необходимо прекратить прием препарата и вывести соли брома из организма (в этом случае назначают большое количество хлорида натрия, мочегонные препараты и большое количество жидкости).
Также среди побочных реакций наблюдаются желудочно-кишечные расстройства (тошнота, диарея, рвота).
Могут возникать аллергические реакции на составляющие препарата.
Если во время применения препарата возникают какие-либо неприятные симптомы или явления, то важно сразу обратиться к врачу.
Препарат применяется внутрь. Взрослые и дети, старше 12 лет, должны соблюдать дозировку, которая составляет 1 столовую ложку (15 мл) три раза в сутки.
Если ребенку от 4 до 6 лет, то следует принимать препарат по пол чайной ложки (2,5 мл) три раза в сутки.
Если ребенку от 9 до 12 лет, то препарат принимается по одной десертной ложке (10 мл) три раза в сутки.
Если дети младше 6 лет, то разовая доза (2,5 мл) должна розводиться двумя десертными ложками ( или 20 мл ) кипяченой охлажденной воды.
Врач определяет, сколько длится лечение, поскольку это зависит от того, какое течение заболевания, какой характер комплексной терапии и какая у человека переносимость препарата.
Дети: Детям, которым еще не исполнилось 4 года, применять препарат только после консультации и назначения врача.
Соблюдение рекомендаций по применению препарата чрезвычайно важно во время лечения.
Дети в возрасте от 4 до 6 лет должны принимать препарат в разведенном кипяченой водой виде.
Если симптомы во время лечения ухудшаются, есть возникновение одышки, гнойной мокроты или повышается температура, то следует обязательно обратиться к врачу. Если симптомы сохраняются в течение одной недели, то следует обратиться к врачу.
Если симптомы сохраняются в течение одной недели, то следует обратиться к врачу.
В состав препарата входит 10 — 14 об. % этанол (алкоголь), то есть 1,7 г / дозу (15 мл), что соответствует 14 мл вина или 34 мл пива в дозе. Поэтому стоит с осторожностью применять препарат тем, у кого наблюдается алкогольная зависимость, поскольку препарат является вредным для применения при алкоголизме. Также беременные женщины и женщины в период лактации, дети и пациенты, у которых есть эпилепсия и печеночные заболевания, должны очень осторожно применять препарат.
В препарате содержится на дозу (15 мл) до 11,4 г сахарозы. В случае непереносимости определенных сахаров стоит перед применением препарата проконсультироваться с врачом.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействийНет информации о взаимодействии с другими лекарственными средствами. Если препарат применяется одновременно с другими лекарственными средствами, то необходимо обязательно проконсультироваться с врачом.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмамиПоскольку в состав препарата входит спирт, то следует осторожно управлять автотранспортом и другими механизмами во время лечения препаратом.
Препарат пригоден к применению в течение 4 лет.
Препарат следует хранить в оригинальной упаковке и в месте, где температура воздуха не превышает 25 ° C. Также препарат нельзя хранить в местах, доступных детям.
Запрещается применение препарата, если срок годности, который указан на упаковке, истек.
Цена на препарат колеблется от 11 до 47 гривен. Препарат отпускается без рецепта.
Пертуссин (Pertussinum): описание, рецепт, инструкция
Pertussinum
Аналоги (дженерики, синонимы)
Действующее вещество
Калия бромид (Kalii bromidum ), Тимьяна ползучего травы экстракт (Extractum herbae Thymi serpylli)
Фармакологическая группа
org/DrugClass»> Секретолитики и стимуляторы моторной функции дыхательных путей в комбинацияхРецепт
Международный:
Rp.: Pertussini 100 ml
D.S. По 1 чайной ложке 3 раза в день (детям до 5 лет)
Rp.: Pertussini 100 ml
D. S. По 1 столовой ложке 2-3 раза в день.
Россия:
Отпускается без рецепта
Фармакологическое действие
Комбинированный препарат растительного происхождения, оказывает отхаркивающее действие, увеличивает количество секреторного отделяемого слизистой оболочкой верхних дыхательных путей, способствует разжижению мокроты и ускорению ее выведения. Травачабрецаобладает обезболивающим и отхаркивающим свойствами, трава тимьяна — отхаркивающим, а его эфирные масла — противомикробным и фунгицидным свойствами.Калия бромидоказывает отхаркивающее действие, снижает возбудимость ЦНС.
Способ применения
Для взрослых:
Препарат принимается внутрь, после еды (в связи с возможностью снижения аппетита).
Взрослым по 1 столовой ложке 3 раза в день;
детям от 3 до 6 лет — по 1/2-1 чайной ложке 3 раза в день;
детям от 6 до 12 лет — по 1-2 чайные ложки 3 раза в день;
детям старше 12 лет — по 1 десертной ложке 3 раза в день.
Курс лечения 10-14 дней. Увеличение продолжительности и проведение повторных курсов лечения возможно по рекомендации врача.
Показания
Препарат назначается в комплексной терапии при воспалительных заболеваниях верхних дыхательных путей и легких, которые сопровождаются кашлем с вязкой, трудноотделяемой мокротой:
— ОРЗ и ОРВИ;
— грипп;
— трахеит;
— бронхит в острой или хронической форме;
— трахеобронхит;
— фарингит;
— ларингит;
— пневмония;
— муковисцидоз;
— туберкулез легких;
— бронхиальная астма;
— коклюш;
— хроническая обструктивная болезнь легких.
Противопоказания
Гиперчувствительность, декомпенсированная ХСН,беременность, период лактации.
Побочные действия
Нарушения в работе пищеварительной системы – тошнота, изжога.
Аллергические реакции – зуд, крапивница, ангионевротические отеки. При длительном применении могут возникнуть явления бромизма (совокупность симптомов, которые возникают при длительном приеме или после больших доз бромидов) – насморк, конъюнктивит, сыпь на коже в виде синюшных угрей, апатия, депрессивное состояние, общая слабость, гастроэнтероколиты, исхудание, нарушения сна, снижение сексуальной активности, урежение сердцебиения и расстройство координации движений.
Форма выпуска
Сироп.
По 100 г препарата во флаконы оранжевого стекла, укупоренные полиэтиленовыми пробками и навинчиваемыми крышками; или флаконы оранжевого стекла с винтовой горловиной, укупоренные алюминиевыми колпачками.
Каждый флакон вместе с инструкцией по применению помещают в пачку из картона. Допускается наносить текст инструкции по применению на пачку.
По 40 флаконов вместе с равным количеством инструкций по применению в групповую упаковку.
Для стационаров. По 40 флаконов вместе с равным количеством инструкций по применению в групповую упаковку.
Для стационаров. По 10 л в бутыли стеклянные с винтовой горловиной, укупоренные навинчиваемыми пластмассовыми крышками с прокладками. Полный текст инструкции по применению наносят на этикетку бутыли.
Пертуссин, сироп, 100 г, 1 шт.
Цены в аптеках на Пертуссин
сироп, 100 г, 1 шт.
Алоэ
45₽
КупитьАСНА
от 55₽
КупитьПроАптека
60₽
КупитьИстория стоимости Пертуссин
сироп, 100 г, 1 шт.
22.02-28.02
54₽ (-11₽)
01.03-07.03
51₽ (-3₽)
08.03-14.03
55₽ (+4₽)
15.03-18.03
50₽ (-5₽)
Указана средняя стоимость товара в аптеках Санкт-Петербурга за период и разница по сравнению с предыдущим периодом
Инструкция на Пертуссин
сироп, 100 г, 1 шт.
Состав
Сироп — 1 мл:
- Активные вещества: чабреца экстракт жидкий 12,0 г, калия бромид 1,0 г;
- Вспомогательные вещества: сахарный сироп (сахароза, 82,0 г вода), этанол (этиловый спирт) 95 % 4,06 г, вода очищенная 0,94 г.
Во флаконе 100 г.
Описание
Густая жидкость коричневого цвета с ароматным запахом.
Пертуссин: Показания
В качестве отхаркивающего средства в комплексной терапии острых респираторных заболеваний; трахеитов, бронхитов, а также при коклюше.
Способ применения и дозы
- Взрослым по 1 столовой ложке 3 раза в день;
- детям от 3 до 6 лет — по 1/2 — 1 чайной ложке 3 раза в день;
- детям от 6 до 12 лет — по 1-2 чайные ложки 3 раза в день;
- детям старше 12 лет — по 1 десертной ложке 3 раза в день.
Курс лечения 10-14 дней. Увеличение продолжительности и проведение повторных курсов лечения возможно по рекомендации врача.
Применение при беременности и кормлении грудью
Противопоказан детям до 3 лет, при беременности и лактации.
Пертуссин: Противопоказания
Повышенная чувствительность к компонентам препарата, заболевания печени, алкоголизм, черепно-мозговая травма, заболевания головного мозга, эпилепсия, хроническая сердечная недостаточность (в стадии декомпенсации), дефицит сахаразы/изомальтазы, непереносимость фруктозы, глюкозо-галактозная мальабсорбция.
Пертуссин: Побочные действия
Возможны аллергические реакции, изжога.
Передозировка
В случае передозировки препарата возможна тошнота. Лечение: симптоматическое.
Взаимодействие
Препарат не следует применять одновременно с противокашлевыми лекарственными средствами, так как это затрудняет откашливание разжиженной мокроты.
Меры предосторожности
В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Указание для больных сахарным диабетом: содержание сахарозы в 1 чайной ложке (5 мл) препарата соответствует примерно 0,32 ХЕ, в 1 десертной ложке (10 мл) — примерно 0,64 ХЕ; в 1 столовой ложке — примерно 0,96 ХЕ.
Условия отпуска
Производитель
Флора Кавказа
Основные сведения
Торговое название
Пертуссин
Действующее вещество (МНН)
Тимьяна ползучего травы экстракт + [Калия бромид]
Форма выпуска
сироп
Первичная упаковка
флакон темного стекла
Объём упаковки
100 г
Количество в упаковке
1
Производитель
Флора Кавказа
Страна
Россия
Срок годности
4 года
Условия хранения
В сухом месте, при температуре 12–15 °C
Пертуссин 100мл сироп №1 фл. (Ярославская фармацевтическая фабрика зао)
Форма выпуска, упаковка и состав препарата Пертуссин-Ч
| Сироп | 100 г |
| экстракт травы тимьяна ползучего | 12 г |
| калия бромид | 1 г |
100 г — флаконы темного стекла (1) — пачки картонные.
Фармакологическое действие
Комбинированный препарат растительного происхождения.
Трава
чабреца оказывает отхаркивающее действие, увеличивает количество
секреторного отделяемого слизистой оболочкой верхних дыхательных путей,
способствует разжижению мокроты и ускорению ее выведения. Калия бромид
снижает возбудимость ЦНС.
Показания активных веществ препарата Пертуссин-Ч
В качестве отхаркивающего лекарственного средства: ОРЗ, трахеит, бронхит; коклюш.
Режим дозирования
Способ применения и режим дозирования конкретного
препарата зависят от его формы выпуска и других факторов. Оптимальный
режим дозирования определяет врач. Следует строго соблюдать соответствие
используемой лекарственной формы конкретного препарата показаниям к
применению и режиму дозирования.
Внутрь. Взрослым — 1 ст. ложка, детям (в зависимости от возраста) — от 1/2 ч. ложки до 1 дес. ложки 3 раза в день.
Побочное действие
Аллергические реакции, изжога.
Противопоказания к применению
- гиперчувствительность;
- декомпенсированная хроническая сердечная недостаточность;
- беременность;
- период лактации.
Применение при беременности и кормлении грудью
Противопоказан при беременности и в период лактации.
Применение у детей
Детям (в зависимости от возраста) — от 1/2 ч.ложки до 1 дес.ложки 3 раза в день
Особые указания
Сироп содержит сахар, что необходимо учитывать пациентам с сопутствующим сахарным диабетом.
Пертуссин-Ч 100г — Кировская фармацевтическая фабрика
Фармакологическое действие:
Комбинированный препарат. Экстракт травы чабреца оказывает отхаркивающее действие, увеличивает количество секреторного отделяемого слизистых оболочек верхних дыхательных путей, способствует разжижению мокроты и ускорению ее эвакуации. Бромид калия снижает возбудимость центральной нервной системы.
Фармакокинетика: данные отсутствуют.
Упаковка:
100г
Показания:
В качестве отхаркивающего средства в комплексной терапии острых респираторных заболеваний; трахеитов, бронхитов, а также у детей при коклюше.
Противопоказания:
Повышенная чувствительность к компонентам препарата, заболевания печени, алкоголизм, черепно-мозговая травма, заболевания головного мозга, эпилепсия, хроническая сердечная недостаточность (в стадии декомпенсации), дефицит сахарозы/изомальтозы, непереносимость фруктозы, глюкозо-галактозная мальабсорбция, беременность, период грудного вскармливания, детский возраст (до 3 лет).
С осторожностью: сахарный диабет; детский возраст старше 3 лет (в связи с наличием этанола в препарате).
Способ применения и дозы:
Препарат принимается внутрь, после еды (в связи с возможностью снижения аппетита).
Взрослым по 1 столовой ложке 3 раза в день;
детям от 3 до 6 лет – по ½-1 чайной ложке 3 раза в день;
детям от 6 до 12 лет – по 1-2 чайные ложки 3 раза в день;
детям старше 12 лет – по 1 десертной ложке 3 раза в день.
Курс лечения 10-14 дней. Увеличение продолжительности и проведение повторных курсов лечения возможно по рекомендации врача.
Побочные действия:
Возможны аллергические реакции, изжога.
Передозировка:
В случае передозировки препарата возможна тошнота.
Лечение: симптоматическое.
Особые указания:
Препарат содержит 8-11% этанола. Содержание абсолютного спирта составляет: в 1 чайной ложке (5 мл) до 0,43 г, в 1 десертной ложке (10 мл) — до 0,87 г, в 1 столовой ложке (15 мл) – до 1,3 г. В максимальной суточной дозе препарата для взрослых — 3 столовые ложки (45 мл) — содержится до 3,9 г абсолютного этилового спирта.
В период лечения необходимо соблюдать осторожность при управлении транспортными средствами, работе с движущимися механизмами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Указание для больных сахарным диабетом: содержание сахарозы в 1 чайной ложке (5 мл) препарата соответствует примерно 0,32 ХЕ, в 1 десертной ложке (10 мл) — примерно 0,64 ХЕ; в 1 столовой ложке – примерно 0,96 ХЕ.
Лекарственное взаимодействие:
Препарат не следует применять одновременно с противокашлевыми лекарственными средствами, так как это затрудняет откашливание разжиженной мокроты.
Форма выпуска:
Сироп. По 100, 125 г препарата во флаконы светозащитного стекла или во флаконы из непрозрачного полиэтилентерефталата, укупоренные полиэтиленовыми пробками с полиэтиленовыми крышками навинчиваемыми или навинчиваемыми с контролем первого вскрытия, или с системой «нажать-повернуть», или с колпачками алюминиевыми, а также допускается использование крышек и колпачков без пробки.
По 100, 125 г препарата во флаконы светозащитного стекла или во флаконы из непрозрачного полиэтилентерефталата, укупоренные полиэтиленовыми пробками с полиэтиленовыми крышками навинчиваемыми или навинчиваемыми с контролем первого вскрытия, или с системой «нажать-повернуть», или с колпачками алюминиевыми, а также допускается использование крышек и колпачков без пробки.
На флаконы наклеивают этикетку из бумаги этикеточной, или писчей, или самоклеящуюся этикетку.
Каждый флакон вместе с инструкцией по медицинскому применению помещают в пачку из картона.
Допускается вложение полипропиленовой мерной ложки, мерного стаканчика или мерного шприца из того же материала в каждую пачку.
Допускается текст инструкции по медицинскому применению наносить на картонную пачку.
По 10, 16, 20, 30, 40, 56, 112 флаконов по 100, 125 г с соответствующим количеством инструкций по медицинскому применению помещают в коробку картонную или ящик из гофрированного картона (для стационаров).
Условия хранения:
В защищенном от света месте, при температуре от 8 до 25 ºС.
Хранить в недоступном для детей месте.
Срок годности:
4 года. Не применять после истечения срока годности.
Условия отпуска из аптек:
Без рецепта.
Пертуссин-ч сироп 100мл флакон (Тимьяна экс-кт + Калия бромид)
Показания
Противопоказания
Состав
Способ применения
Особые указания
В качестве отхаркивающего средства в комплексной терапии острых респираторных заболеваний; трахеитов, бронхитов, а также у детей при коклюше.
Повышенная чувствительность к компонентам препарата, заболевания печени, алкоголизм, черепно-мозговая травма, заболевания головного мозга, эпилепсия, хроническая сердечная недостаточность (в стадии декомпенсации), дефицит сахарозы/изомальтозы, непереносимость фруктозы, глюкозо-галактозная мальабсорбция, беременность, период грудного вскармливания, детский возраст (до 3 лет). С осторожностью: сахарный диабет; детский возраст старше 3 лет (в связи с наличием этанола в препарате).
Активные вещества: Чабреца экстракт жидкий + Калия бромид. Форма выпуска:Раствор для приема внутрь.
Препарат принимается внутрь, после еды (в связи с возможностью снижения аппетита). Взрослым по 1 столовой ложке 3 раза в день; детям от 3 до 6 лет — по 1/2-1 чайной ложке 3 раза в день; детям от 6 до 12 лет — по 1-2 чайные ложки 3 раза в день; детям старше 12 лет — по 1 десертной ложке 3 раза в день. Курс лечения 10-14 дней. Увеличение продолжительности и проведение повторных курсов лечения возможно по рекомендации врача.
Особые указания: Препарат содержит 8-11% этанола. Содержание абсолютного спирта составляет: в 1 чайной ложке (5 мл) до 0,43 г, в 1 десертной ложке (10 мл) — до 0,87 г, в 1 столовой ложке (15 мл) — до 1,3 г. В максимальной суточной дозе препарата для взрослых — 3 столовые ложки (45 мл) — содержится до 3,9 г абсолютного этилового спирта. В период лечения необходимо соблюдать осторожность при управлении транспортными средствами, работе с движущимися механизмами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций. Указание для больных сахарным диабетом: содержание сахарозы в 1 чайной ложке (5 мл) препарата соответствует примерно 0,32 ХЕ, в 1 десертной ложке (10 мл) — примерно 0,64 ХЕ; в 1 столовой ложке — примерно 0,96 ХЕ.
Взаимодействие с другими препаратами: Возможны аллергические реакции, изжога.
Побочные эффекты: Возможны аллергические реакции, изжога.
Указание для больных сахарным диабетом: содержание сахарозы в 1 чайной ложке (5 мл) препарата соответствует примерно 0,32 ХЕ, в 1 десертной ложке (10 мл) — примерно 0,64 ХЕ; в 1 столовой ложке — примерно 0,96 ХЕ.
Взаимодействие с другими препаратами: Возможны аллергические реакции, изжога.
Побочные эффекты: Возможны аллергические реакции, изжога.
Введение вакцины против дифтерии, столбняка и коклюша
На этой странице представлено краткое изложение рекомендаций по применению вакцин против дифтерии, столбняка и коклюша, включая способ введения, количество доз и совместное введение с другими вакцинами.
Визуальный осмотр
Не используйте вакцины или разбавители против дифтерии, столбняка и коклюша (если применимо) по истечении срока годности, указанного на этикетке.
Перед введением визуально проверьте вакцину на наличие твердых частиц и / или обесцвечивания.Если эти условия существуют, НЕ используйте.
Непосредственно перед использованием хорошо встряхните флакон или шприц, заполненный производителем. Не используйте вакцину, если вы не можете ресуспендировать ее после тщательного перемешивания.
- После встряхивания Td должен быть мутной жидкостью беловато-серого цвета.
- После встряхивания Tdap должен быть мутной жидкостью белого цвета.
Вводить все вакцины против дифтерии, столбняка и коклюша (DT, DTaP, Td и Tdap) внутримышечно. Предпочтительным местом инъекции у младенцев и детей младшего возраста является латеральная широкая мышца бедра.У детей старшего возраста и взрослых предпочтительным местом инъекции является дельтовидная мышца плеча. Используйте иглу длиной, соответствующей возрасту и размеру человека, получающего вакцину.
Количество и время приема доз
Количество и время введения доз зависят от типа вакцины и человека, получающего вакцину.
DTaP или DT
CDC рекомендует DTaP для всех младенцев и детей младше 7 лет; однако, если компонент коклюша противопоказан, используйте DT для завершения первичной серии в этой возрастной группе.
- Рекомендуемая серия АКДС состоит из 5 доз, вводимых через 2, 4 и 6 месяцев, от 15 до 18 месяцев и от 4 до 6 лет.
- Введите четвертую дозу АКДС не ранее, чем через 6 месяцев после третьей дозы. Однако нет необходимости повторять четвертую дозу, если она была введена как минимум через четыре месяца после третьей дозы.
- Не давайте четвертую дозу АКДС детям младше 12 месяцев. Вы можете давать его детям в возрасте от 12 до 15 месяцев, если ребенок вряд ли вернется в возрасте от 15 до 18 месяцев; это неофициальная рекомендация Консультативного комитета по практике иммунизации.
- Пятая доза АКДС не требуется, если пациент получил четвертую дозу в день своего четвертого дня рождения или после него.
Tdap и Td
CDC рекомендует всем подросткам 1 дозу Tdap.
- Предпочтительный возраст для введения Tdap подросткам — от 11 до 12 лет.
- Если подростки (от 13 до 18 лет) пропустили прием Tdap в возрасте от 11 до 12 лет, назначьте его при следующем обращении к пациенту или раньше, если подросток будет иметь тесный контакт с младенцами.
- Вы можете вводить Tdap независимо от интервала после последней вакцины, содержащей столбнячный анатоксин и дифтерийный анатоксин.
CDC рекомендует беременным женщинам принимать 1 дозу Tdap во время каждой беременности.
- Предпочтительное время для введения Tdap во время беременности — в начале 27–36 недели гестации.
- Вы можете безопасно вводить Tdap на ранних сроках беременности, если он показан для ухода за раной или во время вспышки коклюша в сообществе.Если вы вводите Tdap на ранних сроках беременности, не повторяйте вакцинацию между 27 и 36 неделями беременности; CDC рекомендует принимать только одну дозу во время каждой беременности.
- Вы можете вводить Tdap независимо от интервала после последней вакцины, содержащей столбнячный анатоксин и дифтерийный анатоксин.
- Не предлагайте Tdap в рамках обычного ухода за ребенком до зачатия.

- CDC рекомендует Tdap только в ближайшем послеродовом периоде для молодых матерей, которые не получали Tdap во время текущей беременности и не получали предыдущую дозу Tdap (т.е., в подростковом возрасте, в зрелом возрасте или при предыдущей беременности). Если женщина не получала Tdap во время текущей беременности, но получала предыдущую дозу Tdap, то ей не следует получать дозу Tdap в послеродовом периоде.
CDC рекомендует 1 дозу Tdap для медицинского персонала, который никогда не получал Tdap и который имеет прямой контакт с пациентом.
- Вы можете вводить Tdap независимо от интервала времени с момента последней вакцинации против столбнячного и дифтерийного анатоксинов.
Взрослые, которые никогда не получали Tdap, должны получить однократную дозу Tdap.
- Вакцинируйте взрослых как можно скорее.
- Вы можете вводить Tdap независимо от интервала после последней вакцины, содержащей столбнячный анатоксин и дифтерийный анатоксин.
После получения Tdap пациенты должны продолжать получать Td или Tdap для плановой бустерной иммунизации каждые 10 лет.
Предварительный отбор доз вакцины
Нет данных о стабильности вакцин, хранящихся в шприцах, наполненных медицинскими работниками. Таким образом, CDC не рекомендует предварительно разрабатывать дозы вакцины.
- Флаконы с одной дозой: наберите всю вакцину в стерильный шприц, используя стерильную иглу во время введения. После того, как вы удалите защитный колпачок с флакона с одной дозой, используйте вакцину или выбросьте ее в конце рабочего дня. Флаконы с разовой дозой не содержат консервантов, и трудно сказать, проникла ли игла в резиновую пробку.
- Производитель поставляет Pentacel® в 2 флаконах, которые необходимо смешать перед введением. Неиспользованный восстановленный Pentacel® можно хранить в холодильнике при температуре от 2 ° C до 8 ° C (от 36 ° F до 46 ° F) до 30 минут.
- Заполненные производителем шприцы: активируйте (т.
 Е. Снимите наконечник шприца или прикрепите иглу) шприцы, заполненные производителем, когда будете вводить его. После активации используйте в тот же день шприц, заполненный производителем, или выбросьте его в конце рабочего дня. Сломана стерильная пломба.
Е. Снимите наконечник шприца или прикрепите иглу) шприцы, заполненные производителем, когда будете вводить его. После активации используйте в тот же день шприц, заполненный производителем, или выбросьте его в конце рабочего дня. Сломана стерильная пломба.
Введение других вакцин
Противопоказаний к совместному применению вакцин против дифтерии, столбняка и коклюша нет. Вы можете вводить вакцины DTaP, DT, Td и Tdap с другими указанными вакцинами во время одного визита.Однако вводите каждую вакцину с помощью отдельного шприца и, если возможно, в другом анатомическом месте.
Согласно исследованию Vaccine Safety Datalink, внешнему значку исследования Vaccine Safety Datalink, существует небольшой повышенный риск фебрильных судорог у детей в возрасте от 6 до 23 месяцев при введении трехвалентной инактивированной вакцины против гриппа (IIV3) с DTaP. Однако CDC не внес изменений в рекомендации; вы можете сделать эти вакцины одновременно.
Начало страницы
CDC выпускает Руководство по противомикробным средствам для лечения и постконтактной профилактики коклюша — Практические рекомендации
LISA GRAHAM
Am Famician. 15 июля 2006 г .; 74 (2): 333-336.
Центры по контролю и профилактике заболеваний (CDC) выпустили руководство по противомикробным средствам для лечения и постконтактной профилактики коклюша. Полный отчет был опубликован в выпуске «Еженедельного отчета о заболеваемости и смертности» от 9 декабря 2005 г. и доступен по адресу http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5414a1.htm.
Рекомендации
Использование антибиотиков и противомикробных препаратов для постконтактной профилактики устраняет Bordetella pertussis из носоглотки инфицированных людей.Раннее введение макролидов может уменьшить продолжительность и тяжесть симптомов и сократить период передачи инфекции. Послеконтактная химиопрофилактика может проводиться бессимптомным контактам, чтобы предотвратить вторичные случаи, но симптоматические контакты должны рассматриваться, как если бы у них был коклюш.
ЛЕЧЕНИЕ
Эритромицин, кларитромицин (Биаксин) и азитромицин (Зитромакс) предпочтительны для лечения коклюша у лиц от одного месяца и старше. В возрасте до одного месяца использование эритромицина и кларитромицина не рекомендуется, а предпочтение отдается азитромицину.Для пациентов от двух месяцев и старше доступен альтернативный препарат — триметоприм / сульфаметоксазол (TMP / SMX [Bactrim, Septra]).
При выборе противомикробного препарата для лечения или профилактики следует принимать во внимание следующие факторы: эффективность, безопасность, переносимость, простота приверженности и стоимость. Азитромицин и кларитромицин так же эффективны, как и эритромицин, для лечения коклюша у пациентов от шести месяцев и старше. Они также лучше переносятся и вызывают меньше побочных эффектов и имеют более легкие побочные эффекты, чем эритромицин.Однако эритромицин доступен в виде дженериков и дешевле.
ПРОФИЛАКТИКА ПОСЛЕ ЭКСПОЗИЦИИ
Если нет противопоказаний, макролид может быть назначен в качестве профилактики лицам, находящимся в тесном контакте с больным коклюшем. Прежде чем принять решение о постконтактной химиопрофилактике, необходимо оценить следующие факторы: инфекционность, степень воздействия, потенциальные последствия тяжелого коклюша при контакте и возможности вторичного облучения лиц с высоким риском (например,г., моложе 12 месяцев). Преимущества следует сравнивать с потенциальными побочными эффектами препарата.
Постконтактная профилактика бессимптомных домашних контактов в течение 21 дня после начала кашля у первоначального пациента может предотвратить симптоматическую инфекцию. К членам семьи с симптомами следует относиться так, как если бы они были больны коклюшем. Постконтактную профилактику следует назначать детям младше 12 месяцев или женщинам в третьем триместре беременности, поскольку они подвержены риску серьезных и, возможно, смертельных осложнений.Рекомендуемые противомикробные препараты и дозировки для постконтактной профилактики такие же, как и для лечения коклюша (таблица 1).
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Рекомендуемое противомикробное лечение и постконтактная профилактика коклюша, по возрастным группам
| Возрастная группа | Первичные агенты | Альтернативный агент * | Кларитромицин (Биаксин) | TMP / SMX (Bactrim, Septra) |
|---|---|---|---|---|
Младенцы младше одного месяца | Рекомендуемое средство.10 мг на кг в день однократно в течение пяти дней (доступны только ограниченные данные по безопасности) | Не рекомендуется (связано с гипертрофическим пилорическим стенозом у младенцев). Используйте, если азитромицин недоступен; От 40 до 50 мг на кг в день в четыре приема в течение 14 дней | Не рекомендуется (данные по безопасности недоступны) | Противопоказано детям младше двух месяцев (риск возникновения ядерной желтухи) |
Младенцы 1 до пяти месяцев | 10 мг на кг в день однократно в течение пяти дней | От 40 до 50 мг на кг в день в четыре приема в течение 14 дней | 15 мг на кг на день в два приема в течение семи дней | Противопоказан детям младше двух месяцев.Для младенцев двух месяцев и старше: ТМП в дозе 8 мг на кг в день и SMX в дозе 40 мг на кг в день в два приема в течение 14 дней |
Младенцы (шесть месяцев и старше) и дети более старшего возраста | 10 мг на кг однократно в день 1, затем 5 мг на кг в день (максимум: 500 мг) в дни со 2 по 5 | от 40 до 50 мг на кг в день ( максимум: 2 г в день) в четыре приема в течение 14 дней | 15 мг на кг в день (максимум: 1 г в день) в два приема в течение семи дней | TMP в дозировке 8 мг на кг в день, SMX в дозировке 40 мг на кг в день в два приема в течение 14 дней |
Взрослые | 500 мг однократно в день 1, затем 250 мг в день в дни 2-5 | 2 г в день в четыре приема в течение 14 дней | 1 г в день в два приема дозировка в течение семи дней | TMP в дозировке 320 мг в день, SMX в дозировке 1600 мг в день в два приема в течение 14 дней |
Рекомендуемое противомикробное лечение и постконтактная профилактика коклюша По возрастной группе
| Возрастная группа | Первичные препараты | Альтернативные препараты * | ||
|---|---|---|---|---|
| Азитромицин (Зитромакс) | Эритромицин | Кларитромицин (SM814 | ||
Младенцы младше одного месяца | Рекомендуемый агент.10 мг на кг в день однократно в течение пяти дней (доступны только ограниченные данные по безопасности) | Не рекомендуется (связано с гипертрофическим пилорическим стенозом у младенцев). Используйте, если азитромицин недоступен; От 40 до 50 мг на кг в день в четыре приема в течение 14 дней | Не рекомендуется (данные по безопасности недоступны) | Противопоказано детям младше двух месяцев (риск возникновения ядерной желтухи) |
Младенцы 1 до пяти месяцев | 10 мг на кг в день однократно в течение пяти дней | От 40 до 50 мг на кг в день в четыре приема в течение 14 дней | 15 мг на кг на день в два приема в течение семи дней | Противопоказан детям младше двух месяцев.Для младенцев двух месяцев и старше: ТМП в дозе 8 мг на кг в день и SMX в дозе 40 мг на кг в день в два приема в течение 14 дней |
Младенцы (шесть месяцев и старше) и дети более старшего возраста | 10 мг на кг однократно в день 1, затем 5 мг на кг в день (максимум: 500 мг) в дни со 2 по 5 | от 40 до 50 мг на кг в день ( максимум: 2 г в день) в четыре приема в течение 14 дней | 15 мг на кг в день (максимум: 1 г в день) в два приема в течение семи дней | TMP в дозировке 8 мг на кг в день, SMX в дозировке 40 мг на кг в день в два приема в течение 14 дней |
Взрослые | 500 мг однократно в день 1, затем 250 мг в день в дни 2-5 | 2 г в день в четыре приема в течение 14 дней | 1 г в день в два приема ed дозы в течение семи дней | TMP в дозировке 320 мг в день, SMX в дозировке 1600 мг в день в два приема в течение 14 дней |
ОСОБЫЕ СООБРАЖЕНИЯ
The U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов не одобрило никаких макролидов для детей младше шести месяцев. Информация о безопасности и эффективности использования азитромицина и кларитромицина в этой возрастной группе ограничена.
Небольшие клинические исследования показывают, что азитромицин и кларитромицин одинаково эффективны у пациентов в возрасте от одного до пяти месяцев, а также у младенцев и детей старшего возраста. Эти ограниченные испытания подтверждают использование азитромицина и кларитромицина в качестве препаратов первой линии у детей в возрасте от одного до пяти месяцев.Это связано с их эффективностью in vitro против B. pertussis, их более удобное дозирование и признанная безопасность и эффективность у детей старшего возраста и взрослых. Однако следует отметить, что нелеченные дети с коклюшем остаются положительными по культуре в течение более длительного времени, чем дети старшего возраста и взрослые.
БЕЗОПАСНОСТЬ
Макролид противопоказан, если в анамнезе имеется гиперчувствительность. Общие побочные эффекты пероральных макролидов — это желудочно-кишечные (например, тошнота, рвота, боль и спазмы в животе, диарея, анорексия) и сыпь.Побочные эффекты более часты и тяжелы при терапии эритромицином.
Специфические противомикробные средства
АЗИТРОМИЦИН
Азитромицин вводится в виде однократной суточной дозы и классифицируется как препарат категории B при беременности. Поскольку они уменьшают абсорбцию азитромицина, антациды, содержащие алюминий или магний, не должны использоваться пациентами, принимающими азитромицин. Врачи должны проявлять осторожность при назначении лекарств пациентам с нарушением функции печени, и пациенты должны находиться под наблюдением, если они также используют агенты, метаболизируемые ферментной системой цитохрома P450, или другие лекарства, фармакокинетика которых изменяется (например,например, дигоксин, триазолам [Halcion] или алкалоиды спорыньи). Возможные побочные эффекты от применения азитромицина включают дискомфорт или боль в животе, диарею, тошноту, рвоту, головную боль и головокружение.
ЭРИТРОМИЦИН
Рекомендуется 14-дневный курс лечения эритромицином, поскольку после завершения 7-10-дневного режима лечения были зарегистрированы рецидивы. Эритромицин классифицируется как препарат Категории B при беременности. Хотя исследования репродукции животных не продемонстрировали риска для плода, достаточных или хорошо контролируемых испытаний на людях не существует.
Эритромицин ингибирует ферментную систему цитохрома P450 (подкласс CYP3A). Использование эритромицина в сочетании с препаратом, который в основном метаболизируется CYP3A, может вызвать повышение концентрации препарата, которое может усилить или продлить терапевтические и побочные эффекты. Также были сообщения о взаимодействии эритромицина с лекарствами, которые, как считается, не метаболизируются CYP3A (например, зидовудин [ретровир], гексобарбитал, фенитоин [дилантин Инфатабс], вальпроат [депакон], теофиллин, дигоксин и пероральные антикоагулянты).
Возможные побочные эффекты от применения эритромицина включают раздражение желудочно-кишечного тракта (например, расстройство эпигастрии, спазмы в животе, тошноту, рвоту и диарею), реакции гиперчувствительности (например, кожная сыпь, лекарственная лихорадка или эозинофилия), холестатический гепатит и нейросенсорная потеря слуха. . Тяжелые реакции, такие как анафилаксия, встречаются редко.
КЛАРИТРОМИЦИН
Кларитромицин относится к категории C при беременности. Хотя исследования репродукции животных продемонстрировали неблагоприятное воздействие на плод, хорошо контролируемых исследований на людях не существует.
Кларитромицин является ингибитором ферментной системы цитохрома P450 (подкласс CYP3A), и его использование в сочетании с препаратом, который в основном метаболизируется CYP3A, может привести к повышению концентрации препарата, что может увеличить или продлить терапевтические и побочные эффекты. Если у пациента нарушена функция почек, следует пересмотреть дозировку и интервалы между приемами.
Общие побочные эффекты от использования кларитромицина включают дистресс в эпигастрии, спазмы в животе, тошноту, рвоту и диарею.Нечасты реакции гиперчувствительности, гепатотоксичность и тяжелые реакции, такие как анафилаксия. Поскольку неизвестно, связан ли кларитромицин с инфантильным гипертрофическим пилорическим стенозом, его не следует назначать детям младше одного месяца. Препарат противопоказан при наличии в анамнезе гиперчувствительности к макролидам.
АЛЬТЕРНАТИВНЫЙ АГЕНТ (TMP / SMX)
Клинические исследования показали, что TMP / SMX эффективно устраняет B. pertussis из носоглотки. Устойчивые к макролидам B.коклюш встречается нечасто, но TMP / SMX можно использовать в качестве альтернативного лечения для пациентов в возрасте двух месяцев и старше, у которых есть противопоказания к макролидным агентам или которые не переносят их, или которые инфицированы штаммом, устойчивым к макролидам. TMP / SMX не следует назначать беременным женщинам, кормящим матерям или детям младше двух месяцев из-за возможного риска ядерной желтухи. TMP / SMX относится к категории C при беременности. Хотя исследования репродукции животных показали неблагоприятное воздействие на плод, адекватных или хорошо контролируемых исследований на людях не существует.
Одним из возможных побочных эффектов использования TMP / SMX являются кожные реакции гиперчувствительности. Необычные побочные эффекты включают синдром Стивенса-Джонсона, токсический эпидермальный некролиз, дискразию крови и некроз печени. Более высокая частота тяжелых побочных эффектов связана с назначением TMP / SMX пожилым людям или пациентам с нарушением функции печени и почек, дефицитом фолиевой кислоты или нарушениями кровообращения. При повышенной чувствительности к триметоприму или сульфаниламидам применение ТМП / СМК противопоказано.
Адекватное потребление жидкости важно для предотвращения кристаллурии и почечных камней. Следует учитывать лекарственные взаимодействия, когда TMP / SMX используется в комбинации с другими лекарствами, включая метотрексат, пероральные антикоагулянты, противодиабетические средства, тиазидные диуретики, противосудорожные препараты и другие антиретровирусные препараты.
ДРУГИЕ ПРОТИВОМИКРОБНЫЕ СРЕДСТВА
Нет опубликованной информации о клинической эффективности других макролидов (например, рокситромицина, кетолидов).
Другие противомикробные препараты, такие как ампициллин, амоксициллин, тетрациклин, фторхинолины, хлорамфеникол (хлоромицетин) и цефалоспорины, продемонстрировали различную степень ингибирующей активности in vitro в отношении B.коклюш; Однако клиническая эффективность не подтверждена. Тетрациклины, хлорамфеникол и фторхинолоны могут иметь вредные побочные эффекты при применении у детей. По этим причинам ни один из вышеперечисленных противомикробных средств не рекомендуется для лечения или постконтактной профилактики коклюша.
% PDF-1.4 % 243 0 объект > эндобдж xref 243 123 0000000016 00000 н. 0000003440 00000 н. 0000003599 00000 н. 0000006601 00000 п. 0000006628 00000 н. 0000006781 00000 н. 0000007224 00000 н. 0000007485 00000 н. 0000007991 00000 н. 0000008244 00000 н. 0000008358 00000 п. 0000008863 00000 н. 0000009288 00000 п. 0000009338 00000 п. 0000009388 00000 п. 0000009438 00000 н. 0000024947 00000 п. 0000025562 00000 п. 0000026076 00000 п. 0000026207 00000 п. 0000026319 00000 п. 0000026864 00000 н. 0000027111 00000 п. 0000027251 00000 п. 0000027564 00000 п. 0000027591 00000 п. 0000027618 00000 п. 0000042989 00000 п. 0000043378 00000 п. 0000043765 00000 п. 0000044153 00000 п. 0000044409 00000 п. 0000044545 00000 п. 0000059884 00000 п. 0000077284 00000 п. 0000093805 00000 п. 0000109248 00000 н. 0000109832 00000 н. 0000110272 00000 н. 0000126696 00000 н. 0000143022 00000 н. 0000143283 00000 н. 0000154985 00000 н. 0000155515 00000 н. 0000155698 00000 п. 0000165343 00000 н. 0000165590 00000 н. 0000177231 00000 н. 0000188996 00000 н. 0000189109 00000 н. 0000189179 00000 н. 0000197790 00000 н. 0000200601 00000 п. 0000200687 00000 н. 0000200757 00000 н. 0000200826 00000 н. 0000201021 00000 н. 0000201195 00000 н. 0000201379 00000 н. 0000201449 00000 н. 0000201542 00000 н. 0000208925 00000 н. 0000209192 00000 н. 0000209474 00000 н. 0000209501 00000 н. 0000209897 00000 н. 0000211739 00000 н. 0000212076 00000 н. 0000212470 00000 н. 0000215888 00000 н. 0000216204 00000 н. 0000216475 00000 н. 0000222681 00000 н. 0000223085 00000 н. 0000232209 00000 н. 0000232248 00000 н. 0000269718 00000 н. 0000269757 00000 н. 0000308379 00000 п. 0000308418 00000 н. 0000308748 00000 н. 0000308994 00000 н. 0000309115 00000 н. 0000309272 00000 н. 0000309573 00000 н. 0000309670 00000 н. 0000309819 00000 п. 0000310170 00000 н. 0000310267 00000 н. 0000310424 00000 н. 0000310717 00000 н. 0000310814 00000 н. 0000310971 00000 п. 0000311264 00000 н. 0000311361 00000 н. 0000311518 00000 н. 0000311848 00000 н. 0000311945 00000 н. 0000312094 00000 н. 0000312429 00000 н. 0000312767 00000 н. 0000312888 00000 н. 0000313037 00000 н. 0000313410 00000 н. 0000313507 00000 н. 0000313664 00000 н. 0000313984 00000 п. 0000314081 00000 н. 0000314238 00000 п. 0000314564 00000 н. 0000314661 00000 н. 0000314818 00000 н. 0000315143 00000 н. 0000315240 00000 н. 0000315397 00000 н. 0000320051 00000 н. 0000324571 00000 н. 0000325655 00000 н. 0000326602 00000 н. 0000327565 00000 н. 0000327924 00000 н. 0000003260 00000 н. 0000002756 00000 н. трейлер ] / Назад 407786 / XRefStm 3260 >> startxref 0 %% EOF 365 0 объект > поток h ތ Q;, Q = _ ߪ% IW {Id 1t # HSCU [5DHDX $ `0 {dΗsνM.
Паспорта безопасности патогенов: инфекционные вещества — Bordetella pertussis
ПАСПОРТ БЕЗОПАСНОСТИ ДЛЯ ПАТОГЕНОВ — ИНФЕКЦИОННЫЕ ВЕЩЕСТВА
РАЗДЕЛ I — ИНФЕКЦИОННЫЙ АГЕНТ
НАЗВАНИЕ: Bordetella pertussis
СИНОНИМ ИЛИ ПЕРЕКРЕСТНАЯ ССЫЛКА: Первоначальное название: Haemophilus pertussis F Сноска 1 , Коклюш Сноска 2 .
ХАРАКТЕРИСТИКИ: Bordetella pertussis — маленькие, грамотрицательные, инкапсулированные, неподвижные коккобациллы с наружными пили.Обычно они имеют размер 0,5–1,0 мкм. Сноска 3 — Сноска 5 . Некоторые сообщили, что бактерии покрыты слизью или биопленкой, состоящей из углеводов. Footnote 6 . B. pertussis является аэробом строгого режима и оптимально растет при температуре от 35 ° C до 37 ° C. Footnote 3 ; тем не менее, он требователен к своим пищевым потребностям, так как он особенно требует никотинамидной добавки Footnote 5 , а рост может подавляться присутствием в среде жирных кислот, ионов металлов, сульфидов и пероксидов. Footnote 3 .Его выработка внеклеточных токсинов, таких как коклюшный токсин (PT), инвазивная аденилатциклаза и трахеальный цитотоксин, в значительной степени способствует его патогенности. Footnote 5 .
РАЗДЕЛ II — ИДЕНТИФИКАЦИЯ ОПАСНОСТИ
ПАТОГЕННОСТЬ / ТОКСИЧНОСТЬ: B. pertussis — респираторный патоген, вызывающий коклюш, также известный как коклюш, локализованную инфекцию мерцательного эпителия бронхиального дерева Footnote 3, Footnote 7 .Болезнь поражает в основном детей, но все чаще сообщается о поражении взрослых Footnote 2, Footnote 8 . Патоген производит токсины, которые вызывают локальное повреждение ресничек эпителиальных клеток, что приводит к длительному заболеванию и коклюшу. Footnote 2, Footnote 5 . Симптомы коклюша могут быть типичными (классическими) или атипичными. Footnote 3 . Ежегодно регистрируется четыреста тысяч смертельных случаев. Footnote 9 .
Типичные симптомы проявляются на трех разных стадиях Footnote 3 .Первая стадия — катаральная стадия. Эта стадия длится около 1-2 недель и характеризуется неспецифическими симптомами, такими как ринорея, чихание, субфебрильная температура и кашель. Вторая стадия — приступообразная, длится около 1-6 недель и характеризуется различными патогномоничными симптомами коклюша, такими как приступы приступообразного кашля с характерным коклюшем. Приступообразный кашель также может быть связан с посткашлевым цианозом и рвотой Footnote 2, Footnote 3 .Заключительный этап — этап выздоровления. На этом этапе респираторные симптомы постепенно уменьшаются, хотя кашель может длиться несколько месяцев Footnote 2, Footnote 3 . Атипичный коклюш, менее тяжелое респираторное заболевание, включающее длительный непароксизмальный кашель, встречается в основном у иммунизированных детей старшего возраста и взрослых Footnote 3, Footnote 7 . Инфекция коклюша у младенцев может вызывать сильный кашель, удушье, плохое питание и апноэ без приступообразного кашля Сноска 3, Сноска 7, Сноска 10 .К серьезным осложнениям, связанным с коклюшем, относятся цианоз, пневмония, брадикардия, судороги, энцефалопатия, рефрактерная легочная гипертензия и даже смерть. Footnote 2 . Осложнения различаются в зависимости от возрастной группы и возникают в основном у младенцев. Footnote 2 .
ЭПИДЕМИОЛОГИЯ: B. pertussis широко распространен во всем мире, поскольку может существовать как неинвазивный паразит дыхательных путей млекопитающих, однако ежегодно регистрируется 20-40 миллионов случаев коклюша и 400 000 смертельных случаев. 9 .Последний пик заболеваемости коклюшем в Канаде пришелся на 1998 год. Footnote 7 . В период с 1998 по 2004 год заболеваемость коклюшем, а также связанная с ним смертность значительно снизились после внедрения бесклеточной коклюшной вакцины (вакцины DTaP-IPV-Hib) в 1998 году. Footnote 7 . В Соединенных Штатах уровень заболеваемости коклюшем умеренно увеличился в период с 1980 по 2000 год, хотя более значительный рост наблюдался среди подростков и взрослых случаев коклюша. Footnote 2, Footnote 9 .Младенцы в возрасте до 12 месяцев имеют самые высокие показатели заболеваемости и смертности от коклюша. Показатели заболеваемости в этой возрастной группе оставались стабильными с 2001 г. и составляли 71,3–91,6 случая на 100 000 человек.
ДИАПАЗОН ХОЗЯЙСТВА: Заболевание встречается только у людей Сноска 3 .
ИНФЕКЦИОННАЯ ДОЗА: Неизвестно.
СПОСОБ ПЕРЕДАЧИ: Передача B. pertussis происходит главным образом при прямом контакте или вдыхании капель, находящихся в воздухе. Footnote 2, Footnote 11 .Симптомы развиваются после вдыхания переносимого воздухом патогена.
ПЕРИОД ИНКУБАЦИИ: От семи до 10 дней, с диапазоном от 4 до 21 дня Сноска 3 .
КОММУНИКАЦИЯ: Он очень заразен (заражает 80-90% восприимчивых людей) и передается от человека к человеку при контакте с выделениями из дыхательных мембран или при вдыхании инфекционных респираторных капель. Footnote 3, Footnote 11 . Он наиболее заразен на катаральной и пароксизмальной стадиях. Footnote 2 .
РАЗДЕЛ III — РАСПРОСТРАНЕНИЕ
РЕЗЕРВУАР: Человек — единственный резервуар Сноска 3 . Основной резервуар составляют взрослые и подростки с атипичной или недиагностированной инфекцией, которые могут передавать инфекцию младенцам и детям Footnote 8 .
ЗООНОЗ: Нет Сноска 3 .
ВЕКТОР: Нет Сноска 3 .
РАЗДЕЛ IV — УСТОЙЧИВОСТЬ И ЖЕСТКОСТЬ
УСТОЙЧИВОСТЬ / РЕЗИСТЕНТНОСТЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ: Чувствительность к эритромицину, макролидам, таким как азитромицин и кларитромицин, триметоприм-сульфаметоксазолу, флорхинолам, таким как ципрофлоксацин, левофлоксацин, и гемифлоксацин .
ЛЕКАРСТВЕННАЯ УСТОЙЧИВОСТЬ : О штаммах, устойчивых к эритромицину, сообщалось с 1994 года, но, похоже, устойчивость не распространяется. Footnote 3, Footnote 12-Footnote 14 .
УСТОЙЧИВОСТЬ / УСТОЙЧИВОСТЬ К ДЕЗИНФЕКЦИОННЫМ СРЕДСТВАМ: Было показано, что B. pertussis чувствителен к глутаральдегиду Footnote 15 . Кроме того, большинство вегетативных бактерий восприимчивы к низким концентрациям хлора (<1 ppm) Footnote 16, Footnote 17 , 70% этанола, фенольных соединений, таких как ортофенилфенол и ортобензил-пауа-хлорфенол, и перуксусной кислоты (0.От 001% до 0,2%) Сноска 17 .
ФИЗИЧЕСКАЯ НЕАКТИВАЦИЯ: Информация, относящаяся к B. pertussis, отсутствует; однако большинство вегетативных бактерий можно инактивировать влажным теплом (121 ° C в течение 15–30 минут) и сухим теплом (160–170 ° C в течение 1-2 часов). Примечание 18.
ВЫЖИВАНИЕ ВНЕ ДОМА: Выживает 3-5 дней на неодушевленных сухих поверхностях Сноска 19 . B. pertussis может также выжить 5 дней на одежде, 2 дня на бумаге и 6 дней на стекле. Footnote 20 .
РАЗДЕЛ V — ПЕРВАЯ ПОМОЩЬ / МЕДИЦИНСКАЯ
НАБЛЮДЕНИЕ: Наблюдать за симптомами. Диагностика B. pertussis может быть проведена с использованием посевов клинических образцов, таких как носоглоточный аспират и задний носоглоточный мазок Footnote 2, Footnote 3 , однако следует отметить, что культуры менее чувствительны после начала противомикробной терапии Footnote 2 . Окрашивание по Граму или биохимические тесты, такие как ПЦР, прямые флуоресцентные антитела ( DFA ) или ELISA, также могут подтвердить инфекцию. Footnote 2, Footnote 3 .ПЦР — более быстрый и чувствительный метод, но он менее специфичен, чем посев. Центр по контролю и профилактике заболеваний ( CDC ) рекомендует использовать как посев, так и ПЦР для диагностики коклюша Footnote 2 .
Примечание. Не все методы диагностики доступны во всех странах.
ПЕРВАЯ ПОМОЩЬ / ЛЕЧЕНИЕ: Лечение коклюша обычно поддерживающее. Лечение антибиотиками наиболее эффективно при катаральной стадии, а также может снизить риск передачи при пароксизмальной стадии. Footnote 2 .Для лечения коклюша рекомендуется 14-дневный курс лечения эритромицином. Footnote 2, Footnote 12 . Другие антибиотики, эффективные для лечения коклюша, включают азитромицин и кларитромицин. Footnote 2 . У этих препаратов меньше побочных эффектов, чем у эритромицина. Новорожденным рекомендуется только азитромицин. Footnote 2 .
ИММУНИЗАЦИЯ: Вакцинация для борьбы с коклюшной инфекцией проводится в виде комбинированной вакцины DTaP против дифтерии, коклюша и столбнячного анатоксина Footnote 10 .Его можно вводить вместе с вакциной против полиомиелита и Haemophilus influenzae типа b (DTaP-IPV-Hib) младенцам в очень раннем возрасте Footnote 7 . Бустерная доза вакцины DTaP – IPV также может быть введена в возрасте от 4 до 6 лет Footnote 7, Footnote 10 .
ПРОФИЛАКТИКА: Антибиотикопрофилактика с помощью эритромицина, азитромицина и кларитромицина рекомендуется Американской академией педиатрии ( AAP ) и CDC для борьбы со вспышками коклюша Footnote 2 .В Канаде профилактика азитромицином, кларитромицином или эритромицином рекомендуется для близких домашних контактов пациентов, инфицированных коклюшем. Footnote 12 . Азитромицин также был эффективен против вспышки коклюша в масштабах всей больницы. Footnote 12 .
РАЗДЕЛ VI — ЛАБОРАТОРНЫЕ ОПАСНОСТИ
ИНФЕКЦИИ, ПОЛУЧЕННЫЕ В ЛАБОРАТОРИИ: В исследовательском учреждении, проводившем исследования коклюша, было зарегистрировано восемь случаев инфекции B. pertussis . Footnote 8 .Инфекции были обнаружены среди людей, не работающих напрямую с бактериями. Они могли заразиться инфекцией в общих лабораторных помещениях, где проводилось исследование. Footnote 8 . Два случая лабораторной инфекции B. pertussis были также зарегистрированы в большом университете Среднего Запада. Footnote 8 . Еще одна инфекция B. pertussis была зарегистрирована у рабочего, который аэрировал жидкие культуры бактерий для приготовления вакцины. Footnote 21 .
ИСТОЧНИК / ОБРАЗЦЫ: Мазок из носоглотки, секреты, мазки из горла Сноска 3 . Он редко выделяется из крови Footnote 3 .
ОСНОВНЫЕ ОПАСНОСТИ : Воздействие инфекционных аэрозолей, образующихся при манипуляциях с коклюшными культурами или работе с концентрированными суспензиями бактерий, на слизистые оболочки Footnote 8 .
ОСОБЫЕ ОПАСНОСТИ: Нет.
РАЗДЕЛ VII — КОНТРОЛЬ ВОЗДЕЙСТВИЯ / ЛИЧНАЯ ЗАЩИТА
КЛАССИФИКАЦИЯ ГРУПП РИСКА : Группа риска 2 Сноска 22 .
ТРЕБОВАНИЯ К СРЕДЕ : Помещения, оборудование и методы эксплуатации уровня 2 для работы с инфекционными или потенциально инфекционными материалами, животными или культурами Сноска 23 .
ЗАЩИТНАЯ ОДЕЖДА : Лабораторный халат. Перчатки при неизбежном прямом контакте кожи с инфицированными материалами или животными. Защита глаз должна использоваться там, где существует известный или потенциальный риск воздействия брызг. Footnote 23 .
ДРУГИЕ МЕРЫ ПРЕДОСТОРОЖНОСТИ : Все процедуры, которые могут привести к образованию аэрозолей, или связаны с высокими концентрациями или большими объемами, должны проводиться в шкафу биологической безопасности ( BSC ). Использование игл, шприцев и других острых предметов должно быть строго ограничено. Дополнительные меры предосторожности следует учитывать при работе с животными или крупномасштабной деятельности. Сноска 23 .
РАЗДЕЛ VIII — ОБРАЩЕНИЕ И ХРАНЕНИЕ
РАЗЛИВЫ : Дайте аэрозолям осесть и, надев защитную одежду, аккуратно накройте разлив бумажными полотенцами и нанесите соответствующее дезинфицирующее средство, начиная с периметра и двигаясь к центру.Перед очисткой дайте достаточно времени для контакта. Сноска 23 .
УТИЛИЗАЦИЯ : Обеззараживайте все отходы, которые содержат или вступили в контакт с инфекционным организмом, с помощью автоклава, химической дезинфекции, гамма-облучения или сжигания перед утилизацией. Footnote 23 .
ХРАНЕНИЕ : Инфекционный агент должен храниться в герметичных контейнерах, имеющих соответствующую маркировку Сноска 23 .
РАЗДЕЛ IX — НОРМАТИВНАЯ И ДРУГАЯ ИНФОРМАЦИЯ
НОРМАТИВНАЯ ИНФОРМАЦИЯ: Импорт, транспортировка и использование патогенных микроорганизмов в Канаде регулируется многими регулирующими органами, включая Агентство общественного здравоохранения Канады, Министерство здравоохранения Канады, Канадское агентство по инспекции пищевых продуктов, Министерство окружающей среды Канады и Министерство транспорта Канады.Пользователи несут ответственность за соблюдение всех соответствующих законов, постановлений, руководств и стандартов.
ОБНОВЛЕНО: октябрь 2010
ПОДГОТОВЛЕНО: Управление по регулированию патогенов, Агентство общественного здравоохранения Канады
Хотя информация, мнения и рекомендации, содержащиеся в этом паспорте безопасности патогенов, собраны из источников, которые считаются надежными, мы не несем ответственности за точность, достаточность или надежность, а также за любые убытки или травмы, возникшие в результате использования информации.Часто обнаруживаются новые опасности, и эта информация может быть не полностью актуальной.
Авторские права ©
Агентство общественного здравоохранения Канады, 2010 г.
Канада
коклюш | Mass.gov
Коклюш, также называемый «коклюшем», — это заболевание, вызываемое бактериями (микробами), которые легко передаются от человека к человеку. Коклюш обычно протекает в легкой форме у детей старшего возраста и взрослых, но часто вызывает серьезные проблемы у очень маленьких детей.
Каковы симптомы коклюша?Симптомы коклюша делятся на три стадии.Первая стадия начинается простудой с насморка, чихания и кашля. Кашель длится неделю или две, затем постепенно ухудшается. Вторая стадия отмечена неконтролируемыми приступами кашля, рвотой после кашля, а иногда и кричащим шумом, который вы можете услышать, когда человек вдыхает. Во время приступов сильного кашля или спазмов человек может перестать дышать или посинеть от недостатка дыхания. воздуха. Между заклинаниями человек часто чувствует себя хорошо. Этот этап длится от 2 до 6 недель.На заключительном этапе симптомы начинают постепенно уменьшаться. У человека все еще могут быть приступы кашля, но он начинает поправляться. Продолжительность классического коклюша составляет от 6 до 10 недель. Взрослые, подростки и вакцинированные дети часто имеют более легкие симптомы, например бронхит или другое кашлевое заболевание.
Как распространяется коклюш?Микробы, вызывающие коклюш, обитают в носу, рту и горле и выбрасываются в воздух, когда инфицированный человек чихает, кашляет или разговаривает.Тогда другие люди, находящиеся поблизости, могут вдохнуть микробы. Прикосновение к салфетке или совместное использование чашки, используемой больным коклюшем, также может распространить болезнь. Первые симптомы появляются через 7-10 дней после заражения. Люди с коклюшем могут распространять болезнь, начиная с 2 недель до начала кашля и через 3 недели после начала кашля или до тех пор, пока они не закончат 5 дней лечения соответствующими антибиотиками.
Кто болеет коклюшем?В Массачусетсе коклюш наиболее распространен среди людей старше 10 лет, утративших защиту, которую они получали от детских вакцин.Младенцы также с большой вероятностью заболеют этой болезнью, поскольку они часто слишком молоды, чтобы иметь полную защиту от вакцины. Однако любой может заразиться коклюшем, и это может быть трудно диагностировать, потому что симптомы могут напоминать простуду, за которой следует тянущий кашель, который длится в течение недель или месяцев.
Опасен ли коклюш?Может быть, особенно для грудничков. Коклюш может вызвать проблемы с дыханием, пневмонию и отек мозга (энцефалит), что может привести к судорогам и повреждению головного мозга.Коклюш также может стать причиной смерти, особенно у очень маленьких детей, но это бывает редко. У детей старшего возраста, подростков и взрослых болезнь протекает в более легкой форме, но может длиться недели или месяцы.
Как диагностируется коклюш?Коклюш очень сложно диагностировать. Врач может подумать, что у пациента коклюш, из-за симптомов, но лабораторный анализ — единственный способ убедиться. Коклюш часто диагностируется с помощью мазка, взятого из задней части носа. Анализ крови также можно сделать у некоторых подростков и взрослых.
Как лечится коклюш?Основное лечение — обильный отдых, питье и антибиотики. Кислород, лекарства, помогающие пациенту дышать, и легкие седативные средства иногда необходимы, чтобы помочь контролировать сильные приступы кашля. Антибиотики могут облегчить течение болезни и уменьшить ее способность распространять болезнь, если их начать достаточно рано. Любой, кто заразился коклюшем, должен обратиться к врачу за антибиотиками, чтобы предотвратить болезнь, даже если они были вакцинированы.
Могу ли я заболеть коклюшем в прошлом?Хотя коклюшная болезнь, вероятно, обеспечивает иммунитет против коклюша, продолжительность такого иммунитета со временем уменьшается. По этой причине людям, заразившимся коклюшем, следует обратиться к врачу за антибиотиками, даже если они болели этим заболеванием в прошлом. Детям младше 7 лет врач должен проверить их карту прививок на случай, если им потребуется больше прививок DTaP (от дифтерии, столбняка и бесклеточного коклюша).Детям старшего возраста и взрослым, которые никогда не получали ни одной дозы вакцины Tdap (столбняк, дифтерия и бесклеточный коклюш), следует поговорить со своим врачом о вакцинации Tdap.
Можно ли предотвратить коклюш?Вакцинация — лучший способ защиты от коклюша. Вакцина против коклюша вводится вместе с вакцинами против дифтерии и столбняка. Прививка, которая в настоящее время применяется для детей младше 7 лет, называется DTaP (дифтерия, столбняк, бесклеточный коклюш).Tdap (столбняк, дифтерия, бесклеточный коклюш) — вакцина для детей от 7 лет и старше, подростков и взрослых. В настоящее время рекомендуется только 1 доза Tdap. До того, как вакцина Tdap стала доступной, у подростков и взрослых не было хорошего способа предотвратить коклюш, потому что иммунитет к коклюшу от детских вакцин со временем снижается.
Каковы риски этих вакцин?Все вакцины, как и другие лекарства, могут вызывать у некоторых людей побочные эффекты.Вакцина DTaP может вызвать покраснение, отек в месте укола, жар, сонливость или раздражительность. Более серьезные реакции, включая судороги и постоянный плач продолжительностью более 3 часов, возникают очень редко. Получение вакцины DTaP намного безопаснее, чем коклюш, и у большинства людей нет никаких проблем с вакциной. Еще больше маленьких детей заболеют коклюшем, если родители перестанут делать им прививки.
Вакцина Tdap может вызвать боль, покраснение, отек в месте укола, жар, головную боль, тошноту, рвоту, диарею и другие легкие проблемы.Более серьезные реакции очень редки. Вакцинация Tdap намного безопаснее, чем коклюш, и у большинства людей нет никаких проблем с вакциной.
Кому следует делать вакцину АКДС?Все дети младше 7 лет должны получить эту вакцину, за исключением случаев, когда у них в анамнезе были судороги или другие проблемы с мозгом, или если у них не было серьезных проблем со здоровьем после ранее полученной вакцины DTaP. В противном случае ваш ребенок должен получить АКДС, когда ему или ей: 2 месяца, 4 месяца, 6 месяцев, 12–15 месяцев и 4–6 лет.
Кому следует делать вакцину Tdap?Детям старшего возраста и взрослым следует сделать одну прививку Tdap вместо обычной прививки от столбняка (Td). Подростки обычно получают прививку Tdap во время посещения в возрасте 11–12 лет. Особенно важно для взрослых, контактирующих с младенцами, таких как родители, бабушки и дедушки, медицинские работники и лица, обеспечивающие уход за детьми, сделать одну прививку Tdap. Дети от 7 до 10 лет могут получить дозу Tdap, если они не получили все свои дозы DTaP и не полностью защищены от коклюша.
Где я могу получить дополнительную информацию?- Ваш врач, медсестра или клиника, или местный совет здравоохранения (указан в телефонной книге при местном самоуправлении).
- Департамент общественного здравоохранения Массачусетса, Программа иммунизации (617) 983-6800, или на веб-сайте MDPH www.mass.gov/dph/.
- Медицинские работники и жители Бостона могут также позвонить в Комиссию общественного здравоохранения Бостона по телефону (617) 534-5611.
- Национальная горячая линия по вопросам иммунизации CDC:
o Английский: 1-800-232-2522 (пн — пт, 8.00 — 23.00) или испанский: 1-800-232-0233 (пн – пт, 8.00 — 23.00)
o TTY: 1-800-243-7889 (пн — пт, 10.00 — 22.00)
Коклюш (коклюш) — профилактика и контроль заболеваний, Департамент общественного здравоохранения Сан-Франциско
Люди все еще болеют коклюшем?
Да.С 1980-х годов наблюдается рост числа случаев коклюша. В 2010 году только в Калифорнии были зарегистрированы тысячи случаев заболевания, а в нашем штате от коклюша умерли 9 детей в возрасте до 6 месяцев. Вспышки были и в других штатах. В 2012 году в США было 48 277 случаев заболевания, что является большим и очень тревожным ростом.
Кто может заболеть коклюшем?
Коклюш может развиться у людей любого возраста, но больше всего от него страдают младенцы. Самая частая проблема — пневмония.Пневмония — одна из основных причин смерти младенцев от коклюша. Другие проблемы — судороги и повреждение головного мозга.
Как распространяется коклюш?
Коклюш распространяется крошечными влажными каплями, которые образуются при кашле, чихании или разговоре инфицированного человека. Люди с коклюшем могут распространять болезнь с момента появления насморка до 3 недель после начала кашля. Люди с коклюшем могут предотвратить распространение болезни, если принимают правильные антибиотики.
Дети старшего возраста и взрослые, включая родителей, часто болеют легкой формой. Они могут распространять коклюш и не подозревать об этом. Это потому, что они не очень плохо себя чувствуют, поэтому они не обращаются к врачу и не проходят лечение. Людям с коклюшем следует лечить антибиотиками. Им следует избегать тесного контакта с другими людьми, особенно с младенцами и беременными женщинами, до тех пор, пока они не начнут принимать правильные антибиотики в течение 5 дней.
Как я могу защитить себя и свою семью от коклюша?
Сделайте прививку!Лучший способ защитить себя и свою семью от заболевания — это сделать вакцинацию.
- Каждый человек должен получить вакцину от коклюша. Это особенно важно для младенцев, но также важно для детей, подростков и взрослых, которые будут находиться рядом с младенцами или беременными женщинами.
- Беременным женщинам следует делать прививку от коклюша (Tdap) в течение 3 триместра (27–36 недель) каждой беременности. Это самый важный способ защитить ребенка. Tdap можно безопасно принимать во время беременности. Если невозможно получить вакцину во время беременности, женщина должна сделать ее как можно скорее после родов.
- Когда женщина беременна, члены семьи и все, кто будет рядом с новорожденным, могут помочь, убедившись, что им была сделана хотя бы одна вакцина Tdap. Если они этого не сделали или если они не уверены, им следует получить дозу Tdap. Лучше всего сделать это как минимум за 2 недели до того, как вы будете находиться рядом с младенцем.
- Лучшее место для вакцинации — это кабинет вашего врача. Если у вас нет поставщика медицинских услуг или у вашего поставщика нет необходимой вам вакцины, щелкните здесь, чтобы найти другие места, куда вы можете пойти.
- Школьные правила Калифорнии требуют, чтобы все учащиеся прошли вакцинацию DTaP перед поступлением в начальную школу и вакцину Tdap перед поступлением в 7–12 классы. Детям, которые не могут подтвердить статус вакцинации или освобождения от налога, не разрешат поступить в школу.
Предотвращение после воздействия
Некоторым людям, имевшим тесный контакт с больными коклюшем, важно принимать антибиотики. Эти люди включают:
- Дети младшего возраста
- Беременные
- Люди, находящиеся в тесном контакте с беременными женщинами и маленькими детьми (включая медицинских работников)
Если вы знаете, что вы или члены вашей семьи были рядом с кем-то, кто болел коклюшем, обратитесь к врачу.Тесный контакт определяется как обмен игрушками, едой или посудой, личный контакт, прямое воздействие кашля, чихания или выделений или совместное использование ограниченного пространства более одного часа.
Здоровые привычки
Все люди должны придерживаться здоровых привычек. Примеры включают частое мытье рук, прикрытие кашля и пребывание дома во время болезни. Щелкните здесь, чтобы узнать больше о здоровых привычках.
Каковы симптомы и признаки коклюша?
Коклюш имеет 3 стадии:
- На первой стадии наблюдается насморк, чихание, повышение температуры тела и легкий кашель, который усиливается в течение 1-2 недель.
- Во второй стадии у людей возникают приступы кашля. В конце каждой атаки может быть пронзительный крик. Это может быть опасный этап для младенцев и маленьких детей. Во время приступов кашля они могут посинеть и затруднить дыхание. Эти приступы кашля могут сопровождать рвоту и усталость. Этот этап обычно длится 1-6 недель.
- На третьей стадии кашель медленно проходит в течение 2-3 недель. У многих людей приступы кашля возникают при поздних простудных заболеваниях или других инфекциях.
Вакцина от коклюша очень хороша, но не на 100% эффективна. Его защита со временем уходит. Люди, перенесшие коклюш в прошлом или получившие вакцину от коклюша, все еще могут заразиться этим заболеванием. Симптомы у них разные и обычно не такие тяжелые, как описанные выше. Важно думать о коклюше, даже если вы были вакцинированы или болели этим заболеванием в прошлом.
Если вы считаете, что у вас коклюш, обратитесь к врачу.
Как лечится коклюш?
Антибиотики используются для лечения коклюша. Они наиболее полезны, когда их начинают на первой стадии болезни. Ранний прием антибиотиков может облегчить симптомы. Прием антибиотиков позже может не облегчить симптомы, но остановить распространение болезни.
Полезные ссылки на коклюш
Для населения
Провайдерам
коклюш | Министерство здравоохранения NZ
Глава пересмотрена и обновлена в декабре 2017 г. Описание изменений можно найти в Обновлениях к Руководству по борьбе с инфекционными заболеваниями.
Содержание
Эпидемиология в Новой Зеландии
В последние десятилетия в Новой Зеландии продолжались циклические вспышки коклюша, происходящие каждые несколько лет. Частично это связано с исторически низкими показателями иммунизации, а также с тем, что иммунитет как от естественной инфекции, так и от иммунизации со временем ослабевает.
Более подробная эпидемиологическая информация доступна на сайте эпиднадзора Института экологических наук и исследований (ESR).
Цели эпиднадзора за коклюшем:
- для мониторинга и анализа эпидемиологии заболевания, уделяя особое внимание тем, кто подвержен высокому риску тяжелого заболевания или осложнения, особенно младенцам
- для мониторинга воздействия иммунизации
- , чтобы сообщить о результатах, чтобы использовать эффективные и действенные стратегии профилактики.
Приоритетом стратегий профилактики коклюша является защита младенцев путем передачи пассивного иммунитета от их матерей с бустерной иммунизацией во время каждой беременности и своевременной иммунизацией младенцев.
Определение случая
Клиническое описание
Клинически совместимый случай, характеризующийся кашлем и одним или несколькими из следующих состояний:
- Приступы кашля
- Кашель, заканчивающийся рвотой, цианозом или апноэ
- инспираторный возглас.
Младенцы с меньшей вероятностью будут кричать на вдохе и чаще будут иметь рвоту, одышку, цианоз, апноэ или неспецифические признаки, такие как плохое питание или судороги.
Взрослые и дети, частично защищенные вакцинацией, могут заболеть от легкого кашля до классического коклюша.
Лабораторный тест для диагностики
Лабораторные окончательные доказательства подтвержденного случая требуют: выделения Bordetella pertussis или обнаружения нуклеиновой кислоты B. pertussis , предпочтительно из носоглоточного мазка.
Лабораторные доказательства вероятного случая требуют: B. pertussis , тест на токсин IgG> 100 МЕ / мл или значительное увеличение [1] уровней антител между парными сыворотками в той же лаборатории.Серологию следует запрашивать только в целях общественного здравоохранения после консультации между медицинским работником и местным микробиологом.
Примечание
Существует несколько лабораторных тестов для диагностики коклюша, и время проведения теста влияет на его чувствительность. Соответствующие тесты и образцы следует обсудить с испытательной лабораторией или СОЭ.
Отрицательный тест не обязательно исключает коклюш: учитывайте воздействие, клиническую совместимость, используемый тест и время проведения теста.
Полимеразная цепная реакция (ПЦР)
ПЦР следует рассматривать как диагностический метод выбора , если только проявление болезни не откладывается до 4 недель после появления симптомов или до 3 недель после начала приступообразного кашля. После этого чувствительность снижается по мере уменьшения количества бактериальной ДНК в носоглотке. Вероятность положительного результата ПЦР в 2–3 раза выше, чем при посеве при наличии симптомов классического коклюша (например, 2-недельный приступообразный кашель). На ПЦР может повлиять сбор образцов, но на нее в меньшей степени влияет предшествующая антибактериальная терапия, поскольку организм не должен быть жизнеспособным, чтобы быть положительным при ПЦР.
Культура
Посев полезен только во время катаральной и очень ранней пароксизмальной фазы болезни. Чувствительность посева из носоглотки быстро снижается после начала кашля.
Чувствительность культуры снижается при лечении антибиотиками, иммунизацией, продолжительностью болезни, а также может зависеть от методов сбора, транспортировки и изоляции образцов. Посевы редко бывают положительными через 2 недели от начала катаральной стадии заболевания, через 1 неделю приступообразного кашля или более чем через несколько дней после лечения антибиотиками.Для завершения культивирования может потребоваться до 2 недель, поэтому результаты могут быть нецелесообразными с клинической точки зрения.
Серология
Чувствительность и специфичность серологии низкая. Серологический анализ нельзя использовать в качестве подтверждающего теста. Поэтому использование серологии не рекомендуется, кроме как в целях общественного здравоохранения после консультации между врачом здравоохранения и местным микробиологом. Иногда серологию можно использовать на поздних стадиях болезни, как правило, когда пациент больше не заразен.Серологические тесты определяют антитела, которые могут возникнуть в результате инфекции или вакцинации. IgG к токсину коклюша — лучший серологический маркер инфекции. Тесты на IgA не обладают достаточной чувствительностью и специфичностью и не должны использоваться для диагностики.
Классификация корпуса
- В рамках расследования : Дело, о котором было сообщено, но пока нет информации, чтобы классифицировать его как подозрительный, вероятный или подтвержденный.
- Подозреваемый (у детей до 5 лет): любой приступообразный кашель с криком, рвотой или апноэ, для которого нет других известных причин.
- Вероятно: Клинически совместимое заболевание, при котором кашель продолжается более 2 недель. Однако в ситуациях, когда серологическое исследование было запрошено после консультации между медицинским работником и местным микробиологом, клинически совместимое заболевание, имеющее лабораторные данные, также будет считаться вероятным.
- Подтверждено: Клинически совместимое заболевание, подтвержденное лабораторными исследованиями или эпидемиологически связанное [2] с подтвержденным случаем.
- Не относится: Дело, которое было расследовано и впоследствии было установлено, что оно не соответствует определению дела.
Распространение инфекции
Инкубационный период
Обычно 7–10 дней, от 5 до 21 дня.
Способ передачи
Капли выделений из дыхательных путей, полости рта или носа. Косвенное распространение через зараженные объекты происходит редко.
Период связи
Сильно передается в катаральной стадии перед стадией приступообразного кашля и в течение первых 2 недель пароксизмальной стадии кашля.После этого проницаемость постепенно снижается.
В целях контроля инфекционная стадия длится от катаральной стадии до 3 недель после начала приступообразного кашля в случае, не получавшем противомикробные препараты. При лечении эффективным антибиотиком (например, азитромицином) инфекционность сохраняется до 2 дней приема антибиотиков. Этот срок увеличивается до 5 дней, если используются другие антибиотики (например, эритромицин) [3].
Порядок извещения
Лечащие врачи или лаборатории должны немедленно уведомить местного врача о состоянии здоровья о подозреваемых случаях заболевания.Уведомление не должно ждать подтверждения.
Управление делом
Наивысший приоритет обычно следует отдавать следующим случаям:
- до 5 лет, младшие пациенты перед старыми
- женщин, находящихся на последнем месяце беременности
- случаев с ранее существовавшим заболеванием, которое может усугубиться коклюшной инфекцией Известно
- случаев тесного контакта, работы или посещения учреждения с кем-то, кто особенно уязвим к коклюшу (маленький ребенок с <3 дозами коклюшной вакцины, женщина на последнем месяце беременности или человек с ранее существовавшим заболеванием, которое может усугубиться коклюшной инфекцией).
Расследование
После консультации с лечащим врачом выясните статус иммунизации против коклюша и определите, есть ли близкие контакты, которым подходит химиопрофилактика.
В идеале мазок из носоглотки должен быть взят из всех подозреваемых случаев коклюша. Однако тестирование может быть необязательным или целесообразным для случаев, имеющих эпидемиологическую связь с подтвержденным случаем, или в ситуациях вспышки.
Ограничение
Исключить пациента из школы, служб дошкольного воспитания, других учреждений или работы до тех пор, пока он не получит не менее 5 дней [4] соответствующего курса лечения антибиотиками, или исключить его на 3 недели с момента появления типичных приступов кашля. или до прекращения кашля, в зависимости от того, что наступит раньше.
Лечение
Лечение коклюша в первую очередь является поддерживающим, хотя противомикробное лечение может изменить клиническое течение болезни, если оно проводится во время катаральной стадии или ранней пароксизмальной стадии (обычно в первые 2 недели). Антимикробная терапия снижает инфекционность, избавляя организм от выделений.
Рекомендуемые антибиотики включают эритромицин, азитромицин, кларитромицин и котримоксазол.
Младенцы должны находиться под пристальным наблюдением во время лечения любым из этих препаратов.Макролиды (например, эритромицин и азитромицин) связаны с гипертрофическим пилорическим стенозом у младенцев в первые 6 недель жизни, особенно в первые 2 недели. Поэтому рекомендуется мониторинг осложнений в течение 4 недель после завершения лечения (Справочник по иммунизации, 2017 г., , Министерство здравоохранения, ).
См. Справочник по иммунизации 2017 (Министерство здравоохранения), Формуляр Новой Зеландии [5] и паспорта лекарственных средств для получения более подробной информации, в том числе об использовании антибиотиков во время беременности, или проконсультируйтесь с врачом-инфекционистом или акушером.
Консультации
Сообщите пациенту и его опекунам характер инфекции и пути ее передачи.
Управление контактами
Определите контактных лиц, чтобы предупредить их о возможности развития заболевания, для ограничения, иммунизации и химиопрофилактики, если это необходимо.
Определение
Контактное лицо может быть определено как лицо, находившееся в непосредственной близости (в пределах 2 метров) от первичного случая в течение 1 часа или более в течение периода заразности случая.Контакты включают членов семьи, тех, кто ночевал в одной комнате, и тех, кто имел личный контакт с пациентом.
Интенсивное наблюдение за всеми контактами со стороны общественного здравоохранения обычно не является необходимым или эффективным для предотвращения передачи инфекции в общинах, хотя повышение общей осведомленности и содействие своевременной иммунизации важны.
Основная цель медико-санитарного наблюдения за контактами с коклюшем — защита младенцев, беременных женщин и людей с высоким риском тяжелого или осложненного заболевания.
Таким образом, высокоприоритетными контактами для наблюдения в области общественного здравоохранения являются:
- дети до 12 месяцев
- детей и взрослых, которые живут или проводят большую часть времени с ребенком в возрасте до 12 месяцев, включая учреждения здравоохранения и образования
- беременных (особенно на последнем месяце беременности)
- человек, которые подвержены высокому риску тяжелого заболевания или осложнений из-за ранее существовавшего состояния здоровья, которое может усугубиться коклюшной инфекцией (например, с хроническими респираторными заболеваниями, врожденными пороками сердца или иммунодефицитом)
Факторы, которые следует учитывать при определении последующих действий и вмешательств общественного здравоохранения, включают:
- степень выдержки. Большинство контактов в службах для детей младшего возраста, в школах или на работе, или те, кто находится в одном транспортном средстве или имели только случайные контакты, обычно не считаются контактами для целей последующего наблюдения со стороны общественного здравоохранения, за исключением предоставления информации и наблюдения
- иммунизационный статус. Например, имеется ли четко документированный полный анамнез иммунизации или недавние бустеры [6]
- состояние здоровья контакта
- побочных эффектов профилактических антибиотиков.
Расследование
Дети и персонал служб раннего детства, особенно частично иммунизированные дети, должны наблюдаться на предмет симптомов со стороны дыхательных путей в течение 3 недель после последнего контакта с инфекционным случаем.
Ограничение
Любым контактам (высокоприоритетным или нет) следует рекомендовать избегать посещения служб для детей младшего возраста, школы, работы или общественных собраний, если они становятся симптоматичными. Важно четко объяснить, что ранняя стадия коклюша протекает катарально, с симптомами, неотличимыми от симптомов незначительных инфекций дыхательных путей, и очень заразна.
В целом, восприимчивые контакты [7], работающие или живущие с кем-то, кто особенно уязвим к коклюшу (в частности: маленький ребенок с <3 доз вакцины, содержащей коклюш, женщина на последнем месяце беременности или человек с уже существующим заболеванием которые могут быть обострены коклюшной инфекцией) следует проводить профилактику с помощью антибиотиков, и их нельзя исключать при профилактике, если у них нет никаких симптомов, или, при отсутствии профилактики, исключить / избегать близкого контакта в течение 14 дней после последнего контакта с инфекционным случаем.
Местный санитарный врач может посоветовать дополнительные ограничения, в частности, если существует значительный риск передачи инфекции лицам, имеющим приоритетное значение. Например, медицинские работники, которые работают с детьми до 12 месяцев (например, в педиатрических и родильных отделениях).
Профилактика
Противомикробные препараты
Доказательства эффективности химиопрофилактики контактов ограничены. Таким образом, антибиотики рекомендуются только для контактов с высоким приоритетом (см. Выше) и при введении в течение 3 недель после контакта с инфекционным случаем.Рекомендуемые антибиотики и дозировки такие же, как и для лечения конкретного случая.
Иммунизация
За исключением случаев, когда иммунитет является вероятным, контактным лицам с высоким приоритетом должна быть предложена доза коклюшной вакцины [8] (финансируются только дозы из национального календаря иммунизации, включая ревакцинацию и ревакцинацию для 11-летних женщин в возрасте от 28 до 38 недель беременность).
Посоветовать всем неиммунизированным или частично иммунизированным лицам пройти полную иммунизацию.
Другие меры контроля
Идентификация источника
Не применимо.
Дезинфекция
Очищайте и дезинфицируйте поверхности и материалы, загрязненные респираторными выделениями.
Санитарное просвещение
Поощрять иммунизацию беременных женщин на сроке от 28 до 38 недель при каждой беременности.
Поощряйте своевременную иммунизацию, особенно младенцев в возрасте 6 недель, 3 месяцев и 5 месяцев.
Поощрять своевременную иммунизацию детей старшего возраста против коклюша в возрасте 4 и 11 лет в соответствии со Справочником по иммунизации, 2017 г. ( Министерство здравоохранения) [9].
Поощрять (повторную) вакцинацию пациентов с ослабленным иммунитетом вакциной, содержащей коклюш, в соответствии с существующим руководством [10] (финансируется).
Поощряйте близких родственников маленьких детей, таких как бабушки и дедушки, отцы и партнеры, к бустерной дозе коклюшной вакцины, чтобы уменьшить распространение болезни. Старшие братья и сестры должны иметь своевременные прививки.
Поощрять бустерную дозу против коклюша каждые 10 лет всем ведущим родильницам и другому медицинскому персоналу, работающему в неонатальных отделениях и других клинических учреждениях (например, терапевтам, практикующим медсестрам и поставщикам услуг Well Child), где они контактируют с младенцами.
Поощрять бустерную дозу против коклюша каждые 10 лет всем, кто живет или работает с людьми с уже существующим заболеванием, которое может усугубиться коклюшной инфекцией, особенно медицинским работникам.
Поощрять бустерную дозу против коклюша каждые 10 лет всем работникам раннего детства.
Поощряйте поведение, защищающее младенцев, например побуждайте кашляющих держаться на расстоянии от младенцев.
Поощрять поведение, предотвращающее передачу инфекционных респираторных заболеваний.
Отчетность
Убедитесь, что в EpiSurv введена полная информация о деле.
Если происходит группа случаев, проинформируйте группу по инфекционным заболеваниям Министерства здравоохранения и персонал по связям со вспышками в ESR и заполните форму отчета о вспышке.
Ссылки и дополнительная информация
- Altunaiji SM, Kukuruzovic RH, Curtis NC, Massie J. 2011. Антибиотики от коклюша (обзор). Кокрановская библиотека.
- Министерство здравоохранения.2017. Справочник по иммунизации 2017. Веллингтон: Министерство здравоохранения.
- CDC. Коклюш Домашние веб-страницы. Постконтактная противомикробная профилактика. Информация для специалистов в области здравоохранения. Обновлено: 7 августа 2017 г.
- CDC. 2005. Рекомендуемые противомикробные средства для лечения и постконтактной профилактики коклюша. Рекомендации CDC 2005 г. Еженедельный отчет о заболеваемости и смертности. Рекомендации и отчеты 54 (RR-14).
- CDC. 2013. Обновленные Рекомендации по применению анатоксина столбняка, пониженного содержания токсоида дифтерии и бесклеточной коклюшной вакцины (Tdap) беременным женщинам — Консультативный комитет по практике иммунизации (ACIP), 2012.Еженедельный отчет о заболеваемости и смертности. Vol. 62, No. 7, 22 февраля.
- Департамент здравоохранения и старения, Австралия. 2015. Национальные рекомендации по коклюшу для отделений общественного здравоохранения. Версия 3.0. Апреля.
- Dodhia H, Crowcroft N, Bramley JC и др. 2002. Руководство Великобритании по использованию химиопрофилактики эритромицином у лиц, подвергшихся воздействию коклюша. Медицинский журнал общественного здравоохранения 24: 200–06.
- Агентство по охране здоровья, Великобритания. 2011. Руководство HPA по лечению коклюша в общественном здравоохранении.Февраль.
- Министерство здравоохранения. 2009. Национальный регистр иммунизации.
- Министерство здравоохранения, Новый Южный Уэльс. 2009. Протокол ответных мер на коклюш для подразделений общественного здравоохранения Нового Южного Уэльса. Новый Южный Уэльс: Правительство штата Новый Южный Уэльс.
- Public Health England, UK. 2016. Руководство по ведению общественного здравоохранения при коклюше в Англии. Лондон: Общественное здравоохранение Англии.
[1] «Значительное увеличение» обычно принимается как четырехкратное увеличение титра, однако интерпретацию результатов серологического исследования следует обсудить с испытательной лабораторией или с СОЭ.
[2] Эпидемиологическая связь устанавливается, когда есть: контакт между двумя людьми в то время, когда один из них может быть заразным (от катаральной стадии примерно за 1 неделю до 3 недель после начала кашля) И другой имеет заболевание, которое начинается в течение 5–21 дня после этого контакта, И по крайней мере один случай в цепочке эпидемиологически связанных случаев (которые могут включать множество случаев) является подтвержденным случаем с лабораторными окончательными или лабораторными доказательствами.
[3] Хотя руководящие принципы общественного здравоохранения Англии (обновленные 9 декабря 2016 г.) рекомендуют исключение на 2 дня для всех исключенных случаев, выведение B. pertussis с другими антибиотиками может быть не таким быстрым.
[4] Этот срок можно сократить до 2 дней, если используется азитромицин. Хотя руководящие принципы общественного здравоохранения Англии (обновленные 9 декабря 2016 г.) рекомендуют исключить 2 дня для всех исключенных случаев, выведение B. pertussis с другими антибиотиками может быть не таким быстрым.
[5] См. Новозеландский фармакологический справочник для детей и Новозеландский фармакологический справочник для взрослых.


 Экстракт травы чабреца оказывает отхаркивающее действие, увеличивает количество секреторного отделяемого слизистых оболочек верхних дыхательных путей, способствует разжижению мокроты и ускорению ее эвакуации. Бромид калия снижает возбудимость центральной нервной системы.
Экстракт травы чабреца оказывает отхаркивающее действие, увеличивает количество секреторного отделяемого слизистых оболочек верхних дыхательных путей, способствует разжижению мокроты и ускорению ее эвакуации. Бромид калия снижает возбудимость центральной нервной системы.

 Е. Снимите наконечник шприца или прикрепите иглу) шприцы, заполненные производителем, когда будете вводить его. После активации используйте в тот же день шприц, заполненный производителем, или выбросьте его в конце рабочего дня. Сломана стерильная пломба.
Е. Снимите наконечник шприца или прикрепите иглу) шприцы, заполненные производителем, когда будете вводить его. После активации используйте в тот же день шприц, заполненный производителем, или выбросьте его в конце рабочего дня. Сломана стерильная пломба.