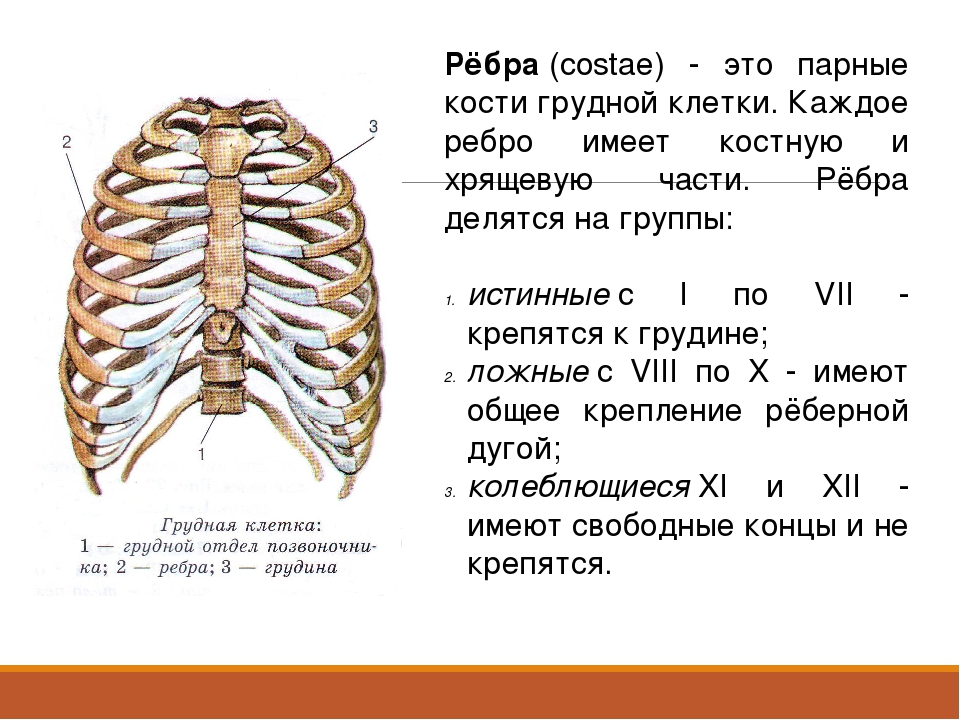
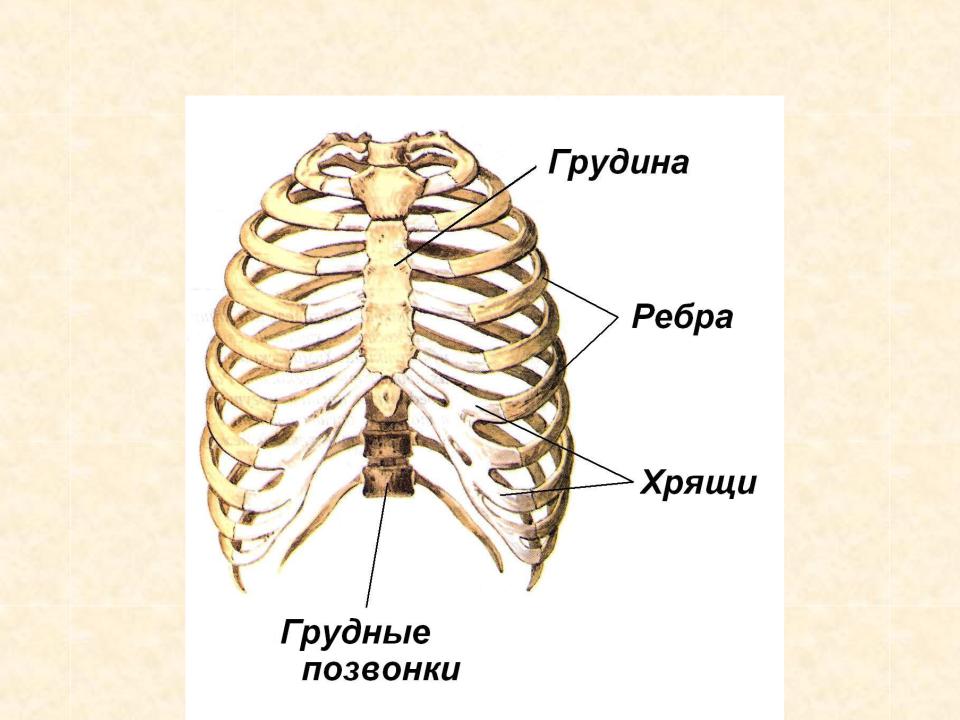
Перелом ребер — ПроМедицина Уфа
Перелом ребер – самое распространенное повреждение грудной клетки. Переломы ребер составляют около 16% от общего числа переломов. У пожилых людей переломы ребер встречаются чаще, что обусловлено возрастным уменьшением эластичности костных структур грудной клетки. Переломы ребер сопровождаются болью в груди и приводят к ограничению подвижности грудной клетки, по этой причине дыхание становиться более поверхностным, что может вызвать нарушение легочной вентиляции. Множественные переломы ребер могут сопровождаться повреждением органов грудной клетки и представлять опасность для жизни пациента. Диагноз перелома ребер выставляется на основании данных рентгенографии, при необходимости проводится УЗИ плевральной полости и ее пункция.
Причины
Спровоцировать перелом может любое воздействие, в качестве такового может выступать прямой удар, направленный в область ребер или падение, помимо этого возможной причиной может стать чрезмерное сдавливание области грудной клетки.
Патологические переломы ребер могут также возникать при наличии следующих сопутствующих недугов:
- Ревматоидный артрит. Ревматоидный артрит является распространенным заболеванием соединительной ткани, при котором страдают внутренние органы, кости и суставы. Переломы ребер являются наиболее распростран
- Метастазы злокачественных опухолей в костях. Большинство злокачественных опухолей способны давать метастазы – формировать опухолевый очаг в отдалении от первоначальной локализации патологического процесса вследствие миграции раковых клеток с током крови или лимфы. Метастазирование в кости грудной клетки может происходить при развитии рака простаты, рака груди, почек и некоторых других органов. В метастатическом очаге нарушается структура и функция кости, происходит замещение нормальной ткани на патологическую.

- Первичные опухоли костной ткани или костного мозга. При возникновении рака кости или костного мозга, который содержится в структуре большинства костей, происходит нарушение питания и функционирования кости.
- Остеопороз. Остеопороз представляет собой патологическое состояние, при котором под действием какой-либо причины нарушаются функциональные и структурные свойства костей, которые претерпевают ряд изменений и становятся более хрупкими. В большинстве случаев данная патология связана с нарушением метаболизма кальция, с гормональными расстройствами, а также с генетическими аномалиями. Остеопороз зачастую развивается в старческом возрасте, тем самым представляет одну из форм физиологического старения костей.
- Врожденное или приобретенное отсутствие грудины. Для нормального функционирования грудной клетки необходима ее анатомическая целостность.

- Генетические аномалии развития скелета. Некоторые генетические аномалии сопровождаются неполноценным развитием структур скелета, что приводит к тому, что кости становятся более хрупкими и ломаются даже под воздействием относительно небольшой силы.
Классификация переломов ребер
Бывают двусторонние переломы, вследствие которых грудная клетка теряет необходимую устойчивость, а также происходит опасное нарушение вентиляции легких. Также случаются так называемые окончатые переломы, т.е. переломы в двух местах с одной стороны. Чаще всего переломы ребер встречаются у людей старше 40 лет. Это связано с изменениями костной ткани, которые происходят в организме человека в силу возраста. В детстве переломы ребер случаются чрезвычайно редко, поскольку детская грудная клетка обладает большой эластичностью.
Также случаются так называемые окончатые переломы, т.е. переломы в двух местах с одной стороны. Чаще всего переломы ребер встречаются у людей старше 40 лет. Это связано с изменениями костной ткани, которые происходят в организме человека в силу возраста. В детстве переломы ребер случаются чрезвычайно редко, поскольку детская грудная клетка обладает большой эластичностью.
Также существует следующее разделение переломов ребра: трещина ребра, перелом костной ткани (так называемый поднадкостничный перелом) и полный перелом ребра. Последний чаще всего происходит на месте изгиба ребер. Для всех этих случаев характерны одни и те же симптомы перелома.
Симптомы
Симптомы, которые сопровождают перелом бедер:
- Боль — она возникает в области перелома, усиливается при движениях, вдохе и выдохе, кашле. Уменьшение болевых ощущений возможно в покое и в положении сидя.
- Поверхностное дыхание и отставание в дыхании той половины грудной клетки, где имеется травма.

- Отек тканей в области повреждения.
- Гематома в месте перелома — актуальна при травматическом переломе, явившемся результатом прямого механического воздействия.
- Звук трущихся костей или хруст во время травмирования- актуально для переломов с большим количеством отломков, либо для множественных переломов одного ребра без смещения отдельных частей поврежденной кости.
При множественных и осложненных переломах могут быть следующие признаки:
- Подкожная эмфизема – при повреждении легкого воздух может постепенно попадать под кожу.
- Кровохарканье – при кашле выделяется кровь из дыхательных путей. Этот симптом указывает на повреждение тканей легкого.
Диагностика
Для диагностики перелома ребер используются следующие методы обследования:
Клиническое обследование. При клиническом обследовании врач осматривает, выслушивает и выстукивает грудную клетку. С помощью этого может быть выявлена степень повреждения легких и сердца, могут быть выявлены скопления крови или воздуха в плевральной полости.
С помощью этого может быть выявлена степень повреждения легких и сердца, могут быть выявлены скопления крови или воздуха в плевральной полости.
Рентген грудной клетки. Простая обзорная рентгенограмма грудной полости в переднезадней проекции позволяет в большинстве случаев выявить локализацию и количество переломов, распознать скопление крови и воздуха в одном из плевральных мешков. Рентген также позволяет выявлять признаки пневмонии, повреждения сердца и крупных кровеносных сосудов.
Компьютерная томография. Компьютерная томография является методом обследования, который основан на использовании рентгеновских лучей, но который является более чувствительным. Позволяет детально обследовать поврежденные ребра и выявить даже незначительные изменения в структуре легких, сердца, кровеносных сосудов.
Ультразвуковое обследование грудной клетки. Ультразвуковое исследование грудной клетки применяется для диагностирования перелома ребер у детей, а также для выявления скоплений крови в полости плевры.
По мере необходимости, в зависимости от конкретной клинической ситуации, данные методы обследования могут быть дополнены другими, более специфичными и чувствительными (МРТ, ангиография и пр.).
Лечение
Множественные двусторонние и двустворчатые окончатые переломы требуют хирургического вмешательства (остеосинтез при помощи специальных металлических скоб) или вытяжения отделенного от грудной клетки сегмента.
Неотложная помощь при гемотораксе и пневмотораксе заключается в пункции грудной клетки и аспирации крови или воздуха. Такие пациенты нуждаются в специализированном лечении в соответствующем отделении.
Изолированные неосложненные переломы одного-двух ребер, как правило, не требуют госпитализации, и лечатся амбулаторно.
Даже единичный изолированный перелом ребра сопровождается выраженным болевым синдромом, поэтому первая помощь включает обезболивание путем новокаиновой блокады соответствующего межреберного нерва. При возобновлении болевого синдрома блокада может быть повторена два-три раза.
Как правило, неосложненные переломы одного-двух ребер хорошо срастаются, и не требуют каких-либо специальных манипуляций. Пострадавшим рекомендован щадящий режим, дыхательная гимнастика, отхаркивающие средства для профилактики гипостатической пневмонии.
Поскольку при переломе ребер преобладает диафрагмальное дыхание, следует избегать повышения внутрибрюшного давления. Рекомендовано дробное полноценное питание, рацион не должен содержать продуктов, вызывающих метеоризм.
Рак ребер: симптомы, диагностика и лечение
Ребра в организме каждого человека являются дугообразными костями, соединяющимися с позвоночным столбом и грудиной для защиты расположенных внутренних органов человека от негативных внешних воздействий.
Онкология ребра является редким и тяжелым злокачественным образованием, чаще всего поражающим детей и лиц мужского пола, причем женщины редко подвергаются такой болезни. Опасность рака ребер состоит в том, что из-за месторасположения этих костей образующиеся метастазы быстро распространяются на сердце и легкие.
Скрытое течение заключается в том, что у человека на ранних стадиях не болят ребра при раке, что серьезно снижает шансы на своевременное выявление болезни и удачное предстоящее лечение. Злокачественное образование может возникнуть в любом ребре, что становится для больного тяжелым испытанием, так как даже при успешном лечении нет гарантии того, что не произойдет рецидив.
Причины рака ребра
Основными причинами рака ребер являются:
- генные мутации, которые нарушают обменные процессы в костной ткани и способствуют тому, что рак может образовываться на груди на ребре;
- накопленное в костной ткани радиоактивное излучение при лечении какого-либо другого заболевания с помощью лучевой терапии;
- употребление продуктов питания с повышенным содержанием канцерогенов, оказывающих негативное влияние на ДНК клеток;
- аутоиммунные процессы, протекающие в организме и оказывающие негативное влияние на обменные процессы в костной ткани;
- частая и продолжительная интоксикация вредными веществами, которые накапливаются в костях;
- рак легкого с метастазами в ребра.

Заболевание может возникнуть под воздействием сразу нескольких причин или в некоторых случаях постепенно развиваться в организме человека абсолютно беспричинно.
Признаки, симптомы и проявления рака ребер
Рак ребер является злокачественным поражением тканей в организме с атипичным и инфильтрационным происходящим ростом онкоклеток. Главным проявлением этого заболевания являются болезненные ощущения в груди. Сначала боль в ребре при раке не беспокоит человека или является незначительной. Спустя некоторое время она становится более интенсивной и вызывающей дискомфорт.
Раком кости ребра может стать саркома Юинга или остеосаркома, при которой продолжительные по времени боли не снимаются принимаемыми анальгетиками. Часто болевые ощущения при образовании рака на груди на ребре ощущаются при вдохе и усиливаются ночью.
Видимое новообразование просматривается редко, ведь в основном отмечается рост опухоли вглубь грудины. В некоторых случаях врач может нащупать рыхлое уплотнение. При прогрессировании опухоль увеличивается, происходит выпячивание сосудистой сетки, кожа натягивается, отекает и краснеет. Некоторые разновидности сарком при надавливании начинают сильно болеть, а другие развиваются абсолютно безболезненно. Например, может появляться боль в ребрах при раке легких.
При прогрессировании опухоль увеличивается, происходит выпячивание сосудистой сетки, кожа натягивается, отекает и краснеет. Некоторые разновидности сарком при надавливании начинают сильно болеть, а другие развиваются абсолютно безболезненно. Например, может появляться боль в ребрах при раке легких.
Симптомы и проявления рака ребер:
- повышение температуры тела;
- нарастание анемии;
- ощущение общей слабости;
- появление неврологических расстройств в виде паранойи или чрезмерной возбужденности;
- затрудненное дыхание при поражении легких;
- болят ребра при раке.
Своевременное выявление и правильное эффективное лечение дают людям благоприятный шанс на выздоровление.
Стадии рака ребер
Стадии онкологии ребра устанавливаются на основании проведенного гистологического исследования и полученных данных инструментального обследования:
- I стадия – низкозлокачественные виды опухолей без наличия метастазов;
- II стадия – высокозлокачественные опухоли без образования метастазов при раке;
- III стадия – без метастазов с присутствием очагов рака в кости ребра;
- IV стадия – опухоли с метастазами в разных органах или в регионарных лимфоузлах.

Когда следует обращаться к врачу?
Признаком возможных серьезных проблем со здоровьем является ощущение боли в ребре при раке. При слабости, повышенной утомляемости и резкой потери веса без видимых причин рекомендуется обращение к терапевту, который после сдачи всех необходимых анализов и подозрении на рак ребер отправит к врачу-онкологу, врачу-радиологу и специалисту по химиотерапии.
Квалифицированные специалисты онкологической клиники «София» в Москве оказывают необходимую помощь и принимают пациентов в отделениях, расположенных недалеко от метро Маяковская, Белорусская, Новослободская, Тверская и Чеховская.
Диагностика рака ребер
Самым информативным методом определения онкологии в онкоцентре «София» в Москве является МРТ, а также радионуклидные методы. Это ПЭТ/КТ, сцинтиграфия и ОФЭКТ.
Ранняя диагностика с помощью МРТ способствует выявлению рака на начальном этапе. Применение радионуклидов основывается на свойстве их накопления в участках тела с происходящим обменом веществ.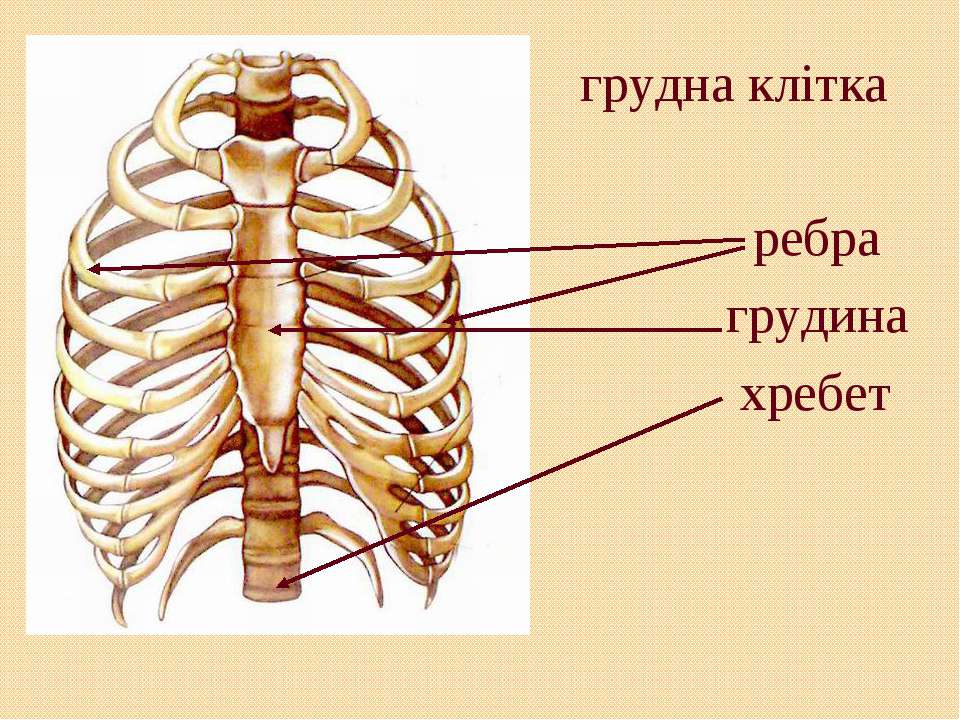 При исследовании в вену вводится вещество со слабым изотопом, который при излучении позволяет изучать клеточный метаболизм. Полученные результаты позволяют выбрать правильную стратегию лечения и контролировать его эффективность.
При исследовании в вену вводится вещество со слабым изотопом, который при излучении позволяет изучать клеточный метаболизм. Полученные результаты позволяют выбрать правильную стратегию лечения и контролировать его эффективность.
Радионуклидная диагностика представлена в следующих видах обследования:
- ПЭТ/КТ – результаты распространения радионуклидов накладываются на снимки КТ для увеличения точности выявления заболевания;
- ОФЭКТ – с ее помощью выполняется создание трехмерных проекций участков возможной локализации рака;
- сцинтиграфия используется для создания трехмерных изображений и выполняет регистрацию малейших сбоев в работе органов.
Грамотная диагностика позволит дифференцировать это заболевание от рака легких с метастазами в ребра.
Составление плана лечения рака ребер
План обследования при заболевании отмечается после рентгенографии, которая дает представление о протекающем процессе в организме человека.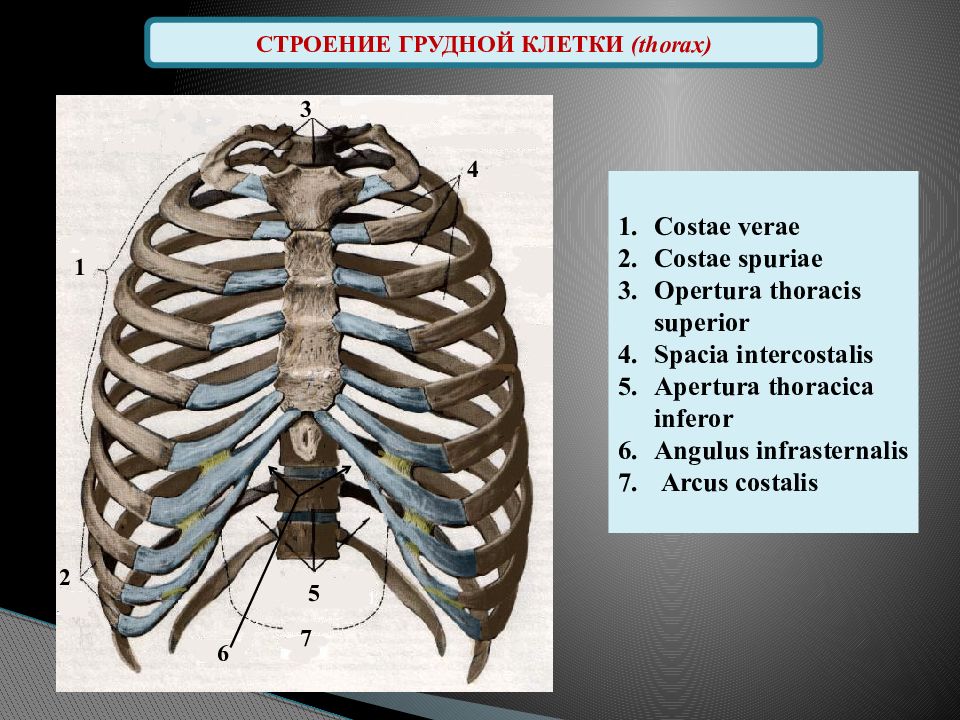 Тактика лечения пациента и подготовленный план определяются врачом в соответствии с полученными данными проведенного обследования.
Тактика лечения пациента и подготовленный план определяются врачом в соответствии с полученными данными проведенного обследования.
Лечение рака ребер
В онкологическом центре «София» в Москве для лечения рака ребер проводятся:
- химиотерапия;
- хирургическое лечение;
- лучевая терапия;
- фракционная лучевая терапия.
Прогноз рака ребер и профилактика
При этом заболевании бывают разные прогнозы рака ребра. Пациенты с агрессивной формой рака и метастазами редко живут до 5 лет. На 4 стадии рака они могут прожить несколько месяцев. Прогноз ухудшается при большом размере новообразования или отсутствии возможности в проведении операции. Также может произойти патологический перелом ребра при онкологии.
Также важной ролью обладает состояние здоровья и возраст. Например, дети в отличие от взрослых легче переносят лечение и гораздо быстрее восстанавливаются.
Профилактика рака ребер состоит в проведении периодических медицинских осмотров людей, находящихся в зоне повышенного риска. Также требуется серьезный подход к лечению предопухолевых патологий, включая доброкачественные костные новообразования.
Также требуется серьезный подход к лечению предопухолевых патологий, включая доброкачественные костные новообразования.
Как записаться к специалисту?
Нашими специалистами осуществляется оперативная диагностика любых онкологических заболеваний. Врачами устанавливается не только вид рака, но и его степень. Благодаря использованию современного оборудования и новейших медицинских технологий мы можем быть уверены в точности полученных результатах. На это влияет и высокий профессионализм, а также опыт докторов клиники.
Для записи на прием вы можете позвонить по телефону +7(495)995-00-33, заказать обратный звонок или заполнить форму запроса.
Онкоцентр «София» находится в центре Москвы по адресу: 2-й Тверской-Ямской пер., 10 (недалеко от метро Маяковская, Белорусская, Новослободская, Тверская и Чеховская).
Возрастная анатомия опорно-двигательного аппарата
Рис. 7. Развитие костей туловища.
Рис.
8. Развитие и аномалии развития позвонков.
Рис. 9. Расщелина дуг позвонков на протяжении всех грудных позвонков.
Кости туловища по развитию относятся к вторичным костям. Они окостеневают энхондрально (рис. 7).
Развитие позвонков:
У зародыша закладывается 38 позвонков: 7 шейных, 13 грудных, 5 поясничных, 12-13 крестцовых и копчиковых (рис. 8).
13-й грудной превращается в 1-й поясничный, последний поясничный – в 1-й крестцовый, Идет редукция большинства копчиковых позвонков.
Каждый позвонок имеет первоначально три ядра окостенения: в теле и по одному в каждой половинке дуги. Они срастаются лишь к третьему году жизни.
Вторичные центры появляются по верхнему и нижнему краям тела позвонка у девочек в 6-8 лет, у мальчиков – в 7-9 лет. Они прирастают к телу позвонка в 20-25 лет.
Самостоятельные ядра окостенения образуются в отростках позвонков.
Аномалии развития позвонков (рис. 8, 9):
— Врожденные расщелины позвонков:
— Spina bifida — расщелина только дуг.
— Рахишизис – полная расщелина (тело и дуга).
— Клиновидные позвонки и полупозвонки.
— Платиспондилия – расширение тела позвонка в поперечнике.
— Брахиспондилия – уменьшение тела позвонка по высоте, уплощение и укорочение.
— Аномалии суставных отростков: аномалии положения, аномалии величины, аномалии сочленения, отсутствие суставных отростков.
— Спондилолиз – дефект в межсуставной части дуги позвонка.
— Врожденные синостозы: полный и частичный.
— Os odontoideum – неслияние зуба с телом осевого позвонка.
— Ассимиляция (окципитализация) атланта – слияние атланта с затылочной костью.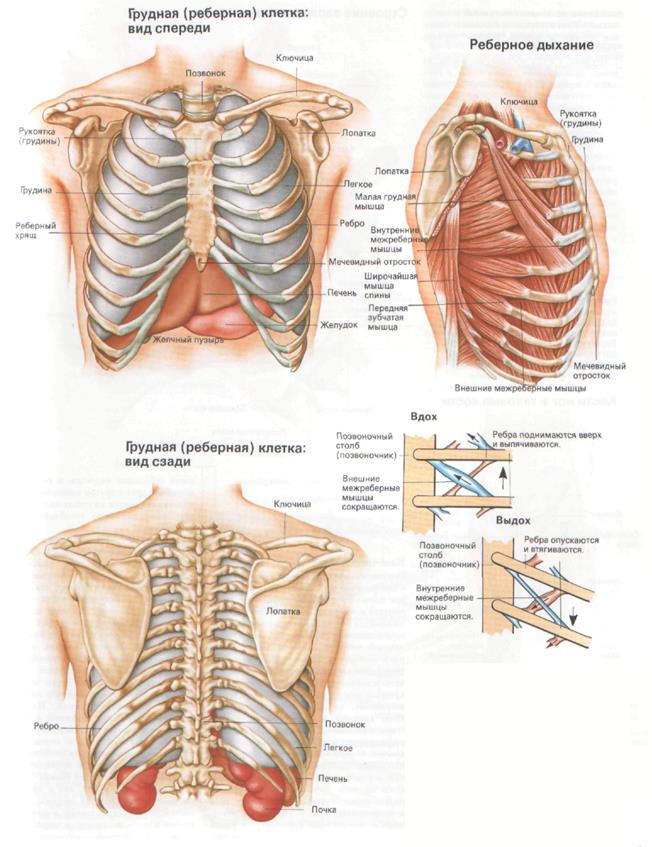
— Шейные ребра.
— Сакрализация – полное или частичное слияние последнего поясничного позвонка с крестцом.
— Люмбализация – наличие шестого поясничного позвонка (за счет мобилизации первого крестцового).
Костные поражения, костные метастазы
- Что вызывает костные боли?
- Как диагностируют костные метастазы?
- Как лечат костные боли?
Костные боли у онкологических больных обычно вызывают клетки злокачественной опухоли, которые проникли в кость – их называют костными метастазами. Костные боли часто являются первым признаком метастазов в кости, поэтому проводят проверки, подтверждающие этот диагноз. Лечение костных повреждений направлено на уменьшение болей, снижение риска переломов, лечение переломов и предупреждение или замедление развития дополнительных костных осложнений.
Что вызывает костные боли?
Часто встречаемая причина костных болей – метастатический рак. Распространение рака из его первоначального расположения в другую часть тела называют метастазами. Костные метастазы – это не новый или другой рак – он состоит из раковых клеток первичного рака, например, клетки рака груди, простаты, лёгких, почек или щитовидной железы, которые распространились в кости.
Распространение рака из его первоначального расположения в другую часть тела называют метастазами. Костные метастазы – это не новый или другой рак – он состоит из раковых клеток первичного рака, например, клетки рака груди, простаты, лёгких, почек или щитовидной железы, которые распространились в кости.
Раковые клетки могут распространяться, т.е. метастазировать по всему организму и в лимфатическую систему. Кости являются одним из наиболе часто встречаемых мест в организме, в которые метастазирует рак. Метастазы в кости обычно попадают с кровотоком. Раковые клетки отделяются от своего начального местарасположения и перемещаются по кровеносным сосудам, пока не прикрепятся к стенке сосуда малой капиллярной сети в костных тканях. Рак может также проникнуть в кость путём прямого врастания из близко расположенной опухоли, хотя это происходит гораздо реже, чем распространение через кровеносную сеть.
Боли в случае костного рака возникают вследствие того, что рак нарушает нормальное равновесие работы клеток в костях, вызывая изменение структуры костной ткани.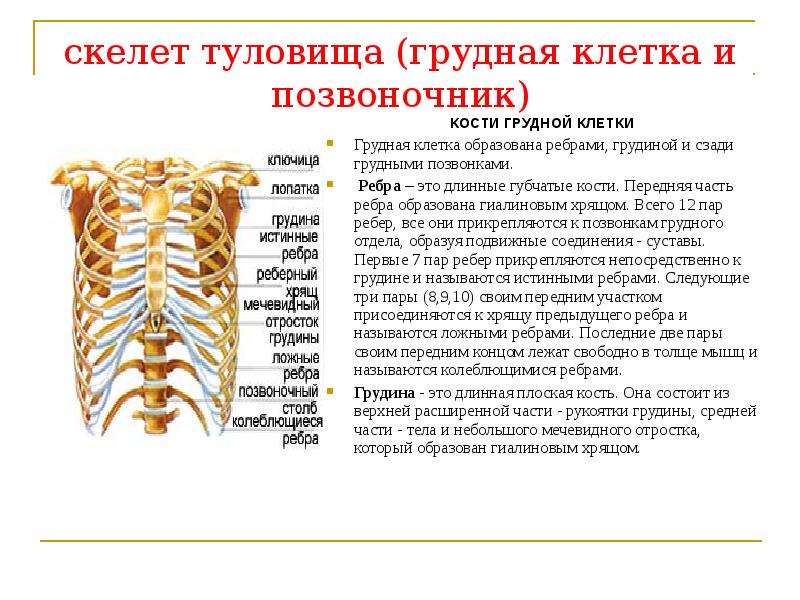 В здоровой кости происходит постоянный процесс ремоделирования, т.е. происходит разрушение и восстановление костной ткани. Раковые клетки, распространившиеся в кость, нарушают это равновесие между работой остеокластов (клеток, которые разрушают кость) и остеобластов (клеток, которые образуют новую кость), вызывая либо ослабление, либо усиление образования кости. Эти нарушения могут затрагивать либо периост (плотная мембрана, покрывающая кость, называемая также костной плёнкой), либо стимулировать нервы в кости, вызывая боли.
В здоровой кости происходит постоянный процесс ремоделирования, т.е. происходит разрушение и восстановление костной ткани. Раковые клетки, распространившиеся в кость, нарушают это равновесие между работой остеокластов (клеток, которые разрушают кость) и остеобластов (клеток, которые образуют новую кость), вызывая либо ослабление, либо усиление образования кости. Эти нарушения могут затрагивать либо периост (плотная мембрана, покрывающая кость, называемая также костной плёнкой), либо стимулировать нервы в кости, вызывая боли.
Как диагностируют костные метастазы?
Часто встречаемая причина костных болей – метастатический рак. Распространение рака из его первоначального расположения в другую часть тела называют метастазами. Костные метастазы – это не новый или другой рак – он состоит из раковых клеток первичного рака, например, клетки рака груди, простаты, лёгких, почек или щитовидной железы, которые распространились в кости.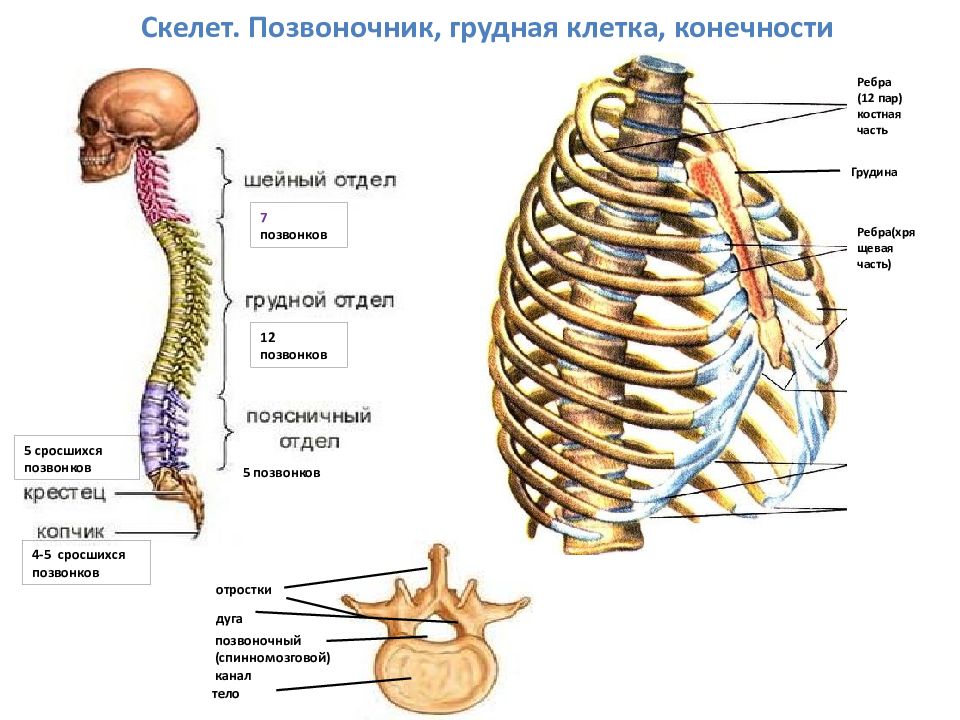
Раковые клетки могут распространяться, т.е. метастазировать по всему организму и в лимфатическую систему. Кости являются одним из наиболе часто встречаемых мест в организме, в которые метастазирует рак. Метастазы в кости обычно попадают с кровотоком. Раковые клетки отделяются от своего начального местарасположения и перемещаются по кровеносным сосудам, пока не прикрепятся к стенке сосуда малой капиллярной сети в костных тканях. Рак может также проникнуть в кость путём прямого врастания из близко расположенной опухоли, хотя это происходит гораздо реже, чем распространение через кровеносную сеть.
Боли в случае костного рака возникают вследствие того, что рак нарушает нормальное равновесие работы клеток в костях, вызывая изменение структуры костной ткани. В здоровой кости происходит постоянный процесс ремоделирования, т.е. происходит разрушение и восстановление костной ткани. Раковые клетки, распространившиеся в кость, нарушают это равновесие между работой остеокластов (клеток, которые разрушают кость) и остеобластов (клеток, которые образуют новую кость), вызывая либо ослабление, либо усиление образования кости. Эти нарушения могут затрагивать либо периост (плотная мембрана, покрывающая кость, называемая также костной плёнкой), либо стимулировать нервы в кости, вызывая боли.
Эти нарушения могут затрагивать либо периост (плотная мембрана, покрывающая кость, называемая также костной плёнкой), либо стимулировать нервы в кости, вызывая боли.
Как лечат костные боли?
Целью лечения болей, вызванных костными метастазами, является уменьшение болей, лечение переломов, уменьшение риска переломов, или замедление возникновения других осложнений. Методы лечения костных метастазов включают обезболивающие лекарства, бисфосфонаты, лучевую терапию и/или хирургическое лечение.
Обезболивающие медикаменты
Костные боли, вызванные костными метастазами, можно лечить различными лекарствами. Несмотря на то, что у 90% онкологических пациентов боли удаётся уменьшить, неконтролируемые, с опухолью связанные боли по-прежнему являются проблемой.
Рекомендации Всемирной Организации Здоровья (ВОЗ) по уменьшению болей, вызванных опухолью, указывают, что интенсивность болей у пациента, которая оценивается по шкале от 1 до 10 пунктов, определяет, какой вид обезболивающего препарата выбрать:
- Лёгкие или средней тяжести боли (1-3 пункта): неопиоиды являются препаратами первого выбора в случае лёгких или средней тяжести болей.
 К этой группе лекарств принадлежит, например, парацетамол и нестероидные противовоспалительные средства (НПС), например, ибупрофен.
К этой группе лекарств принадлежит, например, парацетамол и нестероидные противовоспалительные средства (НПС), например, ибупрофен. - Средней тяжести или сильные боли (4-6 пунктов): пациентам с болями средней тяжести или сильными, которым не помогло лечение первого уровня, нужно принимать обезболивающие средства, принадлежащие к классу опиоидов, т.е., наркотические аналгетические средства. Медикаменты этого класса можно приобрести только по рецепту врача. Можно добавлять ацетаминофен или НПС.
- Сильные боли (7-10 пунктов): пациентам с сильными болями, а также пациентам, которым предыдущее лечение боль не уменьшило, нужно назначать более сильное опиоидное средство (для его приобретения необходим рецепт особой учётности). В некоторых случаях может быть необходимо добавить медикаменты неопиоидного класса, например, аспирин, парацетамол, ибупрофен и другие средства, усиливающие обезболивание.
У обезболивающих лекарств могут быть побочные эффекты — сонливость, запоры, головокружение, тошнота и рвота. Облегчение от применения обезболивающих лекарств является кратковременным, и боли через короткое время могут возобновляться, поэтому их лучше всего принимать, когда боли только начинаются, или регулярно.
Облегчение от применения обезболивающих лекарств является кратковременным, и боли через короткое время могут возобновляться, поэтому их лучше всего принимать, когда боли только начинаются, или регулярно.
Бисфосфонаты
Группа медикаментов – бисфосфонаты – может эффективно уменьшать потерю костной ткани, которая возникает от метастатических поражений, уменьшать риск переломов и уменьшать боль. Бифосфонаты действуют, подавляя резорбцию или разрушение кости. На костную ткань непрерывно воздействуют два типа клеток: остеокласты, разрушающие старые клетки кости и остеобласты, которые её восстанавливают. В свою очередь, раковые клетки выделяют различные факторы, которые стимулируют активность остеокластов. Хотя точный механизм действия бифосфонатов до конца не ясен, считают, что они подавляют и уничтожают разрушающие клетки остеокласты, таким образом уменьшая распад костной ткани. Данные более 30 клинических исследований свидетельствуют, что у пациентов с костными метастазами, которые получали лечение бифосфонатами, меньше вероятность переломов, меньше потребность в лучевой терапии, меньше вероятность гиперкальцемии (повышенный уровень кальция в крови).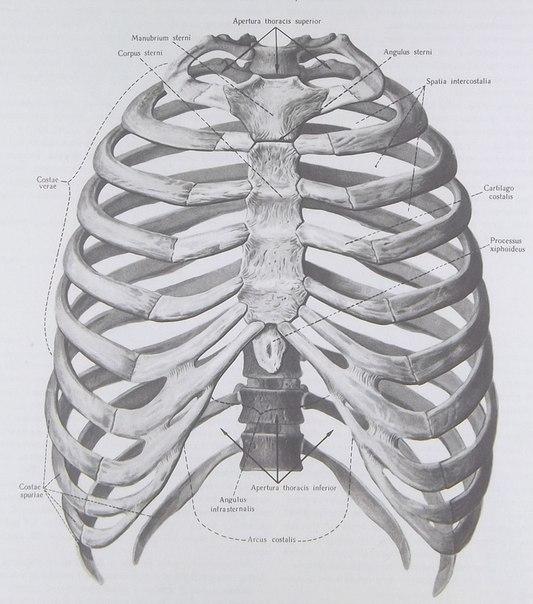 В клинических исследованиях доказано, что бисфосфонаты предотвращают или замедляют изменение в кости и связанные с этим боли у пациентов. Чаще всего костные метастазы встречаются при:
В клинических исследованиях доказано, что бисфосфонаты предотвращают или замедляют изменение в кости и связанные с этим боли у пациентов. Чаще всего костные метастазы встречаются при:
- Рак груди
- Рак простаты
- Рак лёгких
- Миелома
- Карцинома почки
Лучевая терапия
Лучевая терапия эффективно уменьшает костные боли и распространение рака в кости Лучевая терапия особенно эффективна, когда метастатические поражения локализованы только в какой-то одной области.
Один из видов лучевой терапии называется радио –медикаментозной терапией. Она включает инъекцию радиоактивного вещества, например стронция – 89, в вену. Это вещество прикрепляется к тем областям кости, где есть рак. Таким образом, направляя облучение непосредственно на поражённые участки кости, происходит уничтожение активных раковых клеток в кости и уменьшаются симптомы (боли). Возможными побочными эффектами радио-медикаментозной терапии являются уменьшение количества клеток крови (увеличенный риск кровотечения) и, в редких случаях, риск лейкоза.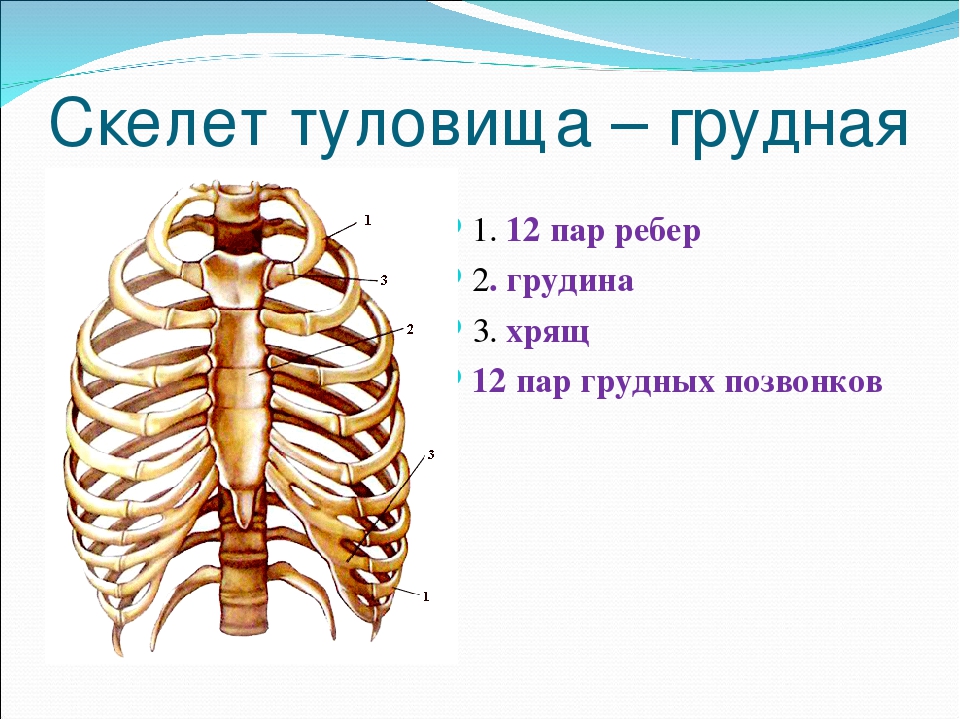
Хирургическое лечение
Хирургическая операция необходима для стабилизации ослабленной кости, если существует риск перелома. Поражённуюметастазами кость можно укрепить металлическим стержнем, пластинами или шурупами.
Межреберная невралгия — цены на лечение, симптомы и диагностика межреберной невралгии в «СМ-Клиника»
Лечением данного заболевания занимается НеврологНужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.

Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Описание заболевания
Межреберная невралгия является патологическим состоянием, при котором происходит поражение нерва, локализующегося между двумя ребрами грудной клетки. При этом больной начинает чувствовать приступы интенсивной боли или жжения в области груди. Зачастую боль становится настолько острой и нестерпимой, что значительно мешает человеку вести привычный образ жизни.Патологию нередко путают с проявлениями болезней сердца и других внутренних органов, в связи с чем, к неврологу обращаются уже на запущенных стадиях. Однако необходимо понимать, что при отсутствии своевременного лечения межреберная невралгия осложняется воспалением нерва и атрофией мышц. Именно поэтому больному следует прийти на консультацию к опытному специалисту еще при появлении первых симптомов патологии нервов.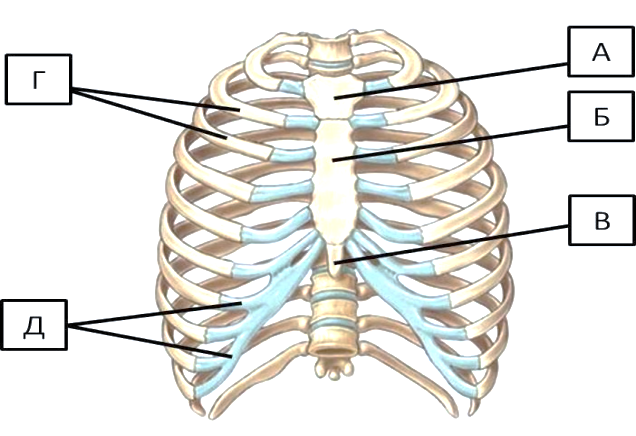
Симптомы
Основное проявление межреберной невралгии – ярко выраженная боль в грудном отделе. При этом болезненность может локализоваться только на месте пораженного нерва или распространяться на всю грудную клетку (при поражении сразу нескольких межреберных нервов). Характер боли острый, жгучий. Болевой синдром может быть постоянным либо стихающим в покое и резко усиливающимся при кашле, сильном вдохе, смехе и любых других движениях грудной клетки.Помимо этого для межреберной невралгии характерны следующие симптомы:
- чувство жжения в мышцах и на коже в месте пораженного нерва;
- частичная или полная потеря чувствительности небольшого участка грудной клетки, плеча, лопатки или шеи;
- онемение, покалывание или мурашки в зоне иннервации пораженного нерва;
- скованность мышц;
- ощущение жара, повышенная потливость;
- изменение цвета кожи в области поражения (покраснение или побледнение).
Симптомы межреберной невралгии мучительны, однако они не могут угрожать жизни человека, в отличие от схожих с ними проявлений сердечного приступа.
 Отличить одно состояние от другого может только квалифицированный специалист.
Отличить одно состояние от другого может только квалифицированный специалист.Причины
Невралгия может являться одним из проявлений других патологий, а может быть самостоятельно протекающим заболеванием. В первом случае межреберная невралгия возникает при болезнях тканей и органов в месте прохождения нерва. Частые причины развития патологического состояния – смещение костей или нарушения осанки (сколиоз, кифоз и др.). В некоторых случаях невралгия является симптомом серьезного нарушения в работе организма.Другие причины возникновения болезни:
- Переохлаждение организма. Из-за локально сниженной температуры происходит нарушение кровообращения и обмена веществ на определенном участке.
- Заболевания инфекционной природы, поражающие нервы или близлежащие к ним ткани. Из-за воспалительного процесса и отечности нерв сдавливается и возникает болевой синдром.
- Патологии костного скелета – переломы ребер, искривление позвоночника, остеохондроз, межпозвоночные грыжи, дефекты строения грудной клетки и т.
 д.
д.
- Нарушения в сосудах, питающих нервы – их разрывы, расширение или, наоборот, сужение.
- Наличие новообразования. Опухоль может сдавливать нерв, провоцируя симптомы невралгии.
- Рассеянный склероз. Заболевание сопровождается разрушением миелиновой оболочки нерва.
- Ранее перенесенное хирургическое вмешательство в месте расположения нерва.
Диагностика
Так как симптомы межреберной невралгии могут быть сигналом о наличии ряда других болезней (в том числе сердечно-сосудистых), необходимо пройти комплексную диагностику у профильного специалиста – невролога.Самостоятельно определить патологию невозможно, так как обычно имеется сразу несколько возможных причин развития заболевания, и для определения истинной причины специалист должен обладать достаточным опытом работы, а клиника должна располагать хорошим лабораторным и инструментальным оснащением.
При первом посещении врач опрашивает пациента, изучает анамнез, затем проводит общий осмотр.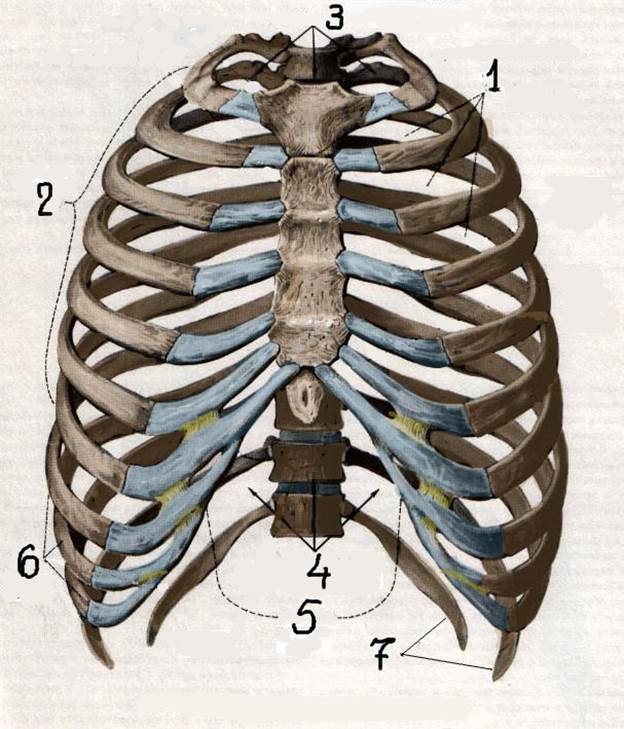 Осмотр позволяет специалисту определить локализацию боли, выявить нарушение чувствительности, а также оценить защитную позу больного. Все это позволяет неврологу поставить предварительный диагноз и направить пациента на необходимые обследования с целью подтверждения выдвинутого предположения.
Осмотр позволяет специалисту определить локализацию боли, выявить нарушение чувствительности, а также оценить защитную позу больного. Все это позволяет неврологу поставить предварительный диагноз и направить пациента на необходимые обследования с целью подтверждения выдвинутого предположения.
Методы диагностического обследования, применяемые в «СМ-Клиника»:
- КТ или МРТ – высокоинформативные методы инструментальной диагностики, позволяющие получить послойные изображения тканей и анатомических структур организма. Исследование назначается для определения месторасположения нервов, наличия новообразований и признаков разрушений в миелиновой оболочке нервов.
- ЭКГ – высокоточный метод исследования активности сердечной мышцы. Диагностика назначается с целью исключения сердечно-сосудистых патологий (симптомы могут быть схожи с проявлениями невралгии).
- УЗИ сердца и органов брюшной полости – ультразвуковое сканирование, позволяющее исключить наличие в органах патологий, способных проявлять себя схожими с невралгией симптомами.

Помимо этого могут потребоваться и другие методы исследования, первично не связанные с патологией нервов. Например, гастроскопия – методика, исследующая функционирование желудка и наличие в нем патологических процессов, вызывающих болевой синдром.
Лечение
Оценив результаты проведенных исследований, врач подбирает наиболее эффективные способы лечения, включающие медикаментозную терапию и физиопроцедуры.Медикаментозное лечение включает в себя:
- миорелаксанты, позволяющие снять спазм в мышцах;
- нейропротекторы, направленные на защиту нервных клеток;
- хондропротекторы, помогающие уберечь хрящевую ткань от разрушения.
Усилить эффективность медикаментозной терапии помогут методы физиотерапевтического воздействия:
- Лазеротерапия. Воздействие лазером усиливает кровообращение, снимает спазмы и воспаление, обладает обезболивающим и регенеративным действием.
- Магнитотерапия. Лечение магнитом позволяет стимулировать обменные процессы в организме, улучшить кровоснабжение нужного участка, снять мышечный тонус, уменьшить боль.

- УВЧ. Ультравысокочастотная терапия помогает активировать клеточную реакцию и укрепить защитные свойства организма. После проведения процедуры пациент отмечает уменьшение выраженности болевого синдрома.
- ДДТ. Диадинамический ток активирует местный иммунитет, усиливая кровообращение и лимфообращение.
- Электрофорез. Во время процедуры лекарственные препараты вводятся непосредственно через кожу, ускоряя наступление эффекта.
Справиться с межреберной невралгией можно в многопрофильном медицинском холдинге «СМ-Клиника». У нас вас ждут квалифицированные специалисты с многолетним опытом работы в неврологии. Современное оснащение клиники и комфортная обстановка позволяют за короткие сроки устранить заболевание с максимальным комфортом для пациента. Доверяйте свое здоровье рукам профессионалов!
Наши преимущества:
Более 22 ведущих неврологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.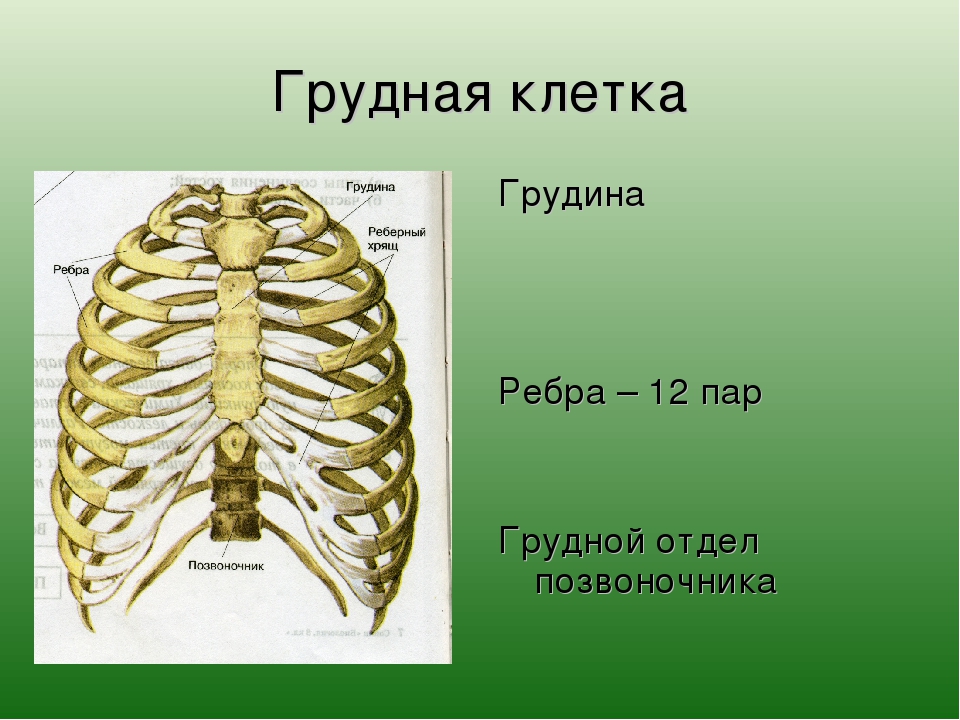
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Википедия — свободная энциклопедия
Избранная статья
Прохождение Венеры по диску Солнца — разновидность астрономического прохождения (транзита), — имеет место тогда, когда планета Венера находится точно между Солнцем и Землёй, закрывая собой крошечную часть солнечного диска. При этом планета выглядит с Земли как маленькое чёрное пятнышко, перемещающееся по Солнцу. Прохождения схожи с солнечными затмениями, когда наша звезда закрывается Луной, но хотя диаметр Венеры почти в 4 раза больше, чем у Луны, во время прохождения она выглядит примерно в 30 раз меньше Солнца, так как находится значительно дальше от Земли, чем Луна. Такой видимый размер Венеры делает её доступной для наблюдений даже невооружённым глазом (только с фильтрами от яркого солнечного света), в виде точки, на пределе разрешающей способности глаза. До наступления эпохи покорения космоса наблюдения этого явления позволили астрономам вычислить расстояние от Земли до Солнца методом параллакса, кроме того, при наблюдении прохождения 1761 года М. В. Ломоносов открыл атмосферу Венеры.
В. Ломоносов открыл атмосферу Венеры.
Продолжительность прохождения обычно составляет несколько часов (в 2004 году оно длилось 6 часов). В то же время, это одно из самых редких предсказуемых астрономических явлений. Каждые 243 года повторяются 4 прохождения: два в декабре (с разницей в 8 лет), затем промежуток в 121,5 года, ещё два в июне (опять с разницей 8 лет) и промежуток в 105,5 года. Последние декабрьские прохождения произошли 9 декабря 1874 года и 6 декабря 1882 года, а июньские — 8 июня 2004 года и 6 июня 2012 года. Последующие прохождения произойдут в 2117 и 2125 годах, опять в декабре. Во время прохождения наблюдается «явление Ломоносова», а также «эффект чёрной капли».
Хорошая статья
Резня в Благае (сербохорв. Масакр у Благају / Masakr u Blagaju) — массовое убийство от 400 до 530 сербов хорватскими усташами, произошедшее 9 мая 1941 года, во время Второй мировой войны. Эта резня стала вторым по счету массовым убийством после создания Независимого государства Хорватия и была частью геноцида сербов.
Жертвами были сербы из села Велюн и его окрестностей, обвинённые в причастности к убийству местного мельника-хорвата Йосо Мравунаца и его семьи. Усташи утверждали, что убийство было совершено на почве национальной ненависти и свидетельствовало о начале сербского восстания. Задержанных сербов (их число, по разным оценкам, составило от 400 до 530 человек) содержали в одной из школ Благая, где многие из них подверглись пыткам и избиениям. Усташи планировали провести «народный суд», но оставшаяся в живых дочь Мравунаца не смогла опознать убийц среди задержанных сербов, а прокуратура отказалась возбуждать дело против кого-либо без доказательства вины. Один из высокопоставленных усташей Векослав Лубурич, недовольный таким развитием событий, организовал новый «специальный суд». День спустя дочь Мравунаца указала на одного из задержанных сербов. После этого 36 человек были расстреляны. Затем усташи казнили остальных задержанных.
Изображение дня
Эхинопсисы, растущие на холме посреди солончака Уюни
Городская клиническая больница №31 — Пациентам в помощь. Гематологические заболевания. Введение. Часть I. Лимфомы (страница 33)
Страница 33 из 33
Словарь для пациентов
Исследования костного мозга
Когда врач начинает лечить больного с подозрением на лимфому или другую болезнь крови, то ему необходимо понять, в каком состоянии находится очень важный орган пациента, в котором происходит кроветворение – костный мозг. Для этого делаются специальные анализы, о которых мы постараемся рассказать подробнее.
В медицинской терминологии словом «мозг» или «мозговое вещество» обозначает внутреннюю часть органа или ткани, которая отличается от его внешней части. Например, головной мозг лежит внутри черепа, спинной мозг находится в канале из позвонков. Кость тоже не является однородным плотным веществом. На поверхности лежит более плотный, твердый слой, а внутри кость представляет собой губку с более мелкими или крупными ячейками. Строение зависит от того, какую работу она выполняет в организме. Внутри кости, а именно в этих ячейках и находится костный мозг, где он хорошо защищен природой от опасностей внешнего мира. Костный мозг выглядит как обычная кровь, но под микроскопом видно, что он состоит из материнских (стволовых) и созревающих клеток, а также клеток микроокружения. У здорового взрослого человека объем костного мозга равен примерно 3-4 литрам. В толстых костях мозга больше, в тонких — меньше.
Внутри костей для клеток природой созданы поистине «тепличные» условия, поэтому и вредные (патологические) клетки также стремятся занять «теплое местечко», вот почему исследование костного мозга часто является самым важным для постановки диагноза, а значит, и для правильного лечения.
При взятии костного мозга для анализа, как и при взятии любого другого материала из организма используются принципы максимальной пользы, безопасности и безболезненности. Делают это уже десятки лет, поэтому методики надежно отработаны. Чаще всего используют аспирационную биопсию и трепанобиопсию костного мозга.
Аспирационная биопсия костного мозга
Данная процедура нужна для того, чтобы получить на анализ капельку костного мозга. Эта капелька позволяет быстро и точно понять, что происходит с кроветворением, почему что-то пошло не так, есть ли в костном мозге «вредные» клетки и какие они. Сразу же скажем, что при этом и при других анализах, количество костного мозга очень быстро восстанавливается и организм не терпит никакого урона.
Аспирационную биопсию выполняют так. Врач вместе с пациентом решают, из грудины или со спины брать костный мозг. Если выбирают первый вариант, то протирают спиртом кожу над верхней третью грудины, обезболивают новокаином мягкие ткани и специальной иглой и шприцем берут 0,5 миллилитра костного мозга. Если выбирают второй вариант, то на границе ягодичной и поясничной области, отступив от позвоночника в сторону на 10 см, обрабатывают кожу спиртом и обезболивают мягкие ткани. Затем также специальной иглой берут полмиллилитра костного мозга на анализ. Вся процедура от момента протирания кожи спиртом до окончания в опытных руках занимает времени меньше минуты. Как до, так и после нее можно сразу есть, пить, мыться, словом, заниматься повседневными делами.
Получение капельки костного мозга позволяет провести:
- исследование клеточного состава;
- исследование генов и хромосом опухолевых и стволовых клеток;
- проточную цитометрию клеток;
- молекулярно-генетические исследования.
Трепанобиопсия костного мозга
На врачебном языке словом «биопсия» называют взятие жидкой части или кусочка любого органа для исследования, а «трепанобиопсией костного мозга» называется взятие тонкого столбика кости с мозгом внутри для комплексного анализа кроветворных клеток, их взаимодействия с окружающими клетками, изменений структуры кости. Трепанобиопсия костного мозга позволяет обнаружить опухолевые клетки, а также увидеть характерные черты различных заболеваний. Это исследование применяют для того, чтобы уточнить степень заболевания, а иногда только этот анализ позволяет правильно поставить диагноз.
В обычной врачебной работе трепанобиопсию костного мозга делают очень редко, и мало кто знает, что это такое. Именно поэтому кратко опишем, как она делается. Сразу скажем, что во время забора анализа любое прикосновение к любым нервам, позвонкам, спинному мозгу полностью отсутствует. Процедура достаточно простая и может проходить амбулаторно, но делает ее обязательно врач. Пациент может сидеть или лежать в зависимости от своего желания и навыков доктора.
Укажем точки на теле, откуда берут материал. На границе ягодичной и поясничной области, отступив 10 см от позвоночника в сторону, врач находит места, где очень близко к поверхности кожи подходят самые массивные кости человека – подвздошные кости таза. Врач протирает спиртом кожу, тонкой иглой обезболивает мягкие ткани и специальной иглой берет материал. Вся процедура от момента протирания кожи спиртом до получения маленького столбика костной ткани (длиной один-два см) в опытных руках занимает три-четыре минуты. Как до, так и после нее можно сразу есть, пить, мыться, одним словом, заниматься повседневными делами. На месте взятой кости быстро вырастает новая костная ткань. Полученный материал отправляют на гистологическое исследование. При необходимости выполняют углубленное иммуногистохимическое исследование.
Лабораторий, в которых могут квалифицированно проанализировать полученный материал, в городе мало. Кроме того, сама методика анализа очень трудоемкая, поэтому подготовка ответа занимает не менее двух недель.
Исследование клеточного состава (миелограмма)
Капелька костного мозга аккуратно распределяется по стеклышку, окрашивается специальными красками и отправляется в лабораторию. Как правило, микроскопический анализ и написание заключения занимает 1-2 дня. Этот метод относится к одному из самых технически простых, однако специалистов-цитологов, способных правильно оценить то, что видно под микроскопом, в городе очень мало.
Цитогенетическое исследование
Цитогенетическое исследование выявляет болезнь на уровне хромосом.
В школе на уроках биологии мы изучали, что вся информация о человеке зашифрована природой в его генах. Эти гены собраны в особые цепочки, которые спрятаны в ядре клетки. Цепочки генов называются «хромосомами». Цитогенетический анализ хромосом можно провести в момент деления клетки. Анализ возможен только у активно делящихся клеток – стволовых и опухолевых. При некоторых болезнях возникают типичные поломки хромосом, которые можно увидеть в микроскоп, и обнаружение их имеет ключевое значение для диагноза, лечения и предсказания результатов лечения. Для анализа берут около двух миллилитров костного мозга. Цитогенетическое исследование – это очень сложное, трудоемкое дело, которое требует дорогого оборудования, дорогих специальных химических и биологических веществ (реактивов), труда высококвалифицированных лаборантов и врача-цитогенетика. Выполнение такого исследования возможно только в некоторых специализированных больницах и научных центрах. Анализ и написание заключения занимает около 3-4 дней.
Молекулярно-генетические методы исследования (ПЦР и FISH)
Как уже говорилось, в организме человека, как и во всяком живом существе, вся информация зашифрована в генах. У всех людей есть похожие гены (например, те, которые указывают, что у нас одна голова и четыре конечности) и есть непохожие, уникальные (например, те, которые указывают на цвет глаз, оттенок кожи, голос). Для некоторых болезней найдены типичные изменения (мутации) генов, которые вызывают, «запускают» болезнь, и типичные сопровождающие болезнь изменения генов. Чтобы их найти и назначить нужное лечение требуется один-два миллилитра костного мозга больного человека. В некоторых случаях достаточно и крови.
Ученые создали специальные реактивы – белки-ферменты, которые сами находят в исследуемой жидкости нужный ген и делают множество его копий, которые легко обнаружить. Этот метод называется полимеразная цепная реакция (ПЦР). С помощью ПЦР можно обнаружить любой ген – и опухолевый и инфекционный, даже если в организме больного организма опухолевые клетки присутствует в ничтожно малых количествах. Метод очень точен, прост в использовании, но тоже требует чрезвычайно дорогостоящего оснащения (оборудования, реактивов) и труда специалистов. Ответ выдается через 1-2 дня после постановки анализа.
Некоторые гены очень тяжело выявить полимеразной цепной реакцией, тогда на помощь приходит FISH-метод. При FISH-методе используют уже сделанные на заводе светящиеся крупные молекулы настроенные на те гены, которые необходимо обнаружить. Эти молекулы смешивают с кровью пациента, а потом врач лабораторной диагностики по характеру свечения определяет результат. Метод очень точен, однако имеет свои сложности в применении и требует чрезвычайно дорогостоящего оснащения (оборудования, реактивов) и труда высококлассных специалистов. Ответ выдается через 1-2 дня после постановки анализа.
Проточная цитометрия
Чтобы лучше понять этот метод, сравним клетку с плодом киви. Поверхность клетки очень похожа на волосистую кожицу этого фрукта. Волоски клетки – это молекулы-рецепторы, которыми клетки «переговариваются» между собой. По набору этих молекул-волосков можно из многих клеток точно выделять похожие, подобно тому, как по форме одежды можно определить род занятий человека. Опухоль – это множество абсолютно одинаковых клеток, с одним и тем же набором волосков-рецепторов, похожих друг на друга, как солдаты вражеской армии своими мундирами. Используя специальные краски, можно выделить группу одинаковых клеток и с точностью сказать, какая это опухоль, а значит, правильно выбрать лечение и предвидеть его результат.
Как же делается проточная цитометрия? Представим, что можно аккуратно кисточкой покрасить каждый волосок плода киви в свой цвет. Задача фантастически сложная. Тем не менее, с этой задачей справляются врачи-цитометристы, аппараты которых могут в автоматическом режиме за несколько минут покрасить и оценить десятки поверхностных молекул на сотнях тысяч клеток, найти и обозначить больные клетки. При этом метод позволяет исследовать любые клетки в любой жидкости: кровь, костный мозг, плевральную жидкость и т.д. Проточная цитометрия незаменима в диагностике лейкозов и многих других болезней крови, когда необходимо быстро и точно поставить диагноз.
Проточная цитометрия –это очень сложное дело, которое требует дорогого оснащения, труда очень квалифицированного специалиста. Выполняют этот анализ только в некоторых больницах. Несомненный плюс данной методики в том, что можно исследовать любой жидкий материал, что она быстрая и высочайше точная. Анализ и написание заключения занимает 1-2 дня, но сложные случаи могут потребовать больше времени.
Гистологическое исследование
При гистологическом исследовании врач-патологоанатом изучает материал на клеточном уровне. Для этого взятый при биопсии кусочек органа или ткани специальным образом обрабатывают, делают тончайшие срезы и смотрят под микроскопом. При многих заболеваниях имеются типичные изменения в тех или иных органах, поэтому иногда достаточно только гистологического анализа, чтобы точно поставить диагноз. Если же врач обнаруживает изменения, похожие на опухолевые, то для более точного диагноза необходимо дополнительное проведение иммуногистохимического исследования.
С помощью гистологического исследования костного мозга можно ответить на многие вопросы. Например, при необъяснимом уменьшении количества каких-то клеток крови (тромбоцитов, лейкоцитов, эритроцитов) это единственный метод, который позволяет с вероятностью 100% исключить поражение костного мозга лимфомой или другим опухолевым процессом. Этот метод позволяет выяснить, правильно ли происходит кроветворение или есть в нем какие-либо нарушения. Гистологическое исследование незаменимо для выявления поражения костного мозга, например, метастазами, болезнями крови, инфекцией. В связи с длительной лабораторной обработкой материала для анализа время до выдачи результата составляет не менее двух недель.
Иммуногистохимическое исследование
Суть данного метода в целом близка методу проточной цитометрии. С помощью специальных красок и приборов окрашиваются молекулы на поверхности клеток, и врач-патологоанатом изучает результат. Различия состоят в том, что в данной ситуации исследуют не жидкую часть, а твердые кусочки тканей и органов, взятые при биопсии. Этот метод тоже высокотехнологичен, дорогостоящ и требует работы специалиста высокого класса. Немногие лечебные центры способны качественно выполнять данное исследование.
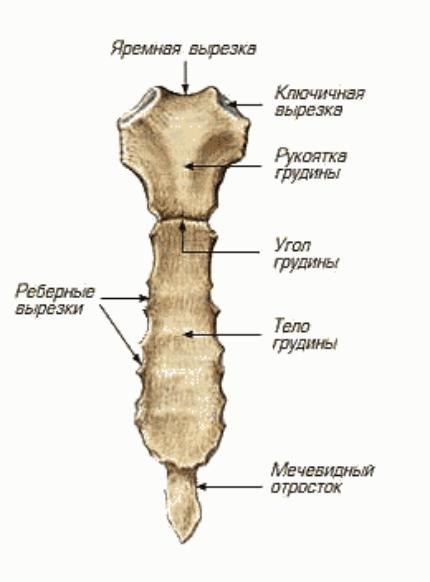
Грудина
Грудина состоит из трех частей: рукоятки , тела и Мечевидный отросток .
манубриум — соединяется с ключицами и ощущается наощупь в верхней части груди. Он также связан с первым ребром
тело грудины — основная грудина, которая защищает органов туловища и соединяется непосредственно с ребрами 2-7, и косвенно к ребрам 8-10.
мечевидный отросток — тонкий пластинчатый участок внизу
Вид сбоку на изображении выше позволяет увидеть выемки, где
хрящи соединяют ребра с телом грудины. Вы можете
почувствуйте эти неровности в местах соединения костей и хрящей, проведя пальцем по
вверх и вниз по краю грудины.
хрящевое соединение обеспечивает определенную гибкость рибкейса.в старая «реберная» теория пения и речи, ребра были держится «вверх», и все дыхание осуществляется брюшным прессом. Это привести к очень жестко удерживаемым грудным клеткам и стерниям, которые жестко удерживались на месте. В более поздних разработках голосового обучения учащимся предлагается: сохранять грудину «мягкой», позволяя грудным суставам быть максимально гибкими, и максимально расслабленно.
На изображении справа показана грудина одиннадцатилетнего ребенка — кость. грудины еще предстоит полностью «окостенеть».Вы можете увидеть, как кость развивается из центров окостенения и распространяется наружу. Эти центры развиваются еще до рождения ребенка, но не окостеняют полностью. до середины подросткового возраста. Грудинные хрящи начинают окостеневать, когда взрослый достигает пожилой возраст, поскольку кровоток очень минимален.
Продолжите исследование скелета :
Назад к фреймворкам
Еще о грудине …
Электронный музей:
sternum
Больше о грудине человека из электронного музея Миннесотского государственного университета
по анатомии скелета.
Грудная клетка — ребра и грудина
Информация
Есть еще один компонент осевого скелета, который мы не рассмотрели в прошлой лаборатории: грудная клетка, также называемая грудной клеткой. Грудная клетка окружает и защищает сердце и легкие в грудной полости. Он состоит из ребер, грудины и грудных позвонков, к которым ребра сочленяются.
В последней лаборатории мы исследовали грудные позвонки, поэтому здесь мы исследуем только ребра и грудину.
Всего двенадцать пар ребер. Число одинаково как у мужчин, так и у женщин. Каждая пара соединяется с отдельным грудным позвонком на задней стороне тела. Самое верхнее ребро обозначено как ребро 1 и сочленяется с грудным позвонком T1. Ребро под ним — это ребро 2, и оно соединяется с грудным позвонком T2 и так далее. Десять из двенадцати ребер соединяются с полосками гиалинового хряща на передней стороне тела. Полоски хряща называются реберным хрящом («реберный» — это анатомическое прилагательное, обозначающее ребро) и соединяются на другом конце с грудиной.
На отдельном ребре один конец имеет различные выступы, грани и выступы. Это конец, который соединяется с позвонком. Другой конец тупой и гладкий. Это конец, который соединяется с реберным хрящом (если это не плавающее ребро. См. Ниже).
Ребра 1-7 называются настоящими ребрами . Каждое настоящее ребро соединяется со своей собственной полосой реберного хряща, которая, в свою очередь, соединяется с грудиной. Ребра 8-12 называются ложными ребрами . Ребра 8, 9 и 10 соединяются с реберным хрящом, но реберный хрящ каждого из этих ребер соединяется с реберным хрящом ребра над ним, а не непосредственно с грудиной.Ребра 11 и 12 вообще не имеют соединенного с ними реберного хряща, и, помимо того, что они сгруппированы в ложных ребрах, эти два также называются плавающими ребрами , чтобы отразить этот факт.
Грудина состоит из трех частей. Манубриум , расположенный на верхнем конце грудины и шире, чем остальная часть кости, обеспечивает точки сочленения для ключиц и реберного хряща, отходящего от ребра 1. Центральное тонкое тело обеспечивает точки сочленения для ребер. хрящ от 2 до 7 ребер.Мечевидный отросток , который свисает на нижнем конце отростка («мечевидный отросток» в переводе с греческого означает «меч»), начинается как хрящ и обычно не оссифицируется в кость, пока человеку не исполнится около 40 лет.
Рисунок 7-1. Ребра и грудина.
Рисунок 7-2. Истинные, ложные и плавающие ребра.
Рисунок 7-3. Части ребра.
Лаборатория 7 УПРАЖНЕНИЯ 7.1
- Инструктор покажет вам одно ребро человеческого тела. На этом отдельном ребре определите, какой конец является головкой, а какой — передним концом.
- На одном из неповрежденных скелетов в лаборатории определите все следующие компоненты грудной клетки:
ребра истинные ребра ложные ребра плавающие
реберный хрящ грудины мечевидный отросток
тело грудины рукоятки
Грудь | Безграничная анатомия и физиология
Грудная клетка: грудина
Грудина или грудина представляет собой длинную плоскую костную пластину, соединенную с реберными костями с помощью хряща, образующего переднюю часть грудной клетки.
Цели обучения
Опишите строение и функцию грудины
Основные выводы
Ключевые моменты
- Грудина, или грудина, представляет собой длинную плоскую костную пластину, которая образует самый передний отдел грудной клетки.
- Основная функция грудины — защита сердца, легких и кровеносных сосудов от физического повреждения.
- Грудина состоит из рукоятки, гладиолуса и мечевидного отростка.
Ключевые термины
- мечевидный отросток : самая нижняя область грудной клетки.
- Gladiolus : Тело грудной клетки.
- manubrium : самая верхняя часть грудной клетки.
Грудина, или грудина, представляет собой длинную плоскую костную пластину, которая образует самый передний отдел грудной клетки. Грудина имеет сосудистую природу и покрыта тонким слоем компактной кости, обеспечивающей определенную гибкость.
Функция грудины
Грудина : На этом изображении показаны части грудины.
Вместе с передними ребрами грудина помогает защитить сердце и легкие от повреждений, а также способствует расширению и сокращению грудной полости во время дыхания. Во время развития грудина состоит из четырех отдельных частей, называемых стернебрами, которые сливаются, образуя грудину во взрослом возрасте.
Строение грудины
Грудина делится на три области:
- Манубриум.
- Гладиолус.
- Мечевидный отросток.
Рукоять — это самый верхний отдел грудины, который сочленяется с ключицами или ключицами и первой парой ребер. Рукоять — самая толстая часть грудины, поскольку она несет наибольшую физическую нагрузку.
Расположенный ниже манубрия, гладиолус является самой длинной частью грудины и сочленяется с ребрами прямо или косвенно через реберный хрящ
Тонкий заостренный мечевидный отросток образует самый нижний отдел грудины, к которому прикрепляются реберный хрящ и хрящ чревного, или солнечного, сплетения.
Грудная клетка: ребра
Ребра — это длинные изогнутые кости, которые защищают легкие, сердце и другие органы грудной полости.
Цели обучения
Описать ребра грудной клетки
Основные выводы
Ключевые моменты
- Ребра — это длинные изогнутые кости, которые образуют грудную клетку, окружающую грудную клетку.
- Сочленяясь от позвоночника, большинство из них прямо или косвенно прикрепляется к грудины.
- У людей 24 ребра разделены на пары.Пары 1–5 прикрепляются непосредственно к грудине через реберный хрящ, 6–10 прикрепляются косвенно через реберный хрящ, а 11–12 называются плавающими ребрами и не прикрепляются.
Ключевые термины
- ребро : длинная изогнутая кость, которая образует грудную клетку, окружающую грудную клетку.
- реберный : относящийся к ребру.
Ребра — это длинные изогнутые кости, которые образуют грудную клетку, окружающую грудную клетку. Грудная клетка может расширяться и сжиматься, чтобы облегчить дыхание вместе с диафрагмой; он также защищает легкие, сердце и другие органы грудной полости.
Структура ребра
Ребра : вид сбоку грудной клетки, показывающий ее соединения с позвонками. К первому грудному позвонку прикреплено ребро, которое изгибается поперек грудины.
Ребро состоит из головки, шейки и стержня. Головка ребра является самой задней частью ребра и сочленяется с позвоночником. Уплощенная область шеи обеспечивает точку прикрепления многочисленных мышц, расположенных внутри спины. Наконец, стержень составляет большую часть длины ребра, поскольку он огибает грудную полость, образуя грудную клетку.
Организация ребер
У людей 24 ребра разделены на пары, которые именуются численно, проходя снизу от шеи. Первые пять ребер называются настоящими ребрами, потому что они прикрепляются непосредственно к грудине через реберный хрящ.
Следующие пять ребер называются ложными, потому что они прикрепляются к грудине косвенно через реберный хрящ.
Наконец, последние два ребра называются плавающими, потому что они вообще не прикрепляются к грудине.
Ребро 1 — самое короткое и самое изогнутое из ребер. Спускаясь от ребра 1, ребра увеличиваются в размере до ребра 7, а затем снова уменьшаются в длине.
Костей грудной клетки
Положите руки на грудь и сделайте глубокий вдох. Почувствуете, как расширяется ваша грудь? Это ваша грудная клетка — или грудная клетка, как ее чаще называют — прижимается к вашим рукам. Без грудной клетки некоторые из наиболее важных органов вашего тела были бы незащищены, и ваше туловище было бы совершенно бесформенным.Представьте, что вы ходите с легкими где-то рядом с животом, а ваш плечевой пояс сжимается. Не очень хорошая мысль.
Грудная клетка, гибкий каркас из костей и хрящей, имеет коническую форму. Он более узкий вверху и расширяется, чтобы соответствовать и защищать некоторые важные органы дыхания и кровообращения, то есть легкие и сердце. Грудная клетка придает структуру верхней части туловища. У женщин клетки меньше, чем у мужчин; емкость меньше, а грудина короче и выше.
Изображение из Атласа анатомии человека.
Обратите внимание на вид спереди грудной клетки выше: передняя часть грудной клетки включает семь пар позвоночно-грудных ребер (настоящих ребер), которые сочленяются с грудиной, это удлиненная уплощенная кость. Также есть три пары вертеброхондральных ребер (ложных ребер) — каждое ложное ребро прикрепляется к хрящу ребра прямо над ним.
Изображение из Атласа анатомии человека.
Взгляните сзади на грудную клетку, и вы найдете еще две пары ребер; это позвоночные ребра (плавающие ребра).Кзади все 24 ребра сочленяются с позвонками грудного отдела позвоночника.
Как и все остальное в теле, ребра, составляющие грудную клетку, не являются пустыми изгибами кости. Ребра сложны сами по себе. Давайте взглянем!
| Знаете ли вы? Грудная клетка является частью осевого скелета, который также включает скелет гортани, позвоночник и череп. |
Анатомия позвоночно-грудного ребра
Настоящие ребра, ложные ребра и плавающие ребра имеют головку, шею и стержень.Все ребра грудной клетки сочленяются с позвонками и каждое имеет реберную бороздку для прохождения межреберных сосудов и нерва. Глядя на 24 ребра вместе, можно подумать, что ребра различаются только размером. Но они тоже различаются по форме. Для удобства рассмотрим особенности костных ориентиров на седьмом позвоночно-грудном ребре (7-е истинное ребро). Это помогает сформировать первую секцию клетки.
Ребро 07 (R). Изображение из Атласа анатомии человека.
Ориентир | Характеристики |
Вал (оранжевый) | Самая длинная часть кости; обеспечивает прикрепление к межреберям, наружной косой мышце, поясничной подвздошной кости и грудной клетке, костарным мышцам levatores и передней зубчатой мышце |
Бугорок (оливковый) | Превосходство, которое соединяется с поперечным отростком T07 |
Шейка (темно-серая) | Место прикрепления передней реберно-поперечной связки |
Голова (розово-оранжевая) | Сочленяется с телами T06 и T07 и действует как место прикрепления межсуставной связки |
Реберный хрящ (неоново-зеленый) | Хрящ, позволяющий ребрам двигаться; место прикрепления диафрагмы, большой грудной мышцы, прямой мышцы живота и поперечной мышцы грудной клетки |
Реберная борозда (пурпурная) | Борозда на внутренней части кости, через которую проходят межреберные нервы и сосуды |
Аномалии грудной клетки
Шейное ребро
Хотя большинство из нас рождаются с 12 наборами ребер, нередко бывает нормальная дисперсия или два.Есть шанс, дорогой читатель, что у вас может быть больше, чем обычно, ребер. Сумасшедший, правда? В большинстве случаев избыточные ребра могут быть безвредным вариантом, но в некоторых случаях это может вызвать проблемы.
Шейное ребро — нормальный вариант. Шейное ребро — это врожденное заболевание, при котором одно дополнительное ребро возникает перед первым нормальным набором ребер (01). Оно маленькое, и его часто называют «шейным ребром» из-за его расположения. Шейное ребро присутствует только у 0,5% населения и чаще встречается у женщин, чем у мужчин.В более редких случаях у человека может быть дополнительный набор шейных ребер.
Шейное ребро обычно протекает бессимптомно, но в некоторых случаях оно может вызвать синдром грудного выхода из-за сдавливания плечевого сплетения или подключичных сосудов. Симптомы включают боль почти всегда, а также изменение цвета рук, слабость кисти или руки и скованность.
Короткое ребро
Короткое ребро не является клинически значимым вариантом и, таким образом, названо в честь случая, когда среднегрудная реберная дуга короче, чем должна быть, не по вине травмы или хирургического вмешательства.Короткое ребро встречается примерно у 16% населения, и из этих случаев только 8% встречается с правой стороны.
Ящик с воронкой
В отличие от этого, pectus excatum или воронкообразная грудь — это углубление грудины, из-за которого кожа становится вогнутой. В некоторых случаях воронкообразная грудь является косметической проблемой, но в других она может привести к нарушению дыхания, смещению сердца, снижению плотности сердца и боли в груди.
Теперь я хочу, чтобы вы снова положили руки на грудь и сделали глубокий вдох.Почувствуйте, как 12 наборов костей растягиваются напротив ваших пальцев. Если вы когда-нибудь застрянете на том, что делает ваша грудная клетка, думайте об этом как о полицейской силе вашего тела: она формирует и защищает.
Не забудьте подписаться на блог Visible Body , чтобы узнать больше об анатомии!
Вы профессор (или знаете кого-то)? У нас есть отличные наглядные пособия и ресурсы для вашего курса анатомии и физиологии! Подробнее здесь.
Похожие сообщения:
— Трехмерная скелетная система: Атлас, ось и атланто-осевая связь
— 3D-скелетная система: функция клиновидной кости
— 3D скелетная система: тазовый пояс
Дополнительные источники:
Курихара, Ю.и др. (1999). Ребра: анатомические и рентгенологические аспекты . Рукопись представлена для публикации, отделение радиологии, медицинский факультет университета Святой Марианны, город Кавасаки, Кангава, Япония.
Фрейшмидт, Дж., Броссман, Дж., Винс, Дж., И Штернберг, А. (2002). Границы нормальных и ранних патологических изменений Келера / Циммера при рентгенографии скелета . (5-е изд.). Германия: Тиме.
7.4A: Грудная клетка: грудина — Medicine LibreTexts
- Последнее обновление
- Сохранить как PDF
- Функция грудины
- Структура грудины
- Ключевые моменты
- Ключевые термины
Цели обучения
- Опишите строение и функцию грудины
Грудина, или грудина, представляет собой длинную плоскую костную пластину, которая образует самый передний отдел грудной клетки.Грудина имеет сосудистую природу и покрыта тонким слоем компактной кости, обеспечивающей определенную гибкость.
Функция грудины
Грудина : На этом изображении показаны части грудины.
Вместе с передними ребрами грудина помогает защитить сердце и легкие от повреждений, а также способствует расширению и сокращению грудной полости во время дыхания. Во время развития грудина состоит из четырех отдельных частей, называемых стернебрами, которые сливаются, образуя грудину во взрослом возрасте.
Строение грудины
Грудина делится на три области:
- Манубриум.
- Гладиолус.
- Мечевидный отросток.
Рукоять — это самый верхний отдел грудины, который сочленяется с ключицами или ключицами и первой парой ребер. Рукоять — самая толстая часть грудины, поскольку она несет наибольшую физическую нагрузку.
Расположенный ниже манубрия, гладиолус является самой длинной частью грудины и сочленяется с ребрами прямо или косвенно через реберный хрящ
Тонкий заостренный мечевидный отросток образует самый нижний отдел грудины, к которому прикрепляются реберный хрящ и хрящ чревного, или солнечного, сплетения.
Ключевые моменты
- Грудина, или грудина, представляет собой длинную плоскую костную пластину, которая образует самый передний отдел грудной клетки.
- Основная функция грудины — защита сердца, легких и кровеносных сосудов от физического повреждения.
- Грудина состоит из рукоятки, гладиолуса и мечевидного отростка.
Ключевые термины
- мечевидный отросток : самая нижняя область грудной клетки.
- Gladiolus : Тело грудной клетки.
- manubrium : самая верхняя часть грудной клетки.
Манубриум, тело (гладиолус) и мечевидный отросток
Анатомия грудины: манубриум, тело (гладиолус) и мечевидный отросток
На этом уроке анатомии я собираюсь рассмотреть грудную кость, также называемую грудиной. Мне нравится называть это «косточкой галстука», потому что она имеет форму галстука и расположена в центре груди.Фактически, слово sternum происходит от греческого слова, буквально означающего «грудь».
Анатомия грудины
Грудина классифицируется как плоская кость и составляет часть осевого скелета. Он сочленяется с медиальным концом костей ключицы, а также с реберными хрящами настоящих ребер (ребра 1-7).
Длинная плоская форма грудины обеспечивает защиту важных органов, расположенных в грудной клетке, а также обеспечивает прикрепление различных мышц, таких как большая грудная мышца и диафрагма.
Отделы грудины
Грудина состоит из трех основных частей, которые вы должны знать при анатомическом экзамене: рукоятка, туловище (гладиолус) и мечевидный отросток. Буквы MBX, как и бренд мотоциклов Honda, могут помочь вам запомнить порядок частей грудины (сверху вниз).
Эти части названы в честь древних слов, относящихся к частям меча:
- Слово «манубриум» означает «ручка».
- Гладиолус (тело) происходит от слова, означающего «меч».
- Мечевидный от древнего слова, означающего «прямой меч».
Анатомия руки
Манубриум — это участок четырехугольной формы, расположенный в верхней (верхней) области грудины, напоминающий узловую часть галстука.На манубриуме есть несколько важных ориентиров. Во-первых, если вы посмотрите на верхнюю границу, вы заметите выемку в центре, которая называется яремной выемкой или надгрудинной выемкой. Эта выемка видна на шее, ее можно пальпировать и использовать в качестве ориентира.
На каждой стороне яремной выемки имеются ключичные выемки, которые соединяются с грудинным концом ключичных костей, образуя грудинно-ключичный сустав. Первое и второе ребра сочленяются с рукояткой, но второе ребро сочленяется только с частичной фасеткой рукоятки под грудным углом.
Анатомия гладиолуса (тело грудины)
Манубриум прикрепляется к телу грудины или гладиолуса поперечным гребнем, образуя грудной угол (также известный как угол Людовика). Это точка, где 2 ребра и прикрепляются к грудины, с сочленением на частичной фасетке, или полусфере, на рукоятке и другой частичной фасетке на теле грудины.
Угол грудины является важным ориентиром для медсестер и других медицинских работников, потому что он поможет вам найти и идентифицировать межреберное пространство каждого ребра, что полезно при локализации апикального пульса или для прослушивания тонов сердца или легких во время обследования.(Апикальный пульс расположен на срединно-ключичной линии 5-го межреберного промежутка, как продемонстрировала медсестра Сара в нашем видеоролике об оценке апикального пульса.)
На каждой стороне грудины вы заметите несколько других фасеток или выемок, которые позволяют прикрепить реберные хрящи 2-7 ребер. Однако фасетка седьмого ребра обычно разделяется как телом, так и мечевидным отростком, причем каждая часть содержит только частичную фасетку.
Анатомия мечевидного отростка
Нижняя часть грудины называется мечевидным отростком.Когда вы видите слово «процесс» на кости, это означает выступ, исходящий от кости. Вот что это за часть: небольшой выступ, отходящий от нижней части грудины.
Мечевидный отросток состоит из хряща примерно до среднего возраста, после чего он становится костью. Он расположен вокруг 9 -го грудного позвонка и позволяет прикрепить седьмое ребро через реберный хрящ, а также важные мышцы, такие как диафрагма.
Мечевидный отросток также служит важным ориентиром при выполнении СЛР. Перед тем, как делать компрессии грудной клетки, вам необходимо найти мечевидный отросток на конце грудины, чтобы избежать давления на него во время компрессий грудной клетки. Положите ладонь на грудину, а не на мечевидный отросток, так как она может отламываться и прокалывать органы.
Бесплатные викторины и другие видео по анатомии
Пройдите бесплатный тест по анатомии грудины, чтобы проверить свои знания, или просмотрите наше видео по анатомии грудины.Кроме того, вы можете посмотреть наши лекции по анатомии и физиологии на YouTube или ознакомиться с нашими заметками по анатомии и физиологии.
Классификация костей — анатомия и физиология
Цели обучения
К концу этого раздела вы сможете:
- Классифицировать кости по форме
- Опишите функцию каждой категории костей
206 костей, составляющих скелет взрослого человека, разделены на пять категорий в зависимости от их формы ((Рисунок)).Их формы и их функции связаны таким образом, что каждая категориальная форма кости выполняет определенную функцию.
Классификация костей
Кости классифицируются по форме.
Длинные кости
Длинная кость — это кость цилиндрической формы, длина которой превышает ширину. Однако имейте в виду, что этот термин описывает форму кости, а не ее размер. Длинные кости находятся в руках (плечевая, локтевая, лучевая) и ногах (бедренная, большеберцовая, малоберцовая), а также в пальцах (пястные кости, фаланги) и пальцах ног (плюсневые кости, фаланги).Длинные кости функционируют как рычаги; они двигаются, когда мышцы сокращаются.
Короткие кости
Короткая кость — это такая кость, которая имеет форму куба и примерно одинакова по длине, ширине и толщине. Единственные короткие кости в скелете человека находятся в запястьях запястий и предплюсневых костях лодыжек. Короткие кости обеспечивают стабильность и поддержку, а также обеспечивают некоторое ограниченное движение.
Плоские кости
Термин «плоская кость» употребляется неправильно, потому что, хотя плоская кость обычно тонкая, она также часто изогнута.Примеры включают черепные кости (черепа), лопатки (лопатки), грудину (грудину) и ребра. Плоские кости служат точками крепления мышц и часто защищают внутренние органы.
Кости неправильной формы
Кость неправильной формы — это такая кость, которая не имеет легко описываемой формы и поэтому не соответствует какой-либо другой классификации. Эти кости, как правило, имеют более сложную форму, например, позвонки, которые поддерживают спинной мозг и защищают его от сил сжатия.Многие лицевые кости, особенно те, которые содержат носовые пазухи, классифицируются как кости неправильной формы.
Сесамовидные кости
Сесамовидная кость — это небольшая круглая кость, которая, как следует из названия, имеет форму кунжутного семени. Эти кости образуются в сухожилиях (тканевых оболочках, соединяющих кости с мышцами), где в суставе создается большое давление. Сесамовидные кости защищают сухожилия, помогая им преодолевать сжимающие силы. Сесамовидные кости различаются по количеству и расположению от человека к человеку, но обычно находятся в сухожилиях, связанных со стопами, руками и коленями.Надколенники (единственное число = надколенник) — единственные сесамовидные кости, которые встречаются у всех людей. (Рисунок) рассматривает классификации костей с соответствующими функциями, функциями и примерами.
| Классификация костей | |||
|---|---|---|---|
| Классификация костей | Характеристики | Функция (ы) | Примеры |
| Длинный | Цилиндровидная форма, длина больше, чем ширина | Кредитное плечо | Бедренная кость, большеберцовая кость, малоберцовая кость, плюсневые кости, плечевая кость, локтевая кость, лучевая кость, пястные кости, фаланги |
| Короткий | Кубообразная форма, приблизительно равные по длине, ширине и толщине | Обеспечивает стабильность, поддержку, позволяя при этом немного двигаться | Запястья, плюсны |
| Плоский | Тонкий и изогнутый | Точки крепления мышц; протекторы внутренних органов | Грудина, ребра, лопатки, кости черепа |
| Нерегулярное | Сложная форма | Защитить внутренние органы | Позвонки, лицевые кости |
| Сесамоид | Маленький и круглый; встроен в сухожилия | Защита сухожилий от сил сжатия | Надколенники |
Обзор главы
Кости можно классифицировать по форме.Длинные кости, такие как бедренная кость, длиннее, чем ширина. Короткие кости, такие как запястья, примерно равны по длине, ширине и толщине. Плоские кости тонкие, но часто изогнутые, например ребра. Неправильные кости, такие как кости лица, не имеют характерной формы. Сесамовидные кости, такие как надколенники, маленькие и круглые, расположены в сухожилиях.
Обзорные вопросы
Большинство костей рук и кистей — длинные кости; однако кости запястья относятся к категории ________.
- плоские кости
- короткие кости
- сесамовидные кости
- кости неправильной формы
Сесамовидные кости обнаружены в ________.
- стыков
- мышцы
- связки
- сухожилий
Кости, окружающие спинной мозг, классифицируются как ________ кости.
- нестандартный
- сесамовидный
- квартира
- короткий
Какая категория костей является одной из самых многочисленных в скелете?
- длинная кость
- сесамовидная кость
- короткая кость
- плоская кость
Длинные кости позволяют телу двигаться, действуя как ________.
- противовес
- сила сопротивления
- рычаг
- точка опоры
Вопросы о критическом мышлении
Каковы структурные и функциональные различия между клювами и плюснами?
Конструктивно предплюсна представляет собой короткую кость, то есть ее длина, ширина и толщина примерно равны, а плюсна — длинная кость, длина которой больше ее ширины. Функционально предплюсна обеспечивает ограниченное движение, а плюсна действует как рычаг.
Каковы структурные и функциональные различия бедренной кости и надколенника?
Структурно бедренная кость представляет собой длинную кость, то есть ее длина больше ширины, а надколенник, сесамовидная кость, маленький и круглый. Функционально бедренная кость действует как рычаг, а надколенник защищает сухожилие надколенника от сжимающих сил.
Глоссарий
- плоская кость
- кость тонкая и изогнутая; служит точкой крепления мышц и защищает внутренние органы
- неправильная кость
- кость сложной формы; защищает внутренние органы от сжимающих сил
- длинная кость
- кость цилиндрической формы, длина которой превышает ширину; действует как рычаг
- сесамовидная кость
- маленькая круглая кость, встроенная в сухожилие; защищает сухожилие от сил сжатия
- короткая кость
- кость кубической формы примерно одинаковой длины, ширины и толщины; обеспечивает ограниченное движение

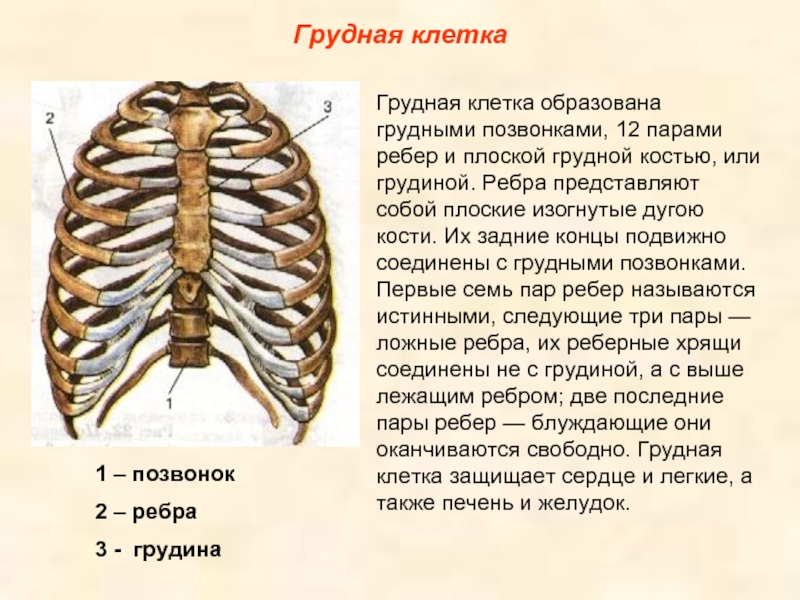

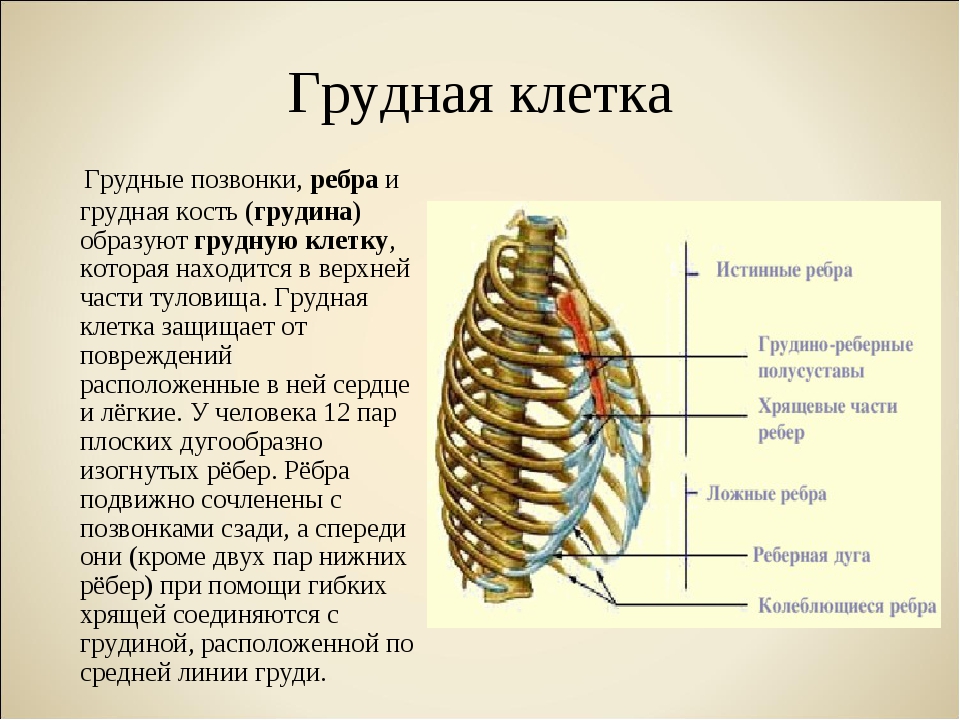

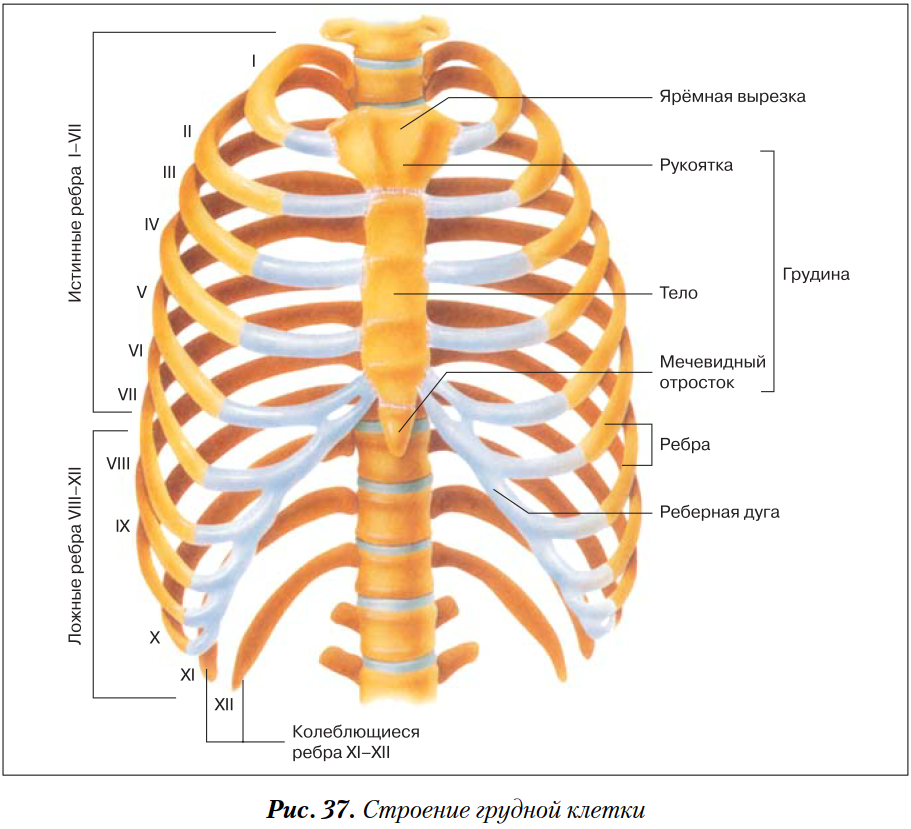
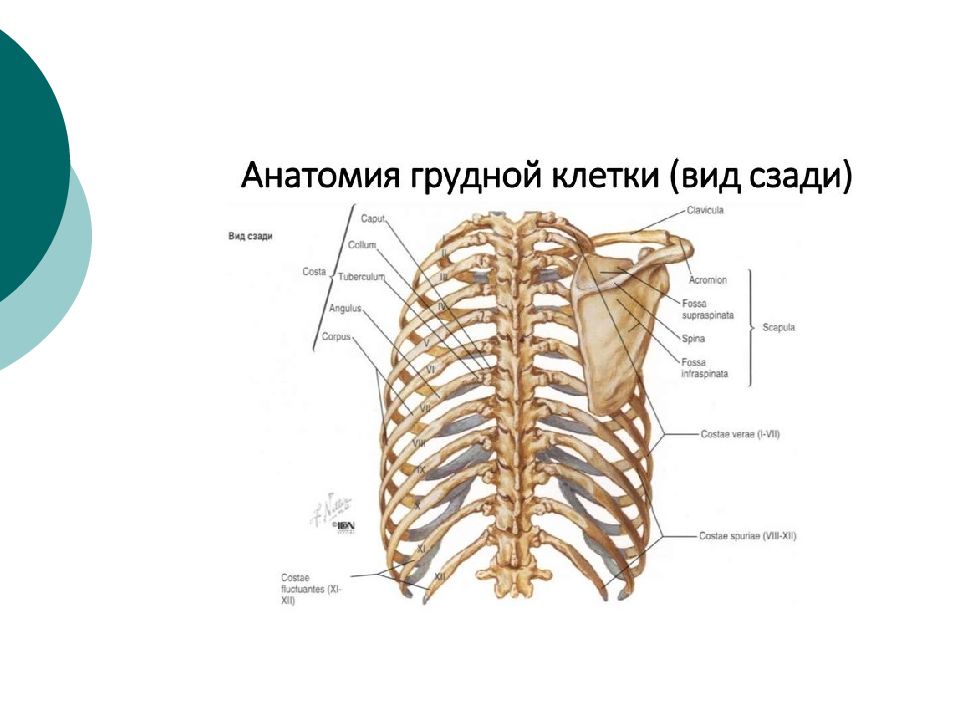 8. Развитие и аномалии развития позвонков.
8. Развитие и аномалии развития позвонков. К этой группе лекарств принадлежит, например, парацетамол и нестероидные противовоспалительные средства (НПС), например, ибупрофен.
К этой группе лекарств принадлежит, например, парацетамол и нестероидные противовоспалительные средства (НПС), например, ибупрофен. д.
д.