Стрептодермия у детей — причины, симптомы, диагностика и лечение стрептодермии у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Общие сведения
Симптомы у детей
Причины
Диагностика
Лечение
Профилактика
Стрептодермия — дерматологическое заболевание, характеризующееся появлением гнойной сыпи и волдырей на коже. Лечением болезни занимаются педиатр и дерматолог. Поскольку патология инфекционная, чаще встречается у детей, посещающих детские сады и школы.
Общие сведения
Стрептодермия — болезнь, вызываемая стрептококками. Поражение кожного покрова характеризуется появлением сыпи. На поверхности кожи образуются волдыри, гнойники, которые зудят и доставляют дискомфорт.Стрептодермия у детей бывает острой и хронической. Первая отличается агрессивным течением с выраженными симптомами. Хроническая характеризуется периодическими обострениями и периодами стихания воспалительного процесса.
По глубине поражения выделяют стрептодермию поверхностную, глубокую и интертригинозную (сыпь развивается в кожных складках). Каждая из форм имеет свои признаки.
Симптомы стрептодермии
Стрептодермия у детей протекает с тяжелыми симптомами:- повышение температуры до 39°С;
- интоксикация;
- увеличенные лимфатические узлы.
Состояние кожного покрова отличается в зависимости от формы заболевания:
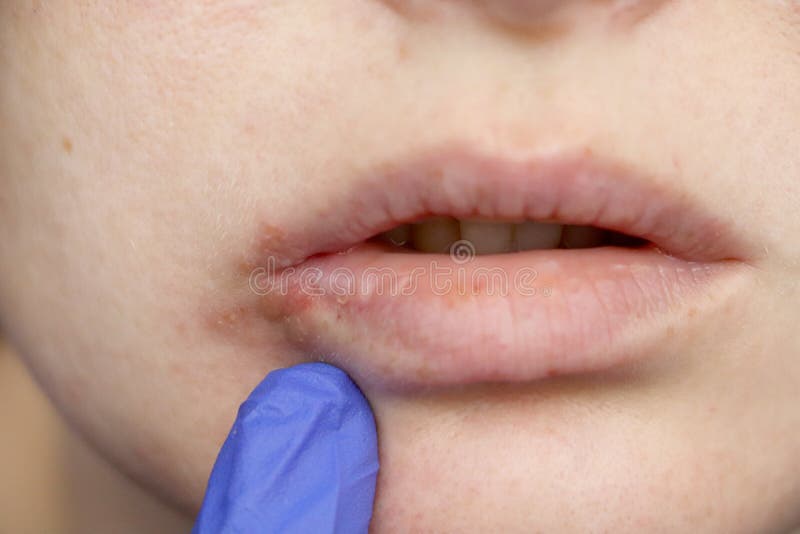
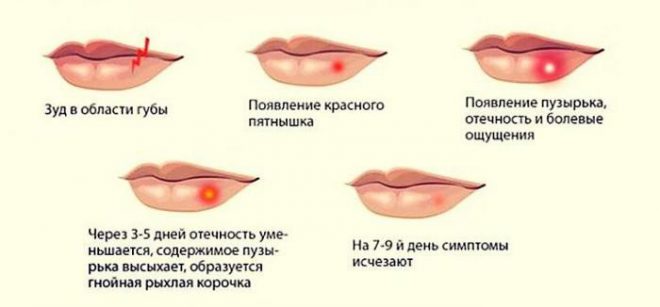
- Поверхностная. Сначала на коже появляются красные пятна. Через 2-3 дня они трансформируются в пузыри с мутной жидкостью внутри. Волдыри увеличиваются до 2 см в диаметре, затем лопаются. На их месте формируются желтые корочки. Впоследствии кожа в этом месте заживает, а заболевание распространяется дальше.
- Сухая. Эта форма чаще встречается у мальчиков. На коже образуются белые и розовые пятна диаметром до 5 см. Они располагаются на лице, шее, ушах, руках и ногах, постепенно покрываются струпом. После заживления могут остаться шрамы.
 Эти участки остаются осветленными, не загорают под солнцем.
Эти участки остаются осветленными, не загорают под солнцем. - Панариций. Если стрептококком поражаются околоногтевые валики, возникает панариций. Чаще встречается у малышей, привыкших грызть ногти. Со временем гнойники вскрываются.
- Стрептококковые опрелости. Эта форма болезни характерна для грудничков. Пузырьки формируются в складках кожи. Постепенно сливаются. Если их вскрыть, обнажаются розовые мокнущие поверхности.
Зная, как начинается стрептодермия у детей, родители смогут вовремя обратиться к дерматологу и начать лечение. Если затянуть с походом к доктору, заболевание становится хроническим, и добиться полного излечения становится очень сложно.
Причины стрептодермии
Возбудителем болезни является стрептококк группы А. Бактерия поражает поверхность кожного покрова. Но не всякая встреча с микроорганизмом приводит к развитию заболевания. Инфекция проявляется в том случае, если имеются отягощающие факторы:- порезы, ссадины, трещины и другие повреждения на коже, в которые легко проникают патогены;
- несоблюдение правил гигиены;
- слабый иммунитет;
- эндокринные патологии;
- сопутствующие дерматологические болезни;
- стрессы;
- авитаминоз;
- слишком частое мытье кожи, в результате чего смывается защитная пленка;
- интенсивное воздействие низких или высоких температур;
- интоксикация;
- нарушение кровотока.
Если присутствует хотя бы одна из перечисленных причин стрептодермии у детей, вероятность развития патологии повышается в разы.
Диагностика стрептодермии
Внешние симптомы стрептодермии у детей очень похожи на признаки других дерматологических болезней (крапивницы, экземы, атопического дерматита и т.
Однако лабораторные исследования требуются редко. Опытный дерматолог определит стрептодермию по результатам визуального осмотра.
Лечение стрептодермии
Даже если первичный осмотр проводил педиатр, назначать лечение стрептодермии у детей должен дерматолог. Специалист этого профиля осведомлен о препаратах узкого спектра действия, которые помогут быстрее справиться с заболеванием.Для больного ребенка важно подобрать правильную одежду. Следует исключить из гардероба вещи из синтетики и шерсти. Эти ткани вызывают неприятные ощущения и способствуют распространению болезни.
Образующиеся на коже пузырьки медики рекомендуют вскрывать стерильной иглой, затем обрабатывать открывающиеся эрозии зеленкой 2 раза в сутки. Незараженные бактериями участки кожи протирают борным раствором. Мокнущие эрозии смазывают нитратом серебра или резорцином.
Если на коже образуются корки, их обрабатывают антибактериальными гелями или мазями.
В тяжелых случаях назначают ряд других препаратов для приема внутрь:
- антибиотики тетрациклинового или левомицетинового ряда;
- противоаллергенные медикаменты;
- иммуностимуляторы;
- витаминные комплексы;
- жаропонижающие препараты.
Список лекарств обязательно нужно согласовывать с врачом. Только специалист знает, как лечить стрептодермию у детей правильно. Самолечение может спровоцировать переход патологии в хроническую форму. При адекватном курсе терапии симптомы проходят через 7 дней, но после излечения глубокой формы патологии остаются шрамы на коже.

Профилактика стрептодермии
Чтобы снизить вероятность развития стрептодермии у ребенка, придерживайтесь правил профилактики:- соблюдайте правила гигиены;
- обрабатывайте повреждения на коже антисептиками;
- укрепляйте иммунитет витаминными комплексами, полноценным питанием;
- не мойте ребенка мылом слишком часто;
- при первых симптомах любых заболеваний проконсультируйтесь с врачом.
Стрептодермия — излечимое заболевание, но нужно вовремя обратиться к врачу. Чем быстрее начато лечение, тем легче избежать осложнений и перехода в хроническую форму. Пройти качественное обследование состояния кожи можно в клинике «СМ-Доктор». Квалифицированные детские дерматологи установят правильный диагноз и назначат корректное лечение.
Врачи:
Детская клиника м.Марьина Роща Записаться на прием Войковская Детская клиника м.Новые Черемушки
Записаться
на прием
Войковская Детская клиника м.Новые Черемушки
Записаться
на прием Чекрыгина Марина Вячеславовна
Детский дерматолог, детский миколог, врач высшей категории.
Бозунов Алексей Викторович
Детский дерматолог, детский миколог
Зуева Ксения Михайловна
Детский дерматолог II категории, детский миколог, детский трихолог
Смолева Мария Борисовна
Детский дерматолог высшей категории, детский миколог, детский трихолог, детский косметолог
Королькова (Симонович) Полина Аскольдовна
Детский дерматолог, детский трихолог, детский миколог
Записаться на прием Детская клиника м. Молодежная
Записаться
на прием Детская клиника м.Чертановская
Молодежная
Записаться
на прием Детская клиника м.ЧертановскаяКулешов Андрей Николаевич
Детский дерматолог, детский миколог, детский трихолог
Цуканов Сергей Владимирович
Детский дерматолог, детский миколог, детский трихолог
Нехорошева Инна Андреевна
Детский дерматолог, детский миколог, детский трихолог
Багрянцева Мария Евгеньевна
Детский дерматолог, детский миколог, детский косметолог, детский трихолог, врач высшей категории
Записаться на прием Детская клиника м. ВДНХ
ВДНХСимакова (Мухина) Екатерина Сергеевна
Детский дерматолог, детский миколог, детский косметолог, к.м.н.
Быханова Ольга Николаевна
Детский дерматолог, детский миколог
Уварова Елена Анатольевна
Детский дерматолог, детский трихолог
Антонова Ольга Александровна
Детский дерматолог, детский миколог, детский трихолог
Стражников Руслан Андреевич
Детский дерматолог, детский миколог, детский трихолог, детский косметолог, врач высшей категории
Записаться на прием Детская клиника в г. Солнечногорск, ул. Красная
Солнечногорск, ул. КраснаяЖукова Кристина Игоревна
Детский дерматолог
Записаться на приемЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Стрептодермия | «Кожно-венерологический диспансер №6»
Стрептодермия (пиодермия стрептококковая) – представляет собой инфекционно–аллергическое заболевание.
Болезнь возникает при попадании в толщу кожи стрептококка и продуктов его жизнедеятельности.
Основным проявлением заболевания, независимо от возраста пациента, становится образование на поверхности кожи гнойных элементов, имеющих характерную округлую форму и шелушащуюся поверхность. Различают клинические формы заболевания, в зависимости от размеров патологического очага, их количества и зоны распространения.
Причины возникновения стрептодермии
Возбудители заболевания – микроорганизмы семейства стрептококков, являются типичными представителями условно-патогенной микробной флоры организма – при достаточно напряженном местном иммунитете, целостности кожных покровов и слизистой, нормальном функционировании иммунной системы организма в целом, активное развитие и распространение этого организма ограничивается, и заболевание не развивается.
Возникновение стрептодермии всегда сопряжено с нарушением целостности кожного покрова (для проникновения инфекции достаточно микротравмы или потертости), изменением местного иммунитета и нарушением активности иммунной системы организма в целом.
Причины и факторы риска развития стрептодермии
При этом заболевании, как и при любой стрептококковой инфекции, существует инкубационный период. При попадании в организм стрептококка типичная клиническая картина стрептодермии развивается только через 7 дней после инфицирования.
После завершения инкубационного периода на коже появляются фликтены. Эти специфические высыпания на коже являются отличительным признаком стрептодермии.
Предраспологающими факторами, наличие которых увеличивает вероятность развития заболевания, становятся:
- пренебрежительное отношение к правилам личной гигиены;
- острое и хроническое переутомление;
- стрессовые ситуации;
- любые состояния, которые могут вызвать снижение иммунитета;
- недостаточное количество витаминов в пище пациента и его организме;
- травмы кожи (даже самые незначительные).

В организм человека микроорганизм может попасть контактно-бытовом путем – инфекция передается через посуду, одежду, при бытовых контактах, через игрушки, а также через пыль, в которой содержатся стрептококки.
В жаркое время года инфекция может передаваться насекомыми, которые на своих лапках переносят возбудители.
В холодное время года очень часто отмечается сезонный рост заболеваемости стрептодермией, совпадающий по времени с ростом заболеваемости скарлатиной и ангинами – такая ситуация объясняется тем, что причиной всех заболеваний становится один и тот же микроорганизм.
Кинические симптомы и локализация стрептодермии
Основными проявлениями заболевания становятся:
- Появление на поверхности кожи небольших пузырьков, наполненных прозрачной, но быстро мутнеющей жидкостью.
- Чаще всего высыпания локализуются на лице, спине, конечностях, нижней части туловища.
- Кожный зуд (часто возникает нестерпимое жжение).

- Пигментация кожи на месте «старых» очагов заболевания.
- Общее недомогание – нарушение самочувствия, вялость, слабость, отсутствие аппетита.
В зависимости от расположения высыпаний, различают несколько клинических форм стрептодермии:
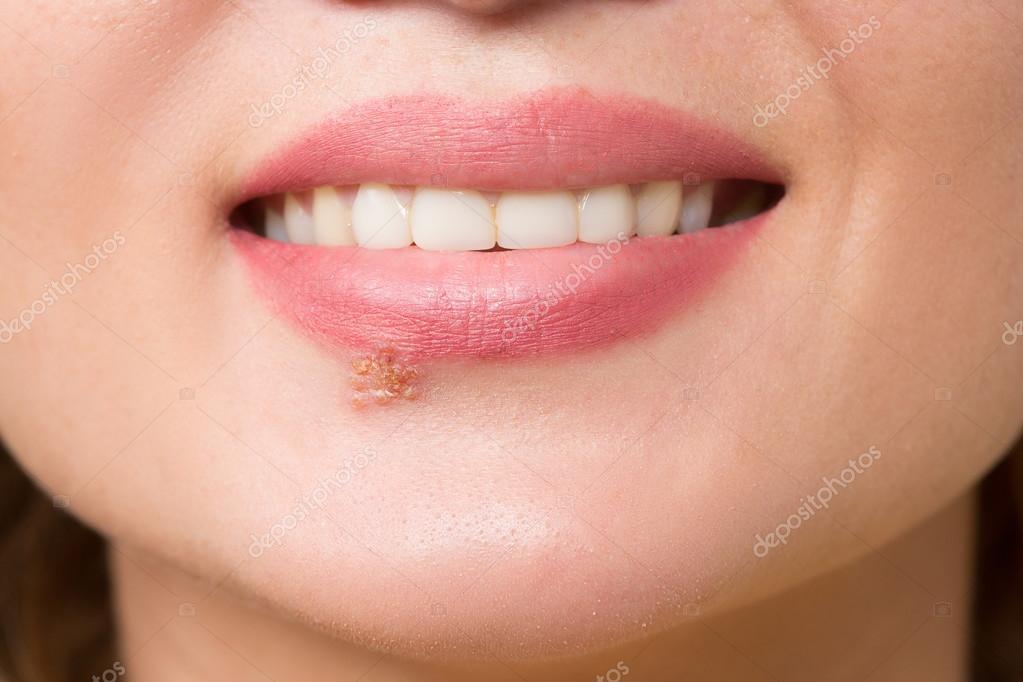
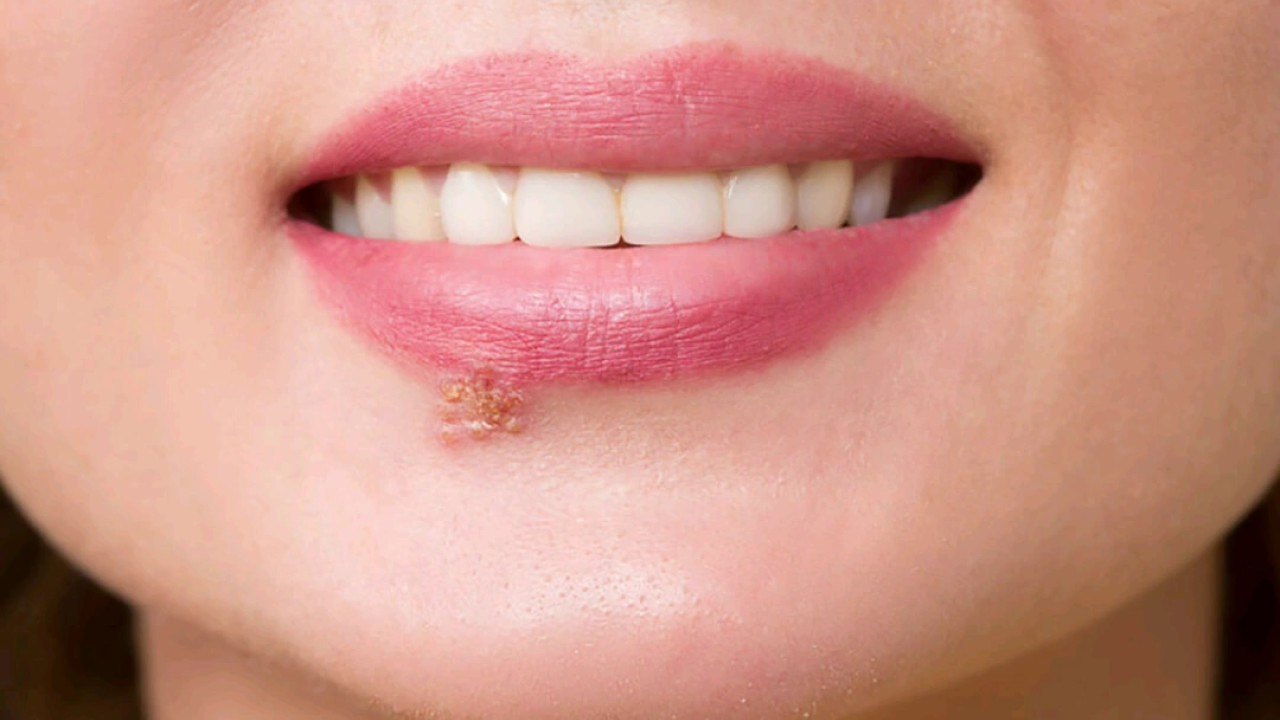
- стрептококковое импетиго – проявляется одиночными разрозненными высыпаниями (фликтенами), которые локализуются на коже лица, туловища, конечностей, имеют тенденцию к слиянию. Поражения не проникают глубже базального слоя кожи, после вскрытия фликтены на поверхности кожи образуются тонкие корки серого цвета, оставляющие после отпадения пятна синевато-розового цвета;
- буллезное импетиго – проявляется фликтенами большого размера, после вскрытия которых на коже открываются поверхностные эрозии, склонные к увеличению поверхности поражения. Такие элементы чаще всего образуются на кистях, стопах и голенях;
- стрептококковая заеда (ангулярный стоматит, щелевидное импетиго) – проявляется фликтенами, расположенными в углах рта.
 Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот;
Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот; - стрептококковый лишай у детей – возникает чаще всего на коже лица. Появляются шелушащиеся очаги розового или белого цвета, имеющие округлую форму и четко очерченные границы. Элементы сыпи могут уменьшаться под действием солнечных лучей, но ранее пораженные участки кожи не могут нормально загорать;
- турниоль (стрептодермия ногтевых валиков) – часто возникает у детей, которые привыкли грызть ногти. В этом случае вокруг ногтевых пластинок возникают фликтены, которые вскрываются с образованием подковообразной эрозии;
- стрептококковая опрелость – возникает поражение кожных складок, на которых формируются мелкие фликтены, склонные к слиянию.
 После вскрытия на коже образуются мокнущие поверхности ярко-розового цвета.
После вскрытия на коже образуются мокнущие поверхности ярко-розового цвета.
Профилактика стрептодермии
Профилактика стрептодермии заключается:
- в соблюдении личной гигиены,
- ограничении контактов со страдающими любой стрептококковой инфекцией,
- своевременное лечение инфекционных заболеваний.
Очень важно своевременно и правильно обрабатывать любые мелкие травмы и повреждения кожи. При пораженных участках кожи нельзя допускать попадание на них влаги, так как это может способствовать распространению заболевания.
Приглашаем Вас на обследование и консультацию в «КВД № 6».
Наши врачи готовы оказать квалифицированную медицинскую помощь и дать консультацию по всем волнующим Вас вопросам.
Наш адрес: СПб, ул. Летчика Пилютова, д. 41
Режим работы:
• по рабочим дням 9.00–20.00
• суббота (неотложная помощь) 9.00-15.00
Телефон регистратуры: 744-2715 ✆
Стрептококк у детей
Стрептококки – это микроорганизмы в виде бактерий, имеющих форму шара, объединенных общими свойствами и существующих в окружающей нас среде — на растениях, животных, в земле и организме человека. Многие стрептококки совершенно безопасны для людей и являются естественным атрибутом микрофлоры вполне здорового человека. Но среди семейства стрептококковых есть некоторые виды, вызывающие заболевания у детей и взрослых различной степени тяжести.
Многие стрептококки совершенно безопасны для людей и являются естественным атрибутом микрофлоры вполне здорового человека. Но среди семейства стрептококковых есть некоторые виды, вызывающие заболевания у детей и взрослых различной степени тяжести.
Стрептококковая инфекция проявляется совершенно по-разному у каждого ребенка. Более того, если малыш является носителем этой инфекции, то, не болея сам и не проявляя симптомов болезни, он может заразить другого человека. В зоне риска находятся дети с нарушениями в работе иммунной системы, когда организм плохо защищен и не способен дать отпор инфекции, передаваемой воздушно-капельным путем. Стрептококк легко передается и через поврежденные кожные покровы (трещинки, порезы, пупочные ранки у новорожденных, различные травмы), а также половым путем и вследствие нарушения правил личной гигиены.
Располагаясь в полости носоглотки, в дыхательных и пищеварительных путях, в мочевыводящей системе стрептококки вызывают у детей такие заболевания как скарлатина, ангина, тонзиллиты, пневмония, бронхиты. Попадая на пораженную кожу, бактерии стрептококка могут вызвать рожистое воспаление, стрептодермию, сепсис. Коварная стрептококковая инфекция не обходит вниманием и нервную и аутоиммунную системы, провоцируя развитие у детей стрептококкового менингита, ревматизма, остеомиелита и других опасных для жизни и здоровья заболеваний.
Попадая на пораженную кожу, бактерии стрептококка могут вызвать рожистое воспаление, стрептодермию, сепсис. Коварная стрептококковая инфекция не обходит вниманием и нервную и аутоиммунную системы, провоцируя развитие у детей стрептококкового менингита, ревматизма, остеомиелита и других опасных для жизни и здоровья заболеваний.
Виды стрептококков:
- Бета-гемолитические стрептококки группы А. Чаще всего располагаются в глотке и вызывают различные болезни в виде ангины, фарингита, менингита, сепсиса, скарлатины;
- Пневмококк. Находится в дыхательных путях, вызывая острые пневмонии, бронхит, менингит у детей и т.д.;
- Стрептококки группы B. Обитают в ЖКТ, а также часто встречаются у беременных, и при прохождении ребенка по родовым путям зараженной матери могут вызвать менингит и бактериемию у новорожденного. У взрослых такой стрептококк часто становится причиной пневмонии;
- Негемолитические (зеленящие) стрептококки обитают в ротовой полости и кишечнике, легко попадая в кровоток и разносясь по организму.
 Могут спровоцировать развитие кариеса, сепсиса, инфекционного эндокардита.
Могут спровоцировать развитие кариеса, сепсиса, инфекционного эндокардита.
Диагностика
Самым простым способом выявления стрептококков является специальный бактериологический посев с очагов инфекции: мазок из зева, с кожного покрова, мокроты из легких и т.д. Взятый биоматериал проверяют на чувствительность к антибиотикам для назначения эффективного лечения. Также для уточнения диагноза ребенку проводят анализы мочи, крови, электрокардиографию. Возможно назначение УЗИ органов, предположительно зараженных стрептококком.
По результатам анализов лечением юного пациента занимаются в зависимости от местонахождения стрептококковой инфекции соответствующие детские специалисты — отоларинголог, детский уролог, нефролог, дерматолог, пульмонолог, педиатр.
Лечение
Для лечения стрептококковой инфекции чаще всего используют антибиотики, иммуностимулирующие средства, симптоматическую терапию.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Стрептококки во рту | Colgate®
О том, что зубной налет является причиной развития кариеса и других стоматологических заболеваний, известно уже давно. При изучении состава зубного налета в нем были обнаружены бактерии Streptococcus gordonii, относящиеся к S. viridans – группе альфа-гемолитических, или «зеленящих» стрептококков. Они образуют основу зубного налета и привлекают другие микроорганизмы полости рта, которые формируют сложные по своему составу бактериальные слои поверх созданной стрептококками липкой пленки.
viridans – группе альфа-гемолитических, или «зеленящих» стрептококков. Они образуют основу зубного налета и привлекают другие микроорганизмы полости рта, которые формируют сложные по своему составу бактериальные слои поверх созданной стрептококками липкой пленки.
В нашей статье вы найдете важную информацию об этой неприятной бактерии и о том, каким образом она может навредить не только стоматологическому, но и общему здоровью человека.
Стрептококки полости рта
Зеленящие стрептококки могут вызывать инфекции полости рта и других органов. Вся эта группа микроорганизмов, включая Streptococcus gordonii, относится к грамположительным бактериям, которые восприимчивы к воздействию моющих средств и антибиотиков. Однако в составе зубного налета эти бактерии становятся менее уязвимыми; они преобладают в микрофлоре полости рта и питаются углеводами, которые регулярно поступают с употребляемыми человеком продуктами и напитками.
Streptococcus gordonii в норме присутствуют в микрофлоре полости рта, но в тоже время являются и виновниками многих стоматологических проблем, например, кариеса, гингивита и пародонтита.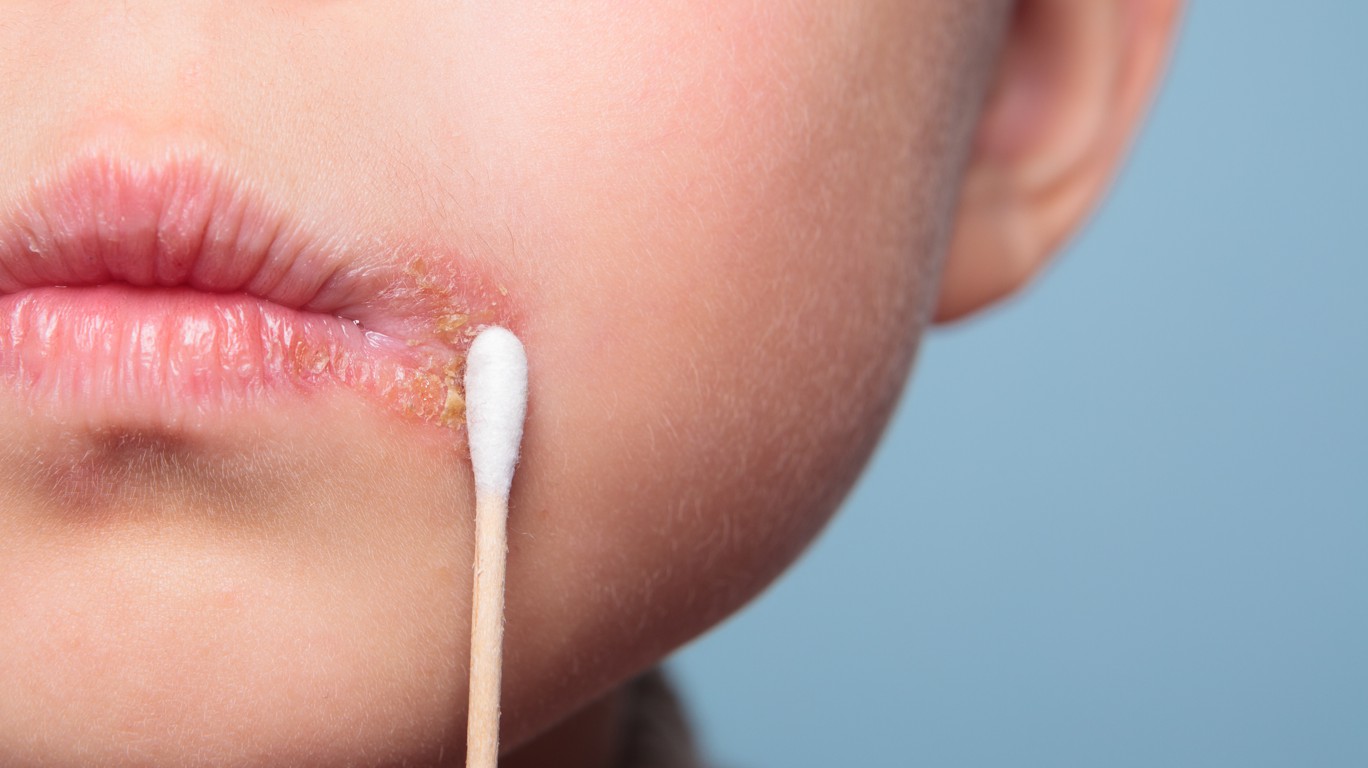 Согласно исследованию, опубликованному в «Вестнике Санкт-Петербургского университета», стрептококки являются активными элементами биопленки полости рта и используют своеобразные стратегии выживания. Они способны прикрепляться к поверхности зубов и питаться углеводами, которые получают из нашей еды. Эти разносторонние бактерии процветают в интраоральной среде благодаря оптимальной для них температуре, благоприятному водородному показателю и присутствию слюны. Как объясняют эксперты, из сахаров, а именно, сахарозы, лактозы и глюкозы, стрептококки создают липкую пленку. Кроме того, питаясь этими сахарами, бактерии выделяют кислоты, которые вносят заметный вклад в развитие кариозного процесса.
Согласно исследованию, опубликованному в «Вестнике Санкт-Петербургского университета», стрептококки являются активными элементами биопленки полости рта и используют своеобразные стратегии выживания. Они способны прикрепляться к поверхности зубов и питаться углеводами, которые получают из нашей еды. Эти разносторонние бактерии процветают в интраоральной среде благодаря оптимальной для них температуре, благоприятному водородному показателю и присутствию слюны. Как объясняют эксперты, из сахаров, а именно, сахарозы, лактозы и глюкозы, стрептококки создают липкую пленку. Кроме того, питаясь этими сахарами, бактерии выделяют кислоты, которые вносят заметный вклад в развитие кариозного процесса.
Наиболее серьезные инфекции, связанные с бактериями Streptococcus viridans, возникают при проникновении этих микроорганизмов в другие части тела. Так, если эти бактерии окажутся в кровотоке, может развиться тяжелая инфекция внутренней выстилки сердца, эндокардит. Такое заболевание бывает смертельно опасным и зачастую требует госпитализации и внутривенного введения антибиотиков. Особенно высокому риску эндокардита подвергаются пациенты с ослабленной иммунной системой или проблемами с сердечным клапаном.
Такое заболевание бывает смертельно опасным и зачастую требует госпитализации и внутривенного введения антибиотиков. Особенно высокому риску эндокардита подвергаются пациенты с ослабленной иммунной системой или проблемами с сердечным клапаном.
Как показывает обзор научной литературы, подготовленный российскими исследователями, плохая гигиена полости рта может негативно сказываться на системном здоровье человека и становиться причиной сердечно-сосудистых заболеваний, преждевременных родов или недостаточного веса новорожденных. В свою очередь, некоторые хронические болезни ухудшают стоматологическое здоровье, влияя на секрецию слюны и способность организма противостоять инфекциям.
Профилактика
Профилактика стоматологических и общих заболеваний, вызываемых Streptococcus viridans и другими бактериями, подразумевает тщательный уход за полостью рта. Для этого необходимо:
- дважды в день чистить зубы с помощью фторидсодержащей зубной пасты;
- ежедневно пользоваться зубной нитью;
- придерживаться правильного питания с низким содержанием углеводов;
- как минимум два раза в год посещать стоматолога и гигиениста стоматологического.

Состояние полости рта оказывает огромное влияние на весь организм. Чтобы сохранить и стоматологическое, и общее здоровье, необходимо взять под контроль оральную микрофлору. Для борьбы с бактериальным зубным налетом вам понадобятся не только терпение и прилежание, но и правильные инструменты. Одним из них может стать электрическая зубная щетка, которая эффективно удаляет бактерии, обеспечивая чистоту полости рта.
Да, бактерий стоит опасаться, но не нужно бояться вступать с ними в борьбу, ведь теперь вы знаете, что здоровые привычки и регулярная помощь стоматолога станут надежным залогом вашей победы!
«Год, когда я потерял руки и ноги, был самым счастливым»
- Кэтлин Хокинс
- BBC News, Ouch
За несколько недель владелец паба Алекс Льюис потерял работу, здоровье и все четыре конечности. Несмотря на тяжелую потерю, он называет этот год лучшим годом своей жизни.
«Иногда я просыпаюсь с мыслью о том, что у меня болит плечо или культя, но я не сдаюсь», — рассказывает он.
Кроме всех четырех конечностей Льюис потерял губы и нос. С тех пор врачи уже пересадили ему кожу с плеча на губы.
Шутит, что теперь у него лицо, как у персонажа «Симпсонов», и хронически сопливый нос.
Оптимизм, с которым 34-летний Алекс из города Стокбридж, что в Гемпшире, прожил этот год, — настоящее чудо для его близких. По его собственным словам, в настоящее время он чувствует себя счастливее, чем до болезни.
Многим сложно в это поверить, но, как он говорит, болезнь принесла и хорошее.
«Я стал иначе мыслить о своей роли как отца, мужа, человека», — объясняет он. В его поддержку основали благотворительную организацию, и это подтолкнуло его помогать другим.
Впрочем, несмотря на свой оптимизм, Алекс уже не может делать многое из того, что ему очень нравилось, например, готовить или играть в гольф.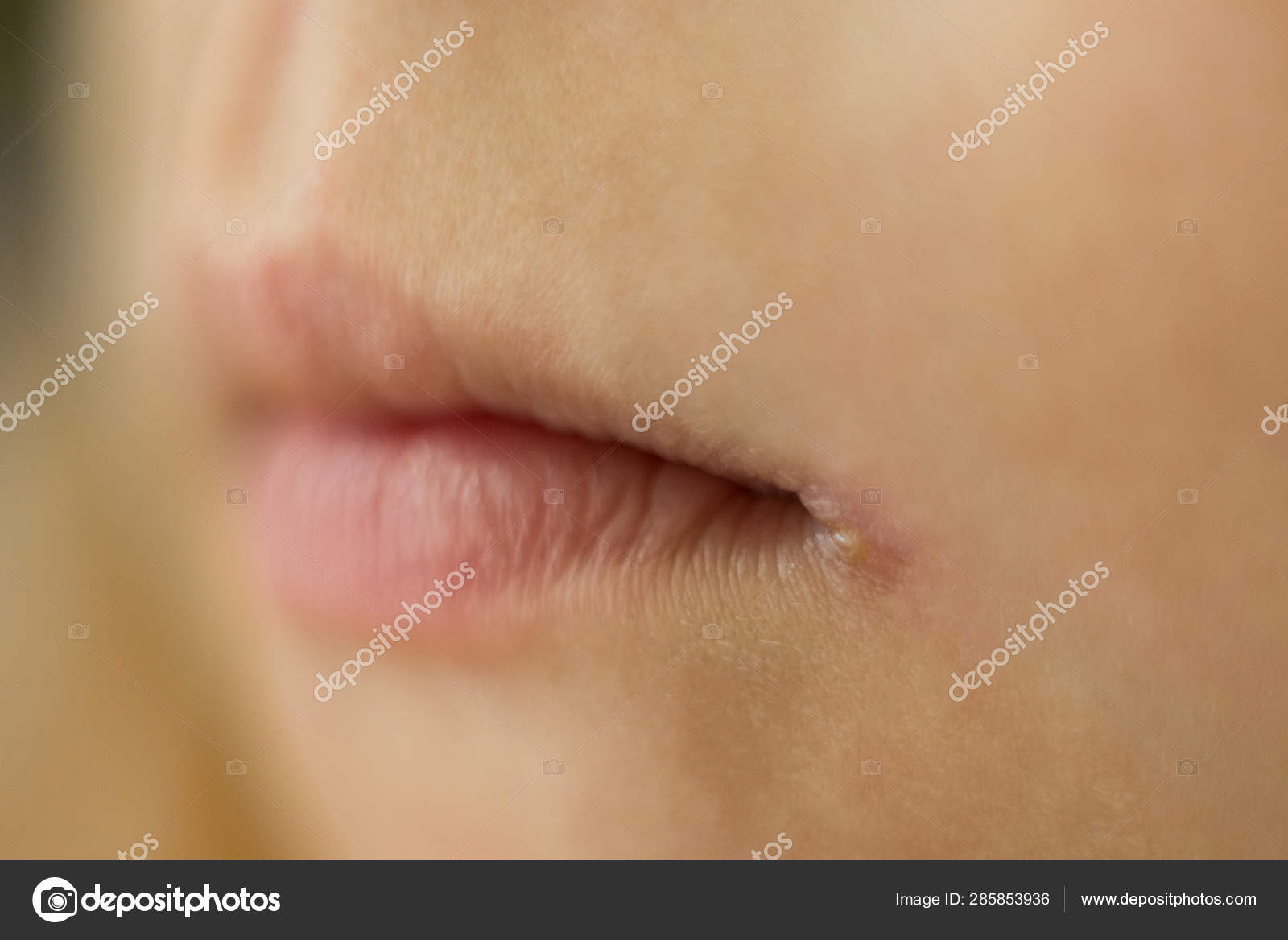 Он и его гражданская жена Люси потеряли паб, которым ранее занимались.
Он и его гражданская жена Люси потеряли паб, которым ранее занимались.
Шанс выжить — 5%
В ноябре 2013 Алекс подумал, что болен «мужским гриппом» (то есть, какой-то мелочью, которую только мужчина может раздуть до гигантских масштабов). Когда через несколько дней он увидел в своей моче кровь, а кожа начала покрываться странными пятнами, Алекс понял: с ним творится что-то серьезное.
Это оказалась стрептококковая инфекция группы А.
Підпис до фото,Инфекция полностью уничтожила губы Алекса Льюиса
17 ноября Алекса срочно отвезли в больницу в Винчестере. Инфекция просочилась глубоко внутрь его тканей и органов, вызвав сепсис (заражение крови) — состояние, угрожающее жизни, потому как оно приводит к отказу многих важных органов.
Кожа на его руках и ногах, а частично и на лице, быстро почернела, как при гангрене. Родным и друзьям, которые постоянно дежурили возле него, пока он был подключен к искусственному дыханию, было больно на него смотреть.
Но его сын Сэм, которому тогда было три года, воспринимал все позитивно: он подумал, что папа испачкался шоколадом.
Підпис до фото,Алекс Льюис с семьей до болезни
Алекс говорит, что не почувствовал трагедии, когда узнал о необходимости первой ампутации, ведь врачи говорили об этом как о чем-то нормальном и должном. «Я подумал: поскольку эта рука меня убивает, она должна уйти», — говорит он. Это была вторая неделя декабря, и хотя Алекс потерял руку, болезнь на этом не остановилась. Зараженные ноги начали распространять яд дальше по телу, поэтому ему быстро сделали две операции: ампутировали одну ногу, а потом вторую, оставив Алекса с последней конечностью — правой рукой.
«Я старался воспринимать каждую ампутацию отдельно, — говорит он. — Отчасти я думал: разберемся уже с этим быстрее, чтобы можно было выписаться из больницы и поехать домой». И наконец, у него не было много времени на размышления.
Его правая рука тоже пострадала, но врачи надеялись ее сохранить. Накануне Рождества, 24 декабря 2013, хирурги провели на руке реконструктивную операцию продолжительностью в 17,5 часов. Они сняли кожу, чтобы вычистить все мертвые ткани, а затем пересадили на правую руку 42 сантиметра отсеченной левой лопатки, вместе с кожей, мышцами и нервами.
Накануне Рождества, 24 декабря 2013, хирурги провели на руке реконструктивную операцию продолжительностью в 17,5 часов. Они сняли кожу, чтобы вычистить все мертвые ткани, а затем пересадили на правую руку 42 сантиметра отсеченной левой лопатки, вместе с кожей, мышцами и нервами.
Поскольку Алекс уже потерял три конечности, врачи понимали, как важно спасти четвертую, да он и сам был готов на все ради этого.
«Я познакомился с людьми, которые остались без рук и ног, и все они говорили, что отдали бы все за одну руку, — рассказывает он. — Ведь это означает, что вы еще можете справляться с повседневными задачами, попить воды, что-то написать».
Но рука Алекса была слишком сильно поражена; одной ночью он пережал ее во сне и буквально разломал на две части.
«Моя кисть болталась где-то ниже локтя», — рассказывает он. Люси была убита горем, ведь теперь, без конечностей, его ожидала еще более трудная жизнь. Но сам Алекс говорит, что ему было уже все равно.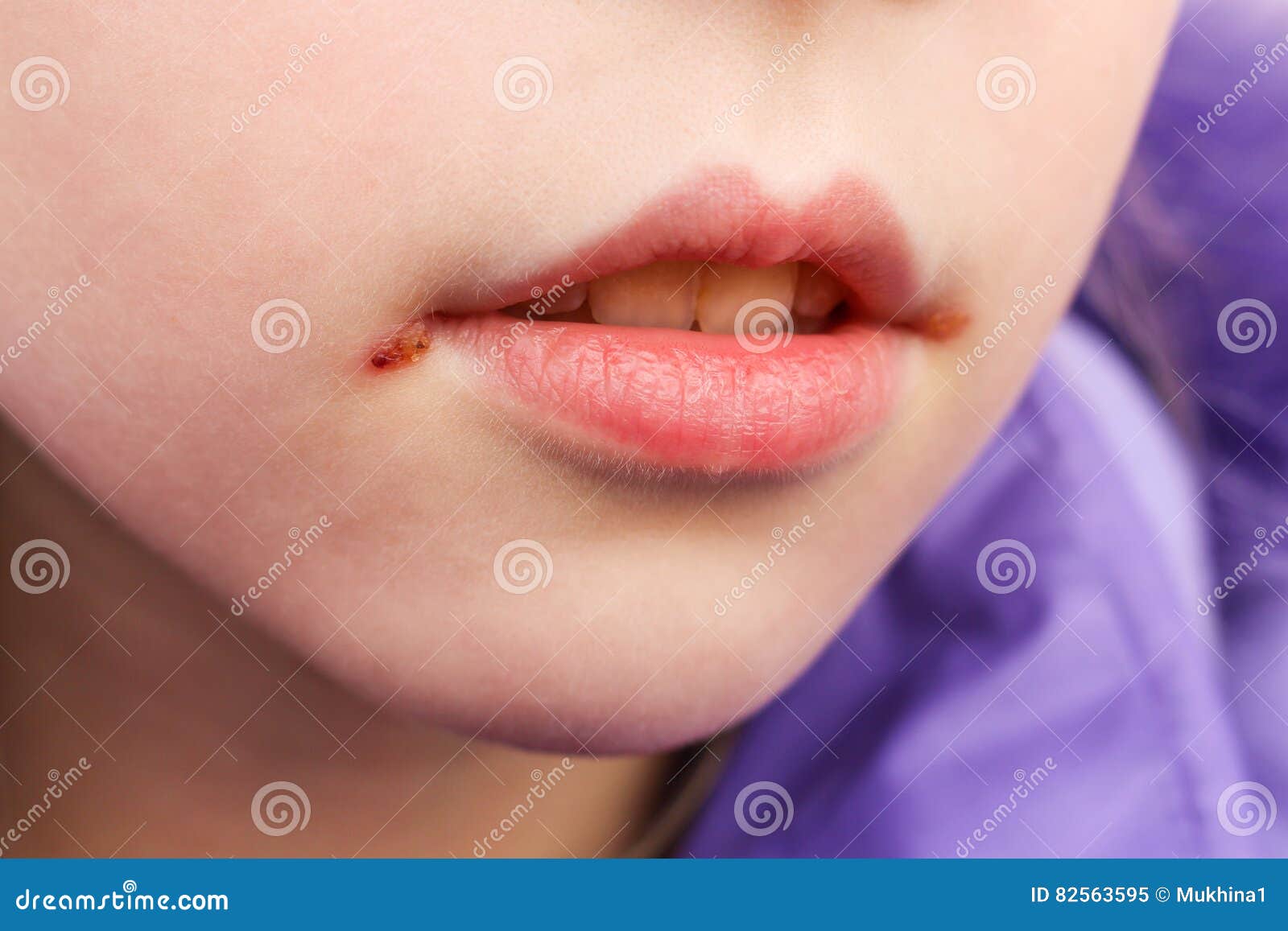
По словам Льюиса, пересаженные губы делают его похожим на персонаж «Симпсонов»
«Не вижу смысла ждать пять лет, пока твоя рука, возможно, снова заработает, — говорит он. — Думаю, психологически было бы гораздо хуже ждать все это время, а затем ее потерять».
Оставшись без конечностей, Алекс должен был научиться как-то жить дальше. Он уже не мог самостоятельно подняться с кровати, помыться и одеться, поэтому ему пришлось привыкнуть, что утром ему на помощь приходит сиделка.
Но первой задачей, которую он себе поставил, было научиться ходить.
Он записался на 10-недельный реабилитационный курс по восстановлению ходьбы в больнице Куин Мэри, что в Рогемптоне. Но уже через две недели он очень всех удивил, начав ходить на так называемых «столбиках-качелях» — протезах, состоящих из коротких металлических палок с выпуклой платформой-ступней.
Он ходит на них уже три месяца и говорит, что делает успехи, хотя иногда еще чувствует дискомфорт.
«Трудно подниматься по лестнице, потому что столбики короткие, и по неровному ходить тоже тяжело».
Он также решил пользоваться протезами рук и сейчас выбрал модель с крючками. «Я могу попробовать различные модели и выбрать, что мне удобнее», — рассуждает он.
Протезы позволяют ему, например, открыть холодильник, взять напиток или распаковать пакетик сладостей — все это культями не сделаешь.
Підпис до фото,Физиотерапия остается важной частью жизни Льюиса
По его словам, он все еще будто живет во сне или «на другой планете». Бывает неприятно внезапно увидеть себя в зеркале, потому что тело, к которому он привык за 33 года жизни, изменилось до неузнаваемости.
«Да, это иногда огорчает, но я постоянно думаю: невероятно, какие испытания может преодолеть человеческое тело», — заключает он.
причины, симптомы, диагностика и лечение у взрослых – Стоматология в Москве – Клиника ЦКБ РАН
Ротовая полость покрыта слизистой.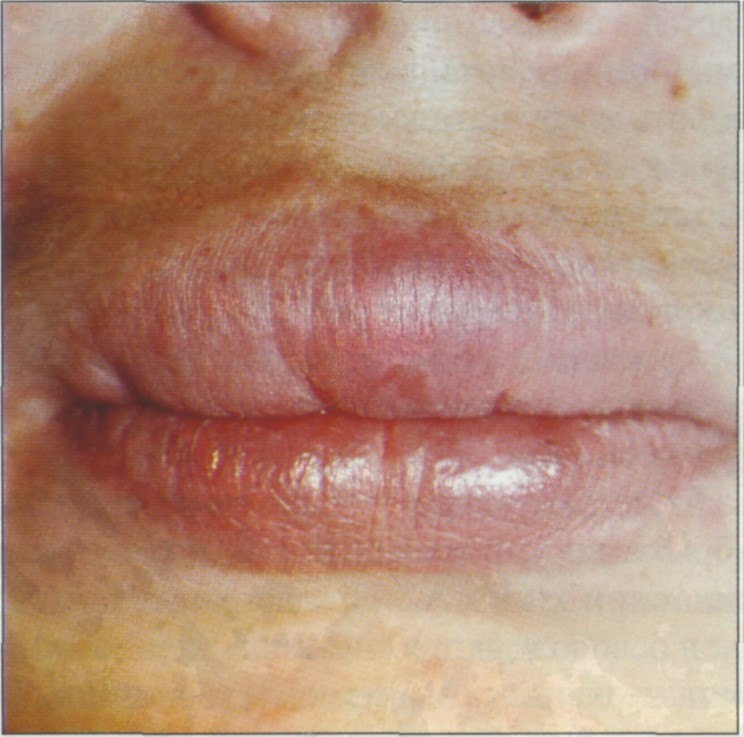 Воспаление этого слоя эпителия – и есть стоматит. Заболевание является ответом иммунитета на возникновение неблагоприятных факторов. Раньше стоматит считался исключительно детским заболеванием, однако сегодня оно все чаще поражает взрослых пациентов. Зачастую зонами, которые поражает заболевание, становятся губы, щеки, небо.
Воспаление этого слоя эпителия – и есть стоматит. Заболевание является ответом иммунитета на возникновение неблагоприятных факторов. Раньше стоматит считался исключительно детским заболеванием, однако сегодня оно все чаще поражает взрослых пациентов. Зачастую зонами, которые поражает заболевание, становятся губы, щеки, небо.
Причины появления стоматита
Есть несколько причин, провоцирующих стоматит:
- Присоединение инфекции – вирусы и бактерии, которые очень быстро заселяются, обнаруживая поврежденные участки слизистой.
- Неправильное питание – если рацион слишком скудный, организму не хватает сил и ресурсов для борьбы с атакующими его возбудителями.
- Ранки и другие повреждения во рту – это могут быть царапины от острых краев зубов с кариозными полостями, прикушенные щеки, трещины на губах, ожоги.
- Неправильная гигиена рта – при недостаточном очищении на зуба и языке остается налет, в котором очень быстро размножаются бактерии.

- Недостаточная гигиена в целом – грязные руки, немытые фрукты, которые становятся источниками бактерий.
- Последствия стоматологического вмешательства, проведенного с нарушением норм.
- Использование паст с лаурилсульфатом натрия, сокращающим слюноотделение. В такой ситуации эпителий может пересыхать и, как следствие, недостаточно сопротивляться бактериям.
- Алкоголь и курение.
- Хронические заболевания общего характера, влияющие на состояние организма, переваривание пищи, другие жизненно важные процессы.
О чем может рассказать стоматит
Появление стоматита может свидетельствовать о появлении в организме некоторых более серьезных патологий. Иногда стоматит является сопутствующим симптомом таких состояний как:
- Перенесенное ионизирующее излучение или химиотерапия.
- Онкологические заболевания носоглотки, рта, шеи.
- Нарушения в работе пищеварительного тракта, кишечные паразиты.

- ВИЧ инфекция.
- Длительное обезвоживание.
- Гормональные нарушения у женщин.
- Сахарный диабет.
- Анемия.
- Бронхиальная астма.
Виды стоматита
- Вирусный. Заражение вирусом Эпштейна-Бара или простого герпеса. Проявляется в виде пузырьков, на месте которых впоследствии возникают эрозии.
- Бактериальный. Вызывается размножением стрептококков и стафилококков. Выглядит как гнойнички, переходящие в ранки.
- Грибковый. Снижение иммунитета и размножение грибков Candida. Выглядит как небольшие очаги белого налета, после повреждения которых остаются болезненные эрозии.
- Химический. Ожоги кислотами и щелочами. Глубокие язвы с формированием рубцов и деформаций слизистой.
- Лучевой. Возникающий в результате воздействия ионизирующего излучения. Выражается в виде эрозий и деформации тканей.

- Аллергический. Возникает как реакция на лекарство, зубные протезы.
Симптомы стоматита
Распознать стоматит можно по ряду симптомов, наиболее частыми из которых являются:
- Покраснение с отечностью и болезненными ощущениями.
- Последующее формирование язвочек с ровным краем под тонкой пленкой (при бактериальном стоматите).
- Жжение и боль в месте поражения.
- Усиленное отделение слюны, характерный запах изо рта.
- Кровоточивость десен.
- Повышение температуры, местное или по всему телу.
- Появление язвочек зачастую концентрируется на внутренней стороне губ, также возможно поражение зоны под языком, языка и десен, внутренней поверхности щек.
Лечение стоматита
Пройти лечение можно в платной стоматологии ЦКБ РАН. Подход к процессу зависит от характера заболевания и причины его возникновения:
- Если стоматит катаральный, то есть возникший как следствие несоблюдения гигиенических норм, его вылечить можно довольно просто, за неделю в домашних условиях.
 Для этого из рациона необходимо исключить раздражающую пищу – кислую, горячую, острую, соленую и т.д. Рот нужно полоскать растворами, которые борются с микробами.
Для этого из рациона необходимо исключить раздражающую пищу – кислую, горячую, острую, соленую и т.д. Рот нужно полоскать растворами, которые борются с микробами. - Если есть проявления более серьезные, говорящие об инфекционном поражении, обращение к стоматологу или терапевту – обязательное условие правильной борьбы с заболеванием. На консультации стоматолога, после осмотра и опроса, врач назначит лечение. Это меры по купированию боли, снятию воспаления, борьбы с инфекцией. Применяются как полоскания, местные препараты, так и лекарства общего действия в виде таблеток.
- Стоматиты, возникающие вследствие аллергии, не считаются самостоятельным заболеванием. В основе лечения – выявление объекта, вызвавшего аллергию, прием антигистаминных препаратов.
- Лечение герпетического стоматита схоже с устранением остальных видов стоматита. Оно заключается в приеме препаратов от отека и боли, аппликация с препаратами и полосканий, противовирусных, антигистаминных, а также средств для восстановления иммунитета.

- Стоматит, вызванный грибками Кандида, лечится с применением противогрибковых препаратов орально, локального нанесение средств для борьбы с грибком. Для увеличения эффективности лечения рекомендуется исключить или максимально снизить употребление простых углеводов, так как именно сахара являются основным питанием для грибов.
Профилактика
Самая распространенная причина для начала развития заболевания – травмирование слизистой рта. То есть остерегаться в первую очередь стоит повреждений. Острые края зубов, сломанных или некачественно запломбированных, ожоги и другие факторы, которые могут привести к появлению минимальных ранок, должны быть исключены. Кроме этого рекомендуется:
- Тщательно соблюдать гигиену, как во рту, так и в остальном – мыть продукты перед употреблением, следить за чистотой рук и ногтей.
- Аккуратно чистить зубы щеткой и зубной нитью, не использовать некачественные пасты.
- Следить за чистотой зубных протезов, если они имеются.

- При первых тревожных проявлениях незамедлительно обращаться к стоматологу.
- Отслеживать общее состояние организма, системы пищеварения.
- Отказаться от вредных привычек.
Внимание к своему организму и своевременное посещение стоматологии в Москве на базе ЦКБ РАН поможет избежать заболевания или остановить его в самом начале, избежав осложнений.
Все, что ты хотела знать об уколах красоты- Pink.ua
Но боялась спросить
В голове каждой девушки периодически появляется вопросы: «А может, что-то уколоть? А если уколоть, то что, где и так чтобы не больно?». Мы на правах твоих подружек все разузнали, а теперь готовы всем поделиться с тобой!
Итак, что нужно спросить у косметолога перед тем, как что-то уколоть? В зависимости от того, какие у тебя есть проблемы: мимические морщины в уголках глаз – нужен ботокс, тусклая кожа – мезотерапия, склонная к сухости кожа – биоревитализация, глубокие морщины и маленькие невыразительные губы – нужен филлер для контурной пластики.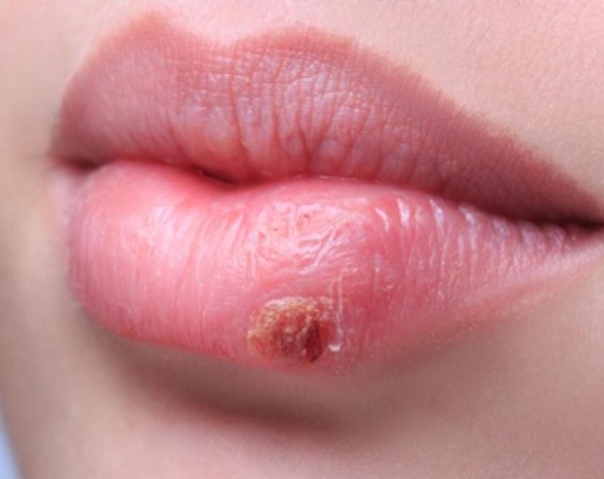
Сегодня давай поговорим именно о контурной пластике, про филлеры (это тот самый инъекционный кожный наполнитель), что это и как выбрать. При слове «филлер» мы часто представляем себе раздутые губы и подпирающие глаза скулы. Но все не так страшно. Филлер в умелых руках может восполнять или добавлять объёмы на щеках, скулах, губах, висках, убирать малярные мешки под глазами, менять овал лица и контуры подбородка, скул, лба, а также «возвращать на место» потерянные с возрастом контуры лица.
Как правильно выбрать косметолога?
От доктора зависит 70% успеха процедуры. Поэтому выбирай опытного профессионала. При первой встрече, обязательно спрашивай диплом о высшем медицинском образовании. Только врач с высшим образованием может выполнять контурную пластику. Кроме того, врач должен обладать хорошим художественным вкусом, видеть гармонию лица и уметь оценивать в комплексе – форму, черты лица и прическу.
Насколько безопасные препараты он использует?
После того, как ты выбрала правильного доктора, стоит узнать с какими препаратами он работает, кто производитель и насколько они безопасны, какая у них степень чистоты. Филлеры состоят из гиалуроновой кислоты (ГК). Чаще всего ее источником является бактерия стрептококк. И чтобы ее извлечь из бактерии, приходится использовать химические растворители, поэтому такая «гиалуронка» загрязнена токсинами самого стрептококка и остатками растворителя. А если ты часто болеешь ангиной (бактерия стрептококк вызывает ангину), то очень высок риск аллергии на такой филлер. Поэтому важно обращать на степень очистки ГК. Но лучше найти филлер нового поколения. Например, в Neauvia Organic используется самая чистая гиалуроновая кислота, синтезированная безвредной бактерией «сенная палочка» без использования химических растворителей. Кстати, препараты с этой бактерией используют в лечении дисбактериоза.
Филлеры состоят из гиалуроновой кислоты (ГК). Чаще всего ее источником является бактерия стрептококк. И чтобы ее извлечь из бактерии, приходится использовать химические растворители, поэтому такая «гиалуронка» загрязнена токсинами самого стрептококка и остатками растворителя. А если ты часто болеешь ангиной (бактерия стрептококк вызывает ангину), то очень высок риск аллергии на такой филлер. Поэтому важно обращать на степень очистки ГК. Но лучше найти филлер нового поколения. Например, в Neauvia Organic используется самая чистая гиалуроновая кислота, синтезированная безвредной бактерией «сенная палочка» без использования химических растворителей. Кстати, препараты с этой бактерией используют в лечении дисбактериоза.
Что входит в состав филлера?
Теперь ты знаешь, что гиалуроновая кислота бывает из разных источников, поэтому нужно уточнить, что именно тебе собираются уколоть. Не стоит слепо доверять доктору, интересуйся, читай и уточняй, что входит в состав препарата, как именно он получен.
В филлерах содержится вещество, которое «сшивает» гиалуроновую кислоту, делает ее гелем. В большинстве современных филлеров используют вещество BDDE. Учитывая его токсичность и способность накапливаться в организме, многие производители стремятся уменьшить его содержание в своих продуктах. Но это негативно сказывается на длительности результата коррекции.
Решив пойти другим путем, разработчики Neauvia Organic сделали первый в мире филлер, который сшили безопасным веществом – полиэтиленгликолем. В отличие от BDDE, он не токсичен и полностью выводится из организма. Также благодаря этому веществу, филлер стоит дольше.
Как долго держится эффект?
Это зависит и от качества филлера, и от твоего образа жизни и от особенностей метаболизма. Например, если ты вегетарианка – то филлер быстрее разрушится. Результат сохраняется в среднем 8-12 месяцев в зависимости от зоны.
Бывают ли подделки препаратов на рынке?
Да, есть продукция, которая поступает контрафактно на рынок Украины.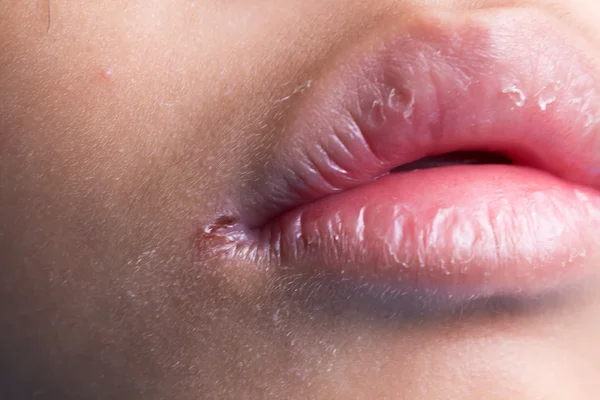 Порой определить подделку не сможет даже доктор. Чтобы застраховаться от неприятных ситуаций, он должен покупать препарат у официального представителя.
Порой определить подделку не сможет даже доктор. Чтобы застраховаться от неприятных ситуаций, он должен покупать препарат у официального представителя.
Ты можешь попросить у доктора документы о покупке и оттуда узнаешь всю нужную информацию.
Что такое канюля и почему она спасет тебя от боли?
Для того, чтобы «сделать губы» и заполнить всеми нелюбимую носогубную складку, можно использовать привычную в эстетической медицине иголку. Но это очень больно и порой травматично. Мы то знаем, что красота требует жертв, но продолжаем искать менее болезненную процедуру.
Так вот, спасти от адской боли тебя сможет канюля. Это те же иглы, только более тонкие и отличающиеся особой гибкостью. Кончики у канюлей, в отличие от традиционных иголок, не острые, а тупые. Благодаря этому, процедура контурной пластики становится максимально комфортной. Например, при введении препарата обычной иглой риск проколоть сосуд или повредить нерв достаточно высок./cheilitis-909b460a3e07451589c51ca56893d863.jpg) Канюля не повреждает сосуды, вот почему это не настолько больно, как уколы с помощью иголки.
Канюля не повреждает сосуды, вот почему это не настолько больно, как уколы с помощью иголки.
Можно выбрать обычную иголку или канюлю?
Нет, это определяет сам доктор в зависимости от зоны лица. Neauvia Organic во многие свои препараты вкладывает канюли. Поэтому твоему доктору не нужно отдельно ее покупать, а значит, ты сэкономишь дополнительно 7-8 евро.
Но не многие доктора используют канюлю. Попросту из-за того, что у них нет опыта работы с ней. Тебе нужно спросить у врача-косметолога работает ли он с канюлей и можно ли ее использовать в той зоне лица, которую ты хочешь улучшить.
Можно ли сделать губы как у Анджелины Джоли?
Можно, но стоит ли? Все зависит от того, какие губы у тебя изначально. Ты можешь показать, какую приблизительно ты хочешь полноту губ, но форму невозможно сильно изменить, при этом не создав «утиные губы». Из слишком узких губ с помощью филлеров не создашь Анджелину Джоли. Доктор смотрит на твои губы и видит, что не то, что Джоли не получится, но даже и Скарлетт Йоханссон. И поверь, если ты ему доверяешь, он обладает художественным вкусом, то лучше его послушать.
Доктор смотрит на твои губы и видит, что не то, что Джоли не получится, но даже и Скарлетт Йоханссон. И поверь, если ты ему доверяешь, он обладает художественным вкусом, то лучше его послушать.
Какими могут быть осложнения?
А сейчас о самом страшном. Вернемся к нашей носогубной складке и еще раз объясним, почему важно выбрать опытного доктора. Это очень опасная зона, потому что здесь проходят крупные сосуды, и если неопытный косметолог иголкой попадет в сосуд и введет в него филлер, то фактически перекроет кровообращение этой зоны, что может привести к серьезным проблемам.
Эстетическая медицина становится очень популярной и к сожалению недобросовестные «косметологи» занимаются контурной пластикой без высшего мед. образования и специализированной подготовки. Neauvia Organic проводит много обучающих семинаров, в том числе кадавер-курсы.
Если ты решилась на “уколы красоты”, то главное выбрать не только профессионала, но и безопасный препарат. А мы надеемся, что статья поможет тебе в этом.
А мы надеемся, что статья поможет тебе в этом.
Стрептококковые инфекции группы А | Файл HealthLinkBC 106
Что такое стрептококковые инфекции группы А?
Группа A Streptococcus бактерий, также известных как ГАЗ или стрептококк, могут заразить любого человека в любом возрасте. Инфекции обычно приводят к легким заболеваниям. Наиболее частая инфекция ГАЗ — ангина. Другие типы распространенных инфекций включают инфекции кожи и ран, инфекции уха и носовых пазух, а также инфекции лимфатических узлов.
В редких случаях бактерии могут проникать в другие части тела, включая легкие, суставы и оболочки сердца и мозга.Это может вызвать инфекции крови, мышц или легких и вызвать тяжелое заболевание и повреждение тканей. Эти инфекции называются инвазивными стрептококками группы А (также известными как iGAS).
Эти инфекции называются инвазивными стрептококками группы А (также известными как iGAS).
Тяжелые формы инфекции iGAS вызывают синдром токсического стрептококкового шока и некротический фасциит. Реже ГАЗ также может вызывать скарлатину, ревматическую лихорадку и форму заболевания почек, называемую гломерулонефритом.
Каковы симптомы инфекций ГАЗ?
Стрептококковая инфекция в горле начинается внезапно с высокой температуры, головной боли, опухшего красного горла и миндалин, увеличения лимфатических узлов на шее, белых или желтых пятен на задней стенке горла и, у детей, боли в животе.
Импетиго — это кожная инфекция, часто встречающаяся у детей. Бактерии попадают в царапины, герпес, укусы насекомых или пятна экземы. Для получения дополнительной информации см. Файл HealthLinkBC № 81 Импетиго.
Синдром токсического шока (СТШ) — редкий и серьезный результат инвазивной ГАЗ-инфекции.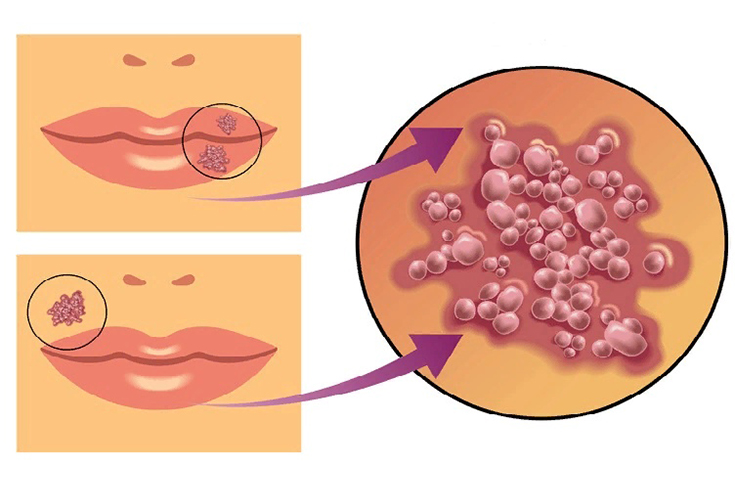 Симптомы включают жар и покраснение кожи, шок из-за низкого кровяного давления, диарею, рвоту и сильную мышечную боль. В некоторых случаях это может привести к летальному исходу.
Симптомы включают жар и покраснение кожи, шок из-за низкого кровяного давления, диарею, рвоту и сильную мышечную боль. В некоторых случаях это может привести к летальному исходу.
TSS вызывается токсинами, вырабатываемыми бактериями, и может поражать все органы тела.В Британской Колумбии примерно 1 из 20 случаев инвазивных инфекций ГАЗ приводит к СТШ. Это чаще встречается у детей, пожилых людей, людей с ветряной оспой, людей с диабетом, хроническими заболеваниями сердца или легких, а также у людей, зависимых от алкоголя или инъекционных запрещенных наркотиков.
TSS также может быть вызван инфекцией Staphylococcus aureus, которая связана с использованием тампонов у менструирующих женщин. Для получения дополнительной информации см. Файл HealthLinkBC № 04 «Синдром токсического шока».
Некротический фасциит — очень тяжелая инфекция, более известная как болезнь поедания плоти.Он может быстро распространяться через плоть, окружающие мышцы. В некоторых случаях смерть может наступить в течение 18 часов. В других случаях требуется операция по удалению пораженной ткани тела или конечности.
В других случаях требуется операция по удалению пораженной ткани тела или конечности.
Первоначальным очагом инфекции на вашем теле может быть небольшая рана или травма, например небольшой порез, укус насекомого или синяк. Для получения дополнительной информации см. Файл HealthLinkBC № 60 Некротический фасциит.
Скарлатина обычно начинается с красной сыпи на теле, которая может быстро распространяться.На ощупь она похожа на наждачную бумагу, тускнеет, если на нее надавить, и может вызвать отслоение кожи. Другие симптомы включают красные опухшие губы и красные пятна на языке, которые иногда называют клубничным языком.
Ревматическая лихорадка возникает, когда стрептококковая инфекция поражает клапаны сердца, что может привести к застойной сердечной недостаточности или отеку внутренней оболочки сердца. Это редкое осложнение ангины.
Кто подвержен риску заражения стрептококковой инфекцией группы А?
Члены семьи человека с ГАЗ-инфекцией или те, кто имеет прямой контакт с выделениями изо рта или носа инфицированного человека, подвергаются более высокому риску заражения. Однако большинство инфекций происходит в результате контакта с теми, чья инфекция не вызывает симптомов.
Однако большинство инфекций происходит в результате контакта с теми, чья инфекция не вызывает симптомов.
GAS чаще встречается у больных ветряной оспой.
Как распространяется?
Группа A Streptococcus бактерий часто обнаруживаются в носу, горле и на коже здоровых людей.
Когда человек, инфицированный ГАЗОМ, дышит, кашляет или чихает, бактерии распространяются по воздуху. Если вы вдохнете воздух или прикоснетесь к предметам, зараженным бактериями, вы можете заразиться.ГАЗ также может передаваться от человека к человеку при тесном контакте, например при поцелуях, совместном использовании чашек, вилок, ложек или сигарет.
Как лечить стрептококковую инфекцию группы А?
ГАЗ-инфекций можно лечить антибиотиками. Важно принимать все прописанные антибиотики и принимать их вовремя.
Если вы контактируете с кем-то с инвазивным ГАЗ, вам могут потребоваться антибиотики. Поговорите со своим врачом для получения дополнительной информации.
Как я могу предотвратить стрептококковую инфекцию группы А?
- Часто мойте руки. Для получения дополнительной информации о мытье рук см. Файл HealthLinkBC № 85 «Мытье рук для родителей и детей».
- Не используйте совместно соломинки, чашки, бутылки, вилки, ложки, сигареты или другие предметы, на которых есть слюна.
- Кашель или чихание в локоть или рукав, либо используйте салфетку, а затем выбросьте ее и вымойте руки.
- Держите все раны в чистоте и следите за покраснением, отеком, лихорадкой, усилением боли или выделением жидкости в месте раны.
- Сделайте прививку от ветряной оспы, если вы еще не защищены. Для получения дополнительной информации см. Файл HealthLinkBC № 44b Вакцина против ветряной оспы (ветряной оспы).
- При появлении симптомов обратитесь к врачу как можно раньше и не ходите на работу или в школу до 24 часов после начала приема антибиотиков, если температура не исчезнет.
8 признаков стрептококковой инфекции
Многие вещи могут вызвать воспаление. Одна из причин, особенно у детей и молодых людей, — это бактерии, вызывающие ангины.Streptococcus pyogenes (Streptococcus группы А) — официальное название бактерии.
Одна из причин, особенно у детей и молодых людей, — это бактерии, вызывающие ангины.Streptococcus pyogenes (Streptococcus группы А) — официальное название бактерии.
Вирусы также могут вызывать боль в горле, в том числе:
Другие факторы, которые могут вызвать боль в горле, включают:
Аллергии
Сухой воздух
ГЭРБ (гастроэзофагеальная рефлюксная болезнь)
ВИЧ
Раздражители, такие как табачный дым или острая пища
Мышечное напряжение из-за громкого или длительного разговора и крика
Опухоли
Каковы общие симптомы стрептококковой инфекции?
Когда у вас стрептококк, вы обычно обнаруживаете, что у вас саднение в горле, и вам больно глотать. Боль в горле, если она вызвана стрептококком, разовьется очень быстро, а не постепенно, как при многих других видах боли в горле. Другие симптомы часто включают:
Боль в горле, если она вызвана стрептококком, разовьется очень быстро, а не постепенно, как при многих других видах боли в горле. Другие симптомы часто включают:
Лихорадка 101 F или выше
Озноб
Боли в теле
Потеря аппетита
Увеличение лимфатических узлов на шее
Очень мало красные пятна на задней части нёба
Красные и опухшие миндалины (две круглые шишки в задней части горла — вы также можете увидеть белые пятна на них или где-либо еще в горле)
Проблемы с глотанием
Боль в горле
Продолжение
Симптомы у детей
Стрептококковая ангина чаще встречается у детей, чем у взрослых, и чаще всего у детей в возрасте 5-15 лет. Если у вашего ребенка ангина, у него также могут быть такие симптомы, как:
Если у вашего ребенка ангина, у него также могут быть такие симптомы, как:
Вы также можете увидеть красную сыпь, похожую на наждачную бумагу, которая начинается в области лица и шеи, а затем распространяется на остальную часть тела. Это могло быть признаком скарлатины. Вам следует позвонить своему врачу, если у вас или у вашего ребенка наблюдаются какие-либо симптомы стрептококка или вы видите эту сыпь.
Чем не является стрептококковая инфекция горла
Ее легко спутать с другими заболеваниями, поэтому полезно знать, что это не так:
Это не вирус — вирусы нельзя вылечить с помощью антибиотиков.
Обычно не бывает насморка, кашля или красных глаз. Обычно это признаки вируса или аллергии.
Это не опасно для жизни. Но если оставить его без лечения, ангина в некоторых случаях может привести к более серьезным осложнениям.
Стрептококковая инфекция в горле
Бактерии, вызывающие стрептококк, очень заразны.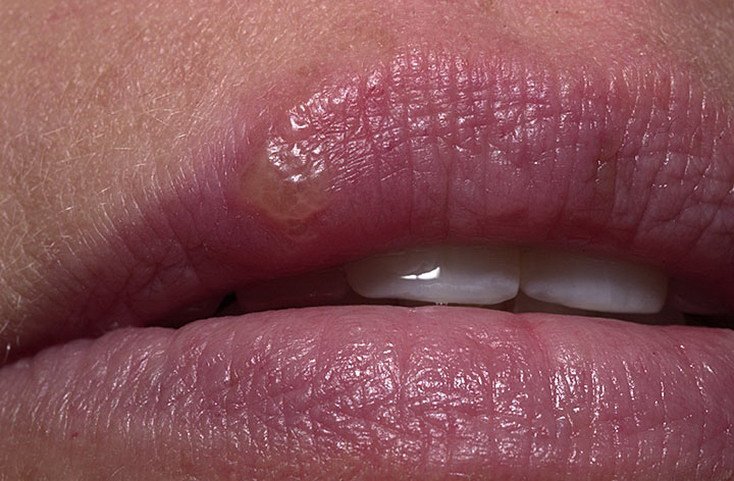 Вы можете передать его при близком контакте, включая чихание и рукопожатие, или при обмене чужими личными вещами.
Вы можете передать его при близком контакте, включая чихание и рукопожатие, или при обмене чужими личными вещами.
Обязательно часто мойте руки и будьте осторожны, не касаясь предметов, если у кого-то в вашем доме стрептококковая инфекция.
Бактериальные инфекции кожи: импетиго и MRSA
Какие виды бактерий могут вызывать инфекционные кожные инфекции?
Определенные бактерии обычно живут на коже многих людей, не причиняя вреда. Однако эти бактерии могут вызывать кожные инфекции, если попадают в организм через порезы, открытые раны или другие разрывы кожи. Симптомы могут включать покраснение, отек, боль или гной.
Насколько серьезны бактериальные инфекции кожи?
Хотя многие бактериальные кожные инфекции протекают в легкой форме и легко поддаются лечению, некоторые из них могут стать очень серьезными и даже опасными для жизни.Кроме того, некоторые бактериальные инфекции могут передаваться другим. Вот почему профилактика так важна.
Какие две наиболее распространенные бактерии вызывают кожные инфекции?
- Стрептококк группы А (ГАЗ), часто называемый «стрептококком».
- Золотистый стафилококк, обычно называемый «стафилококком».
Импетиго
Что такое импетиго?
Импетиго — распространенная бактериальная инфекция кожи, вызываемая стрептококком группы A (GAS) или «стрептококком».«
Что такое стрептококк группы А (ГАЗ)?
Стрептококк группы А (ГАЗ) или «стрептококк» — это обычная бактерия (бактерия — это форма множественного числа в единственном числе, бактерия), которая обнаруживается на коже или в горле («ангина»). Люди могут переносить ГАЗ и не иметь симптомов болезни, или у них могут развиться относительно легкие кожные инфекции, включая импетиго.
Как распространяется импетиго?
Стрептококк группы A (GAS) или «стрептококк» могут передаваться при прямом контакте от человека к человеку с инфицированным. ГАЗ также может быть получен косвенно через контакт с предметом (например, борцовским ковриком, снаряжением, полотенцем, бритвой или мобильным телефоном), зараженным бактериями.
ГАЗ также может быть получен косвенно через контакт с предметом (например, борцовским ковриком, снаряжением, полотенцем, бритвой или мобильным телефоном), зараженным бактериями.
Каковы симптомы импетиго?
- Симптомы обычно проявляются через 1-3 дня после заражения.
- Язвы (поражения) начинаются с маленьких красных пятен, обычно на лице (особенно вокруг носа и рта), но могут появиться на любом участке тела.
- Язвы часто зудят, но обычно не болезненны.
- Язвы превращаются в волдыри, которые открываются и выделяют жидкость — эта жидкость содержит инфекционные бактерии, которые могут заразить других при контакте с ней.
- Через несколько дней разорванные волдыри образуют плоскую толстую корку медового (желтовато-коричневого) цвета, которая со временем исчезает, оставляя красные следы, которые заживают без образования рубцов.
- Могут быть опухшие железы (увеличенные лимфатические узлы), но обычно нет лихорадки.

- Щелкните здесь, чтобы просмотреть фотографию импетиго на лице из DermAtlas .
Что делать спортсменам, если они думают, что у них импетиго?
В то время как легкие случаи импетиго можно лечить без посещения врача, спортсменам рекомендуется, чтобы медицинский работник определил, какой у них тип инфекции, как его лечить и является ли оно заразным. Если инфекция заразна, спортсмены не должны тренироваться или соревноваться до тех пор, пока их врач не разрешит им вернуться.
В начало
Вернуться к содержанию
Метициллин-устойчивый золотистый стафилококк (MRSA)
Что такое золотистый стафилококк?
Staphylococcus aureus («стафилококк») — это бактерия, которая переносится на коже или в носу примерно от 25% до 30% здоровых людей, не вызывая инфекции — это называется колонизацией.Бактерии стафилококка являются одной из наиболее частых причин кожных инфекций в США. Большинство этих кожных инфекций незначительны (например, прыщи и фурункулы), не передаются другим людям (не заразны) и обычно поддаются лечению без антибиотиков. Однако некоторые стафилококковые бактерии устойчивы к определенным антибиотикам — один из них называется MRSA.
Однако некоторые стафилококковые бактерии устойчивы к определенным антибиотикам — один из них называется MRSA.
Что такое MRSA?
MRSA означает устойчивый к метициллину золотистый стафилококк. MRSA — это стафилококковая бактерия, которую некоторые антибиотики семейства пенициллинов могут лечить, но не могут.Когда инфекция устойчива к лекарству, она называется сопротивлением . Однако другие антибиотики, не являющиеся пенициллиновыми, могут эффективно лечить большинство инфекций MRSA.
| Инфекция MRSA на руке |
Что вызывает устойчивость к антибиотикам?
Наибольшая устойчивость к антибиотикам возникает из-за неправильного их приема. Примеры:
- Неполное использование: невыполнение всего рецепта антибиотика (часто из-за того, что люди начинают чувствовать себя лучше и перестают принимать лекарство).
- Неправильное использование: прием антибиотиков от вирусной инфекции (антибиотики НЕ лечат вирусные инфекции, такие как простуда или грипп).

- Ненужное применение: прием антибиотиков «на всякий случай» (например, прием их перед отпуском или специальным мероприятием, чтобы попытаться предотвратить болезнь).
Важно принимать рецептурные лекарства только по назначению врача и принимать все лекарства, даже если вы чувствуете себя лучше до того, как выписали рецепт.
Насколько серьезно MRSA?
Хотя поставщики медицинских услуг могут лечить большинство кожных инфекций MRSA в своих офисах, MRSA может быть очень серьезным и даже привести к смерти. MRSA может вызывать пневмонию или тяжелые инфекции крови, костей, хирургических ран, сердечных клапанов и легких. MRSA может быть смертельным, если его не выявить и не лечить эффективными антибиотиками.
Как можно заразиться MRSA?
Чаще всего MRSA передается при прямом кожном контакте с инфицированным человеком.
MRSA также может передаваться при непрямом контакте (например, при контакте с циновкой, на которой есть инфицированный дренаж, или при совместном использовании полотенца или мобильного телефона с кем-то, у кого есть MRSA).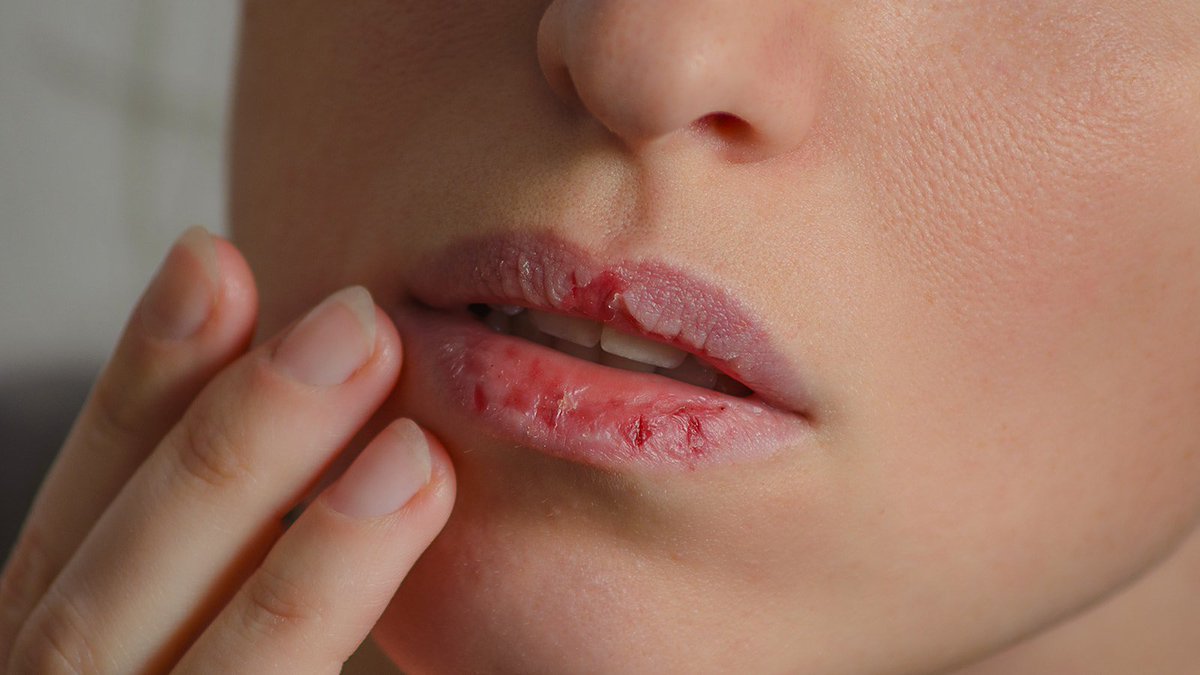 Из-за этого никогда не делятся с предметами личной гигиены и здоровья.
Из-за этого никогда не делятся с предметами личной гигиены и здоровья.
Где на коже появляется MRSA и каковы симптомы?
ИнфекцииMRSA обычно возникают там, где есть разрыв кожи (например, порез или рана), особенно в областях, покрытых волосами (например, область бороды, задняя часть шеи, подмышки, пах, ноги или ягодицы). )
MRSA может выглядеть как шишка на коже, которая может быть красной, опухшей, теплой на ощупь, болезненной, наполненной гноем или дренирующей.Гной или дренаж содержат инфекционные бактерии, которые могут передаваться другим людям. У людей с MRSA может подниматься температура.
| Инфекция MRSA на бедре |
Как диагностируют и лечат MRSA?
В зависимости от ваших симптомов ваш лечащий врач может отправить мазок из носа или образец кожной ткани в лабораторию для выявления инфекции или подтверждения наличия у вас MRSA.
Ваш лечащий врач может слить гной из поражения — не делайте , а самостоятельно.
Если вам прописали антибиотик, принимайте его точно так, как указано, и принимайте все лекарство, даже если инфекция улучшится или пройдет до того, как вы закончите прием всего рецепта. Если инфекция не улучшится в течение нескольких дней, обратитесь к своему врачу.
В начало
Вернуться к содержанию
Различные типы стрептококков
Стрептококк группы АСтрептококк группы А, иногда называемый ГАЗ, имеет тенденцию поражать горло и кожу.Люди могут переносить ГАЗ в этих областях, но при этом не проявлять никаких симптомов болезни. Большинство инфекций, вызванных стрептококком A, вызывают относительно легкое заболевание, но в редких случаях эти бактерии могут привести к тяжелому и даже опасному для жизни заболеванию.
Стрептококковая инфекция A распространяется через прямой контакт со слизью из носа или горла инфицированных людей или через контакт с инфицированными ранами или язвами. (1) Заболевания, вызванные стрептококковой инфекцией, включают:
Стрептококковая ангина В общем, стрептококковая ангина — легкое заболевание, но может быть очень болезненным.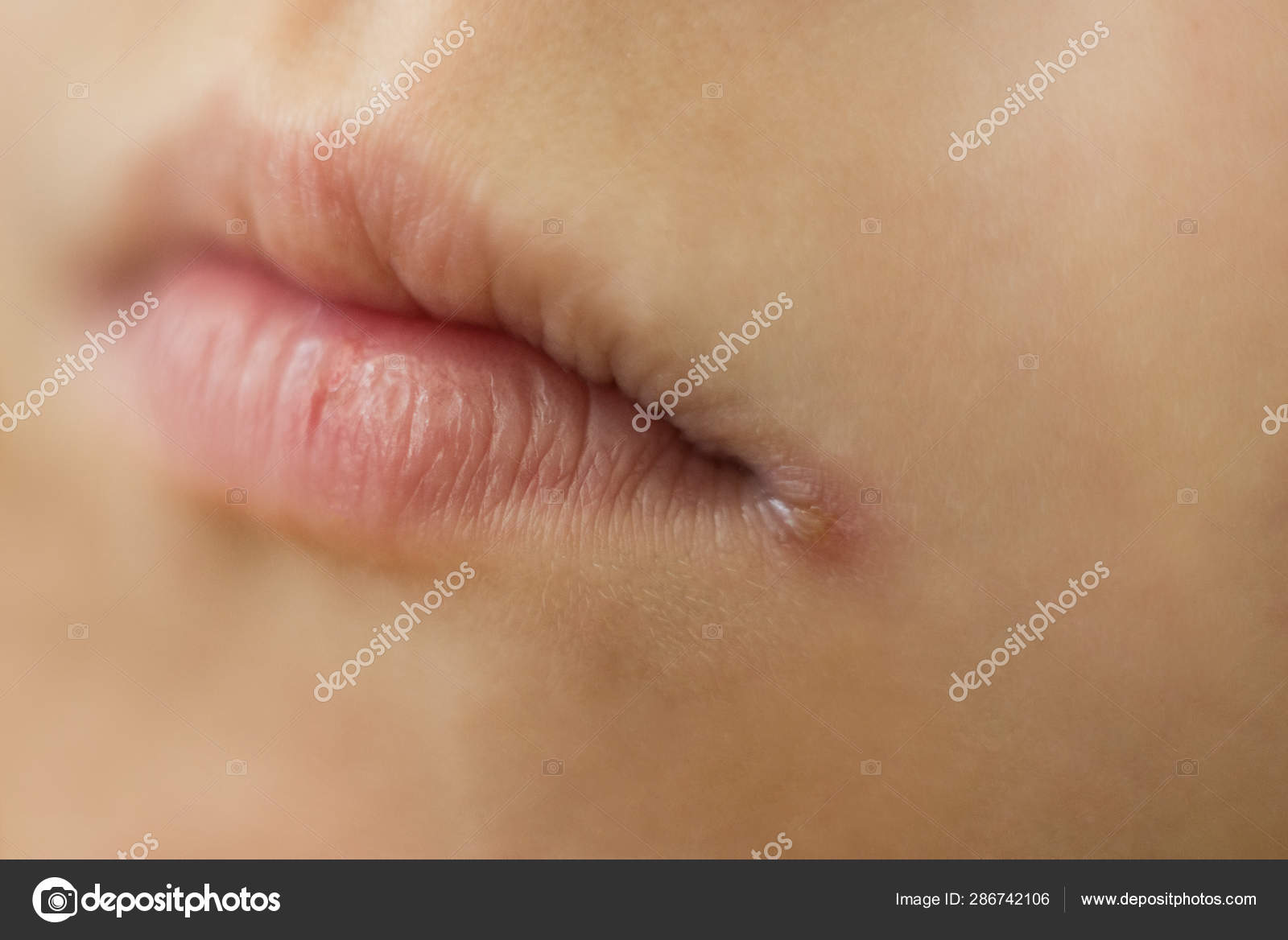 Симптомы включают боль в горле, которая возникает очень быстро, боль при глотании, лихорадку, красные и опухшие миндалины (иногда с белыми пятнами или полосками гноя), маленькие красные пятна на нёбе и увеличение лимфатических узлов в передней части рта. шея. Стрептококковая ангина также может сопровождаться головной болью, болью в животе, тошнотой или рвотой, особенно у детей. Заболевание обычно проявляется через два-пять дней после заражения.
Симптомы включают боль в горле, которая возникает очень быстро, боль при глотании, лихорадку, красные и опухшие миндалины (иногда с белыми пятнами или полосками гноя), маленькие красные пятна на нёбе и увеличение лимфатических узлов в передней части рта. шея. Стрептококковая ангина также может сопровождаться головной болью, болью в животе, тошнотой или рвотой, особенно у детей. Заболевание обычно проявляется через два-пять дней после заражения.
Врач не может определить, есть ли у кого-то фарингит, просто взглянув на него, поэтому необходим диагностический тест.Быстрый стресс-тест включает взятие мазка из горла и выполнение лабораторного теста, чтобы выяснить, является ли ГАЗ причиной заболевания.
В то время как боль в горле чаще всего вызывается вирусами, ангина вызывается бактериями, поэтому ее можно лечить только антибиотиками.
Хотя ангина может заболеть любой человек, она чаще встречается у детей школьного возраста от 5 до 15 лет. Родители и взрослые, которые часто контактируют с детьми этого возраста, с большей вероятностью заболеют стрептококком, чем взрослые, которые не болеют.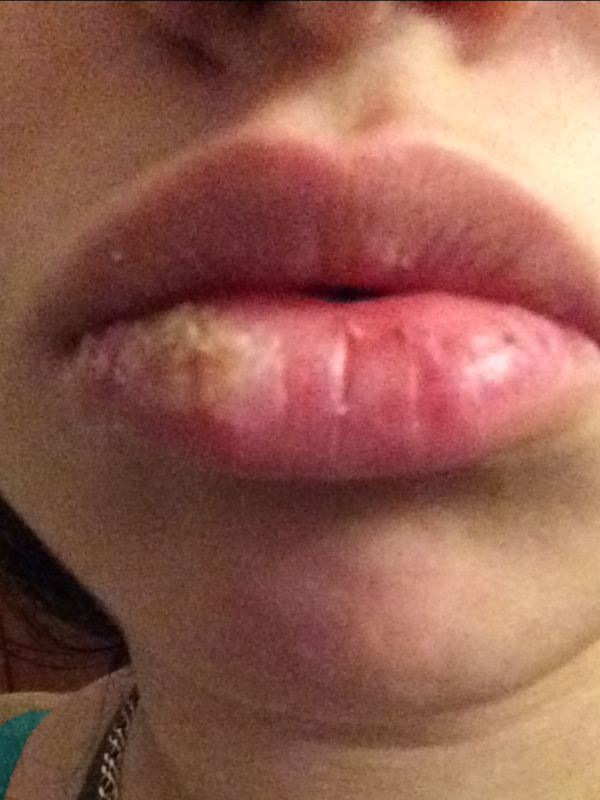 (2)
(2)
Скарлатина Скарлатина, также называемая скарлатиной, представляет собой относительно легкое заболевание, характеризующееся очень красной болью в горле, красной сыпью, напоминающей наждачную бумагу, и «клубничным», или красным и бугристым. язык. Другие симптомы могут включать жар, увеличение лимфатических узлов на шее, беловатый налет на языке и ярко-красную кожу в подмышечной области, локте или паху.
Заболевание обычно начинается с лихорадки и боли в горле. Сыпь, вызванная токсином, вырабатываемым бактериями стрептококка A, обычно появляется на день или два позже, хотя может начаться до болезни или до семи дней спустя.
Скарлатина очень заразна. Он может передаваться от человека к человеку, когда инфицированный человек кашляет или чихает: бактерии переносятся в воздухе маленькими капельками. Вы можете заболеть, вдохнув эти капли или прикоснувшись к чему-то, на что эти капли приземлились, и коснувшись носа или рта. Питье из одного стакана или есть из той же тарелки, что и инфицированный человек, также может распространить болезнь.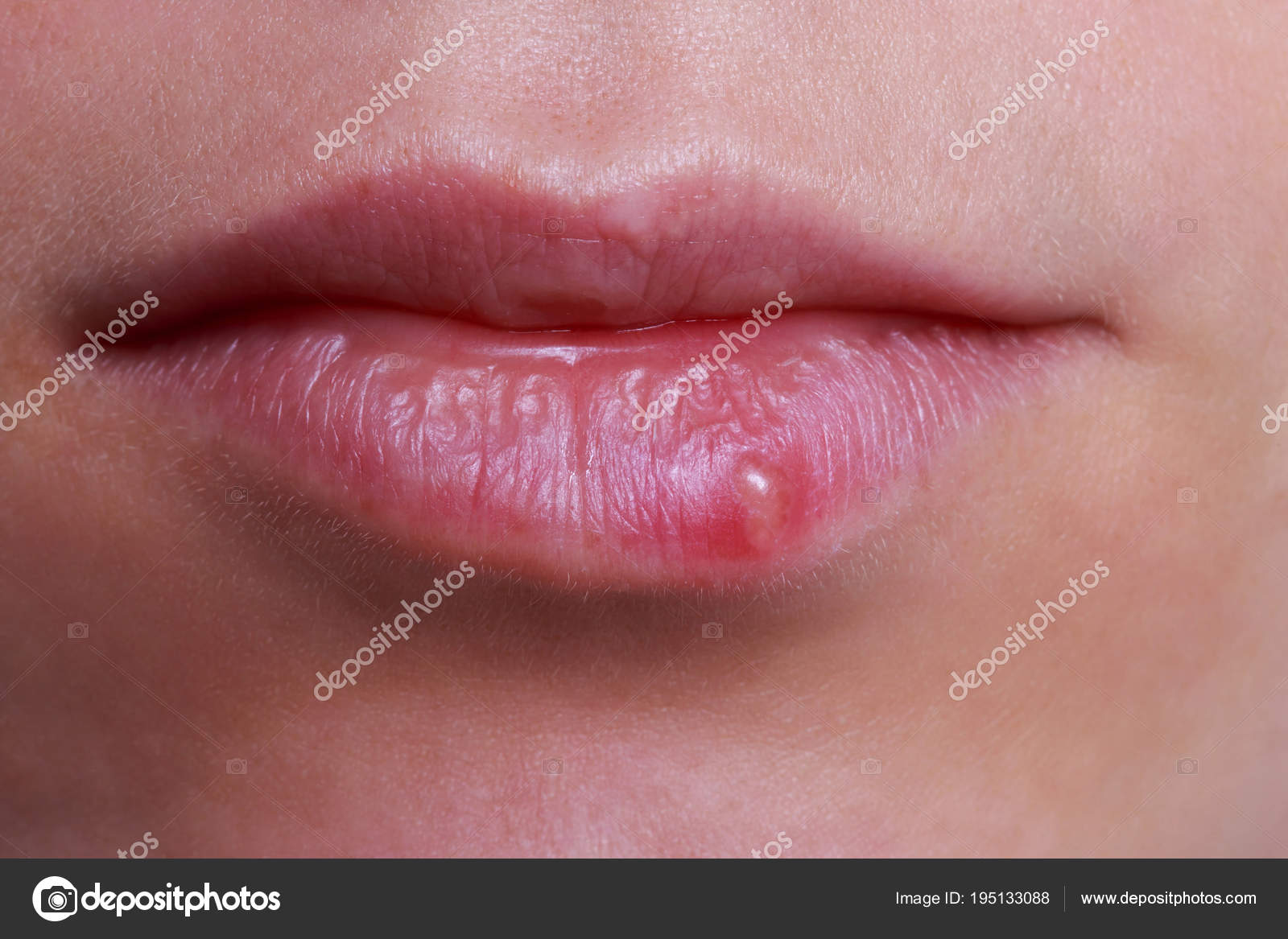 Также возможно получить язвы от скарлатины на коже, вызванные ГАЗОМ.
Также возможно получить язвы от скарлатины на коже, вызванные ГАЗОМ.
Скарлатина лечится курсом антибиотиков. Иногда возникают осложнения, которые могут включать абсцессы вокруг миндалин, увеличение лимфатических узлов на шее, инфекции носовых пазух и уха. Другие, более редкие осложнения могут поражать сердце, включая ревматизм и заболевание почек.
Как и стрептококковая ангина, скарлатина чаще встречается у детей, чем у взрослых, особенно в возрасте от 5 до 15 лет. Тесный контакт с инфицированным человеком является самым большим фактором риска заражения.Вакцины от скарлатины нет, но люди могут защитить себя, соблюдая правила гигиены, в том числе используя салфетку, чтобы прикрыть рот при чихании или кашле, часто мыть руки, использовать дезинфицирующее средство для рук на спиртовой основе, если мыло и вода недоступны, и кашлять. или чихание в верхний рукав или локоть, а не в руки, если платок недоступен. (3)
Импетиго Это инфекция верхних слоев кожи, которая обычно начинается, когда бактерии попадают в порез, царапину или укус насекомого. Обычно он вызывается бактериями Staphylococcus aureus, но также может быть вызван стрептококком А. Чаще всего встречается у детей в возрасте от 2 до 6 лет.
Обычно он вызывается бактериями Staphylococcus aureus, но также может быть вызван стрептококком А. Чаще всего встречается у детей в возрасте от 2 до 6 лет.
Симптомы начинаются с зудящих красных или прыщавых язв, окруженных красной кожей, обычно на лице. , руки или ноги, заполненные гноем. Импетиго заразно и может передаваться через язвы или выделения из носа инфицированного человека. Его можно вылечить курсом антибиотиков. (4)
Постстрептококковый гломерулонефрит Также называемое ПСГН, это заболевание почек, которое может развиться после инфекции стрептококка А.ПСГН — это не ГАЗ-инфекция почек. Это результат того, что иммунная система организма борется с инфекцией, вызываемой стрептококком А. ПСГН обычно возникает через 10 дней после ангины или скарлатины и примерно через три недели после кожной инфекции, вызванной стрептококком А.
Симптомы ПСГН включают темную, красновато-коричневую мочу, отек на лице, руках и ногах, уменьшение количества мочи или уменьшение потребности в мочеиспускании и утомляемость.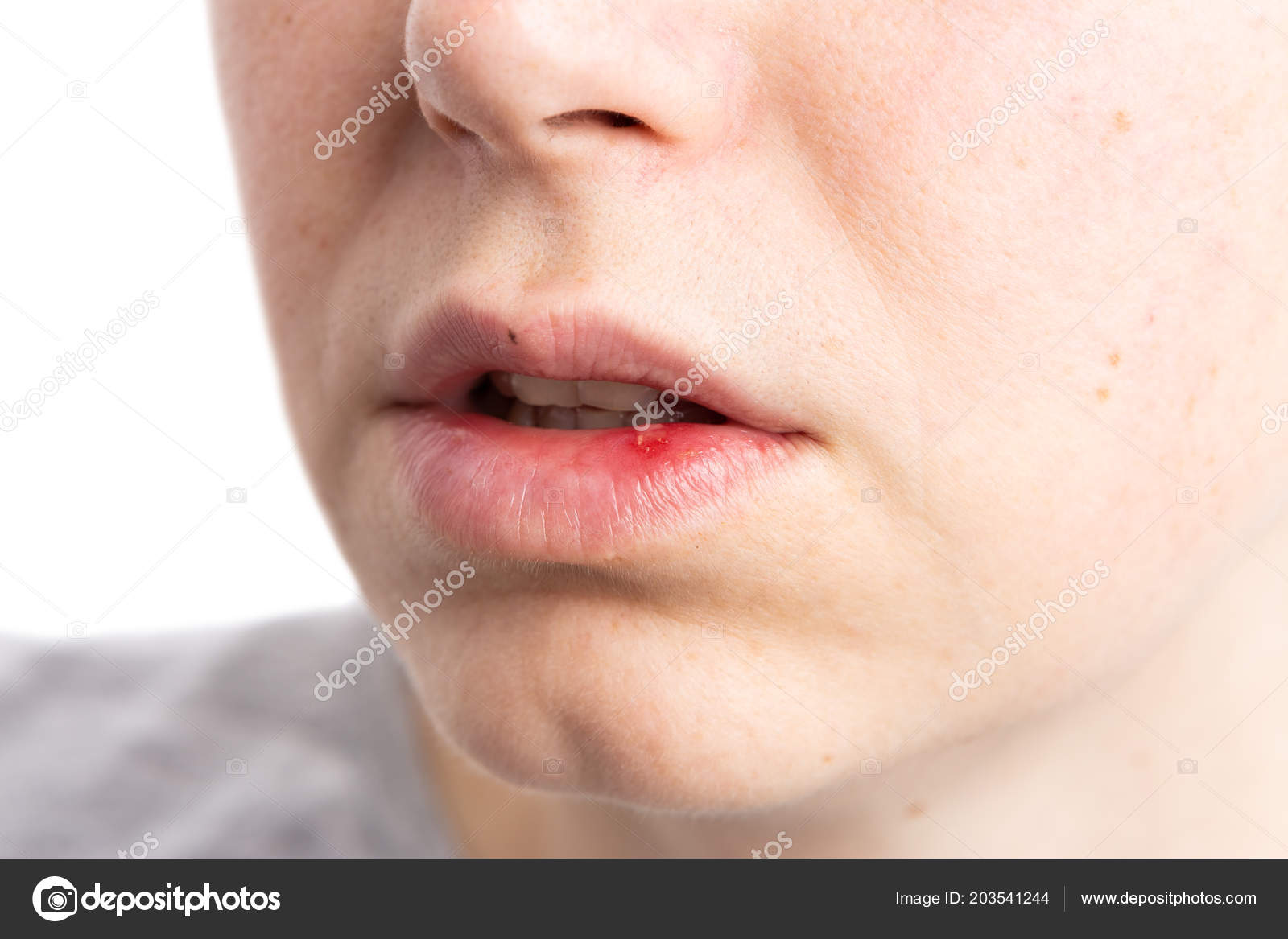
Состояние лечится путем купирования симптомов, включая ограничение потребления соли и воды или назначение лекарств для уменьшения отека.Антибиотики также могут помочь убить любые бактерии стрептококка А, оставшиеся в организме.
Большинство людей с ПСГН выздоравливают в течение нескольких недель, но в редких случаях может произойти длительное повреждение почек, включая почечную недостаточность. (5)
Стрептококк группы B
Стрептококк группы B, также известный как стрептококк группы B или GBS, представляет собой тип бактерий, которые могут вызывать заболевания у людей всех возрастов, хотя они могут быть особенно тяжелыми у новорожденных, чаще всего вызывая сепсис, пневмония и менингит.У взрослых наиболее распространенные проблемы со здоровьем, вызываемые СГБ, включают инфекции мочевыводящих путей, инфекции кожи, инфекции кровотока, пневмонию, инфекции кожи и мягких тканей, а также инфекции костей и суставов.
У младенцев стрептококковая инфекция B протекает с ранним или поздним началом. Раннее начало возникает у детей младше 1 недели, и инфекция чаще всего передается от матери к ребенку во время родов. Симптомы инфекции стрептококка B у новорожденных обычно развиваются в течение первых нескольких часов или дней после родов и включают в себя вялость или отсутствие реакции, плохое кормление, хрюканье при дыхании и необычно быстрое или медленное дыхание и сердцебиение.(6)
Раннее начало возникает у детей младше 1 недели, и инфекция чаще всего передается от матери к ребенку во время родов. Симптомы инфекции стрептококка B у новорожденных обычно развиваются в течение первых нескольких часов или дней после родов и включают в себя вялость или отсутствие реакции, плохое кормление, хрюканье при дыхании и необычно быстрое или медленное дыхание и сердцебиение.(6)
Антибиотики, назначаемые матери во время родов, могут помочь предотвратить распространение инфекции на ребенка.
Поздняя инфекция стрептококка B у младенцев возникает в возрасте от одной недели до трех месяцев и иногда передается от матери к ребенку, но также может происходить из другого источника.
Раньше раннее начало было наиболее распространенным типом инфекции стрептококка B у новорожденных, но из-за усилий по профилактике как раннее начало, так и позднее возникают с одинаково низкой частотой, согласно CDC.
У взрослых инфекция стрептококка B встречается реже, чем у младенцев, но может поразить любого.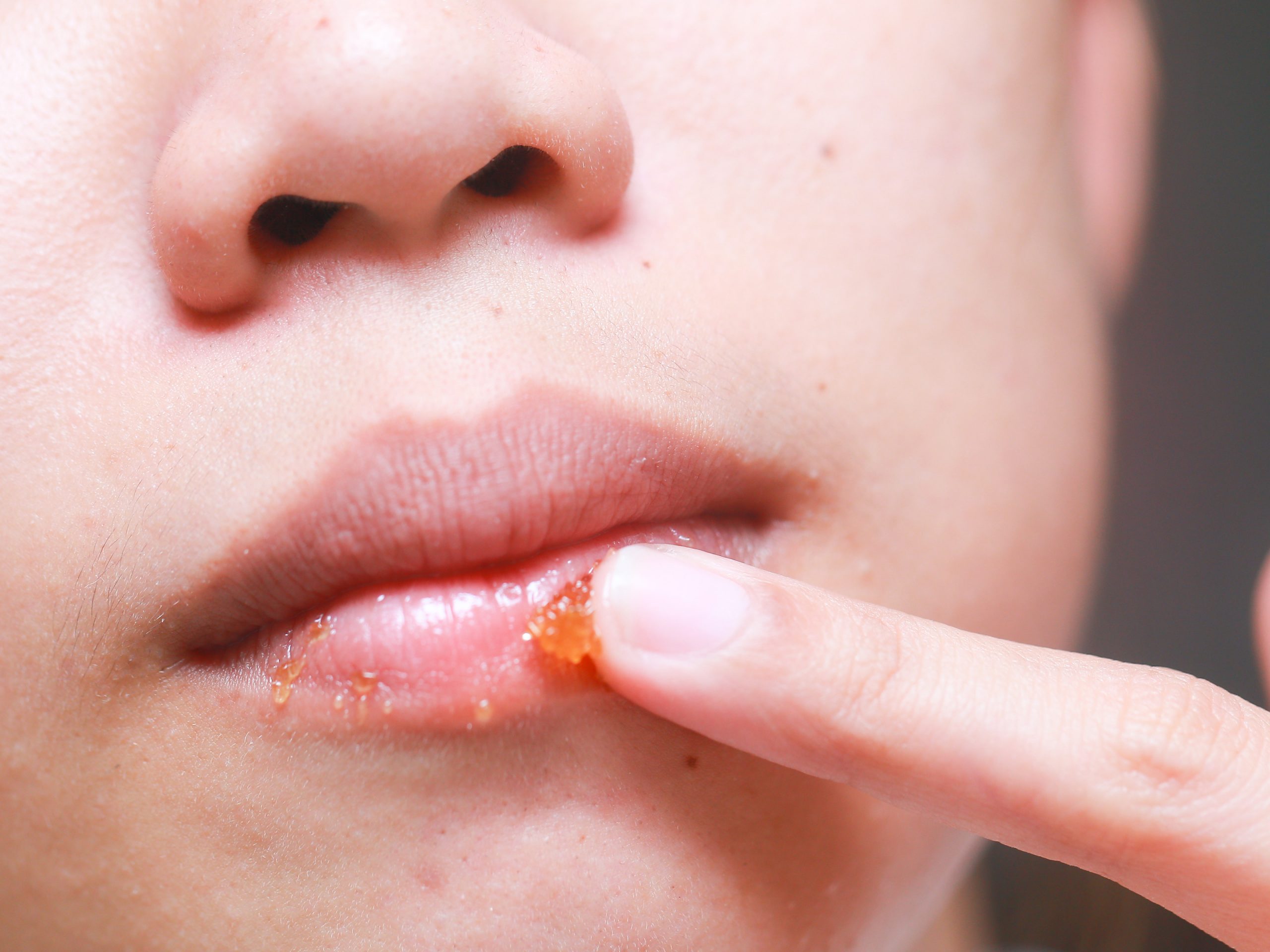 Источники заболевания, вызываемого GBS у взрослых, неизвестны, но бактерии присутствуют в желудочно-кишечном тракте и могут быть источником инфекции.
Источники заболевания, вызываемого GBS у взрослых, неизвестны, но бактерии присутствуют в желудочно-кишечном тракте и могут быть источником инфекции.
Если инфекция приводит к сепсису или пневмонии, она может быть смертельной. По данным CDC, в среднем 1 из 20 небеременных взрослых с инвазивной инфекцией стрептококка B умирает. Вероятность заражения стрептококком B увеличивается с возрастом. Молодые люди, у которых нет других заболеваний, имеют более низкий риск смерти от СГБ.(7)
Стрептококки групп C и GСтрептококки групп C и G изучены гораздо меньше, чем стрептококки A и B, поскольку заболевания, вызываемые этими бактериями, встречаются гораздо реже.
Стрептококки групп C и G обычно обитают у животных, таких как лошади и крупный рогатый скот, и могут передаваться людям через сырое молоко или при контакте с этими животными. Бактерии также могут жить в горле и на коже человека, особенно в областях, поврежденных такими состояниями, как экзема, или на слизистых поверхностях, таких как влагалище или кишечник.
Инфекции можно лечить антибиотиками, но тяжелые инфекции могут быть смертельными, особенно если они попали в кровоток. Заболевания чаще всего встречаются у взрослых старше 75 лет. (8)
A Стрептококковая инфекция группы A
Бактерии вызывают скарлатину
Бактерии группы A Streptococcus или стрептококк группы A вызывают скарлатину. Бактерии иногда выделяют яд (токсин), вызывающий сыпь — «скарлатину» скарлатины.
Как заболеть скарлатиной
Стрептококковая инфекция группы А живет в носу и горле и может легко передаваться другим людям.Важно знать, что все инфицированные люди не имеют симптомов или кажутся больными. Зараженные люди распространяют бактерии при кашле или чихании, в результате чего из дыхательных путей образуются маленькие капельки, содержащие бактерии.
Люди могут заболеть, если они:
- Вдохните эти капли
- Дотронуться до чего-нибудь с каплями, а затем коснуться его рта или носа
- Пить из одного стакана или есть из одной тарелки с больным
- Язвы прикосновения на коже, вызванные стрептококком группы А (импетиго)
В редких случаях люди могут передавать стрептококк группы A через пищу, с которой неправильно обращаются (посетите страницу CDC по безопасности пищевых продуктов). Эксперты не считают, что домашние животные или предметы домашнего обихода, например игрушки, распространяют эти бактерии.
Эксперты не считают, что домашние животные или предметы домашнего обихода, например игрушки, распространяют эти бактерии.
- Очень красный, боль в горле
- Лихорадка (101 ° F или выше)
- Беловатый налет на языке в начале болезни
- «Клубничный» (красный и бугристый) язык
- Красная кожная сыпь, напоминающая наждачную бумагу
- Ярко-красная кожа в складках подмышек, локтей и паха (область, где живот встречается с бедрами)
- Увеличение лимфоузлов на шее
Другие общие симптомы:
- Головная боль или ломота в теле
- Тошнота, рвота или боль в животе
Скарлатина: чего ожидать
Как правило, скарлатина — легкая инфекция.Обычно заболевание, вызванное стрептококком группы А, занимает от двух до пяти дней. Заболевание обычно начинается с повышения температуры тела и боли в горле. Также может быть озноб, рвота или боль в животе. Язык может иметь беловатый налет и опухать. Он также может иметь «клубничный» вид (красный и бугристый). Горло и миндалины могут быть очень красными и болезненными, а глотание может быть болезненным.
Он также может иметь «клубничный» вид (красный и бугристый). Горло и миндалины могут быть очень красными и болезненными, а глотание может быть болезненным.
Обычно через день-два после начала болезни появляется красная сыпь. Однако сыпь может появиться до болезни или до 7 дней спустя.Сначала сыпь может появиться на шее, подмышках и паху (в области, где живот встречается с бедрами). Со временем сыпь распространяется по телу. Сыпь обычно начинается с небольших плоских пятен, которые постепенно превращаются в мелкие неровности, напоминающие наждачную бумагу.
Хотя щеки могут выглядеть покрасневшими (румяными), вокруг рта может быть бледная область. Кожные складки подмышек, локтей и паха могут стать более красными, чем остальная сыпь. Сыпь от скарлатины проходит примерно через 7 дней.По мере исчезновения сыпи кожа вокруг кончиков пальцев рук и ног и в области паха может отслаиваться. Этот пилинг может длиться до нескольких недель.
Дети и некоторые взрослые подвергаются повышенному риску
Любой может заболеть скарлатиной, но есть некоторые факторы, которые могут увеличить риск заражения этой инфекцией.
Скарлатина, как и ангина, чаще встречается у детей, чем у взрослых. Чаще всего встречается у детей от 5 до 15 лет. У детей младше 3 лет встречается редко.К взрослым, подверженным повышенному риску скарлатины, относятся:
- Родители детей школьного возраста
- Взрослые, часто контактирующие с детьми
Тесный контакт с другим человеком, больным скарлатиной, является наиболее частым фактором риска заболевания. Например, если у кого-то скарлатина, она часто передается другим людям в их семье.
Инфекционные болезни имеют тенденцию распространяться там, где собираются большие группы людей. Переполненные условия могут увеличить риск заражения стрептококковой инфекцией группы А.Эти настройки включают:
- Школы
- Детские сады
- Военно-учебные заведения
Врачи могут проверять и лечить скарлатину
Многие вирусы и бактерии могут вызывать заболевание, включающее красную сыпь и боль в горле. Только экспресс-тест на стрептококк или посев из горла может определить, является ли причиной стрептококка группы А.
Только экспресс-тест на стрептококк или посев из горла может определить, является ли причиной стрептококка группы А.
Экспресс-тест на стрептококк включает мазок из горла и анализ мазка. Тест быстро показывает, вызывает ли болезнь стрептококк группы А.Если тест положительный, врачи могут назначить антибиотики. Если анализ отрицательный, но врач все еще подозревает скарлатину, он может взять мазок на посев из горла. Посев из горла требует времени, чтобы увидеть, растут ли стрептококковые бактерии группы А из тампона. Хотя на это требуется больше времени, посев из горла иногда выявляет инфекции, которые не учитывает экспресс-тест на стрептококк. Культивирование важно для детей и подростков, так как они могут заразиться ревматизмом в результате нелеченной инфекции скарлатины. Взрослым обычно нет необходимости делать посев из горла после отрицательного результата экспресс-теста на стрептококк.Взрослые, как правило, не подвергаются риску развития ревматической лихорадки после скарлатины.
Антибиотики быстро поправят здоровье
Врачи лечат скарлатину антибиотиками. Людям, у которых нет аллергии на пенициллин, рекомендуется использовать пенициллин или амоксициллин. Врачи могут использовать другие антибиотики для лечения скарлатины у людей с аллергией на пенициллин.
К преимуществам антибиотиков относятся:
- Уменьшение продолжительности болезни
- Уменьшение симптомов (улучшение самочувствия)
- Предотвращение распространения бактерий другим людям
- Предотвращение серьезных осложнений, таких как ревматическая лихорадка
Долгосрочные проблемы со здоровьем встречаются нечасто, но могут случиться
Осложнения возникают редко, но могут возникнуть после скарлатины.Это может произойти, если бактерии распространятся на другие части тела. Осложнения могут включать:
Лечение антибиотиками может предотвратить большинство этих проблем со здоровьем.
Защитите себя и других
Люди могут заболеть скарлатиной более одного раза. Скарлатина не защищает человека от повторного заражения в будущем. Хотя вакцины для предотвращения скарлатины нет, люди могут кое-что сделать, чтобы защитить себя и других.
Скарлатина не защищает человека от повторного заражения в будущем. Хотя вакцины для предотвращения скарлатины нет, люди могут кое-что сделать, чтобы защитить себя и других.
Хорошая гигиена помогает предотвратить инфекцию, вызванную стрептококками группы А
Лучший способ предотвратить заражение или распространение стрептококковой инфекции группы А — это часто мыть руки.Это особенно важно после кашля или чихания, а также перед приготовлением пищи или приемом пищи. Чтобы соблюдать правила гигиены, вам следует:
- Прикрывайте рот и нос салфеткой при кашле или чихании
- Положите использованные салфетки в корзину для мусора
- Кашель или чихание в верхнюю часть рукава или локоть, а не в руки, если у вас нет салфетки
- Часто мойте руки водой с мылом не менее 20 секунд
- Используйте средство для чистки рук на спиртовой основе, если мыло и вода недоступны.
Вам также следует мыть стаканы, посуду и тарелки после того, как ими воспользуется больной. После стирки эти вещи можно использовать для других.
После стирки эти вещи можно использовать для других.
Антибиотики помогают предотвратить передачу инфекции другим людям
Больным скарлатиной следует оставаться дома, не ходить на работу, в школу или в детский сад, пока они:
- Больше нет лихорадки
И - Принимали антибиотики не менее 12 часов
Принимайте рецепт в точности так, как говорит врач. Не прекращайте прием лекарства, даже если вы или ваш ребенок чувствуете себя лучше, если только врач не скажет прекратить.
Начало страницы
Профилактика и лечение стрептококковой инфекции
Основы стрептококковой инфекции
Стрептококковая инфекция в горле вызывается бактериями Streptococcus pyogenes (стрептококки группы А). Общие признаки и симптомы включают:
Если у вашего ребенка развивается стрептококковая ангина, он также может испытывать рвоту, боль в животе и головную боль.
Стрептококковая ангина очень заразна и может привести к серьезным осложнениям. Узнайте, как снизить шансы заболеть стрептококковой ангиной, а если она у вас возникнет, как лечить ее и защитить окружающих.
Узнайте, как снизить шансы заболеть стрептококковой ангиной, а если она у вас возникнет, как лечить ее и защитить окружающих.
Мытье рук — один из лучших способов предотвратить распространение обычных инфекций, в том числе ангины. Это особенно полезно, когда вы проводите время в местах, где более распространены вредные микробы, например в больницах, домах престарелых, детских садах и школах.
Регулярно мойте руки в течение дня, особенно:
- перед тем, как приготовить или съесть пищу
- перед тем, как коснуться глаз, носа или рта
- до и после того, как вы проведете время с больным человеком
- после вас воспользоваться ванной или сменить подгузник
- после чихания, кашля или высморкавания
Проведение рук под водой в течение нескольких секунд недостаточно, чтобы убить микробы.Сделайте счет!
Смочите руки чистой водой. Затем вспеньте мылом. Потрите руки спереди и сзади, между пальцами и под ногтями не менее 20 секунд. Это примерно столько же, сколько нужно, чтобы дважды спеть песню «С днем рождения». Хорошо промойте руки. Затем вытрите их чистым полотенцем или сушилкой для рук.
Это примерно столько же, сколько нужно, чтобы дважды спеть песню «С днем рождения». Хорошо промойте руки. Затем вытрите их чистым полотенцем или сушилкой для рук.
Мытье рук водой с мылом — лучший способ сохранить их в чистоте. Иногда, когда у вас нет доступа к мылу и воде, используйте дезинфицирующее средство для рук.Он не так эффективен, но если он на 60 процентов состоит из алкоголя или более, он может убить множество микробов.
Носите с собой дезинфицирующее средство для рук, особенно если вы путешествуете куда-нибудь, где нет туалетов, раковин или чистой воды. Прочтите и следуйте инструкциям на упаковке, чтобы использовать его правильно.
Вы и члены вашей семьи можете предпринять простые шаги, чтобы остановить распространение инфекции дома. Например, если кто-то из членов вашей семьи болен стрептококками, не делитесь с ними едой, напитками, столовыми приборами и кухонными принадлежностями.Не делитесь с ними тряпками, полотенцами и наволочками. Вымойте всю посуду, кухонные принадлежности и белье в горячей мыльной воде.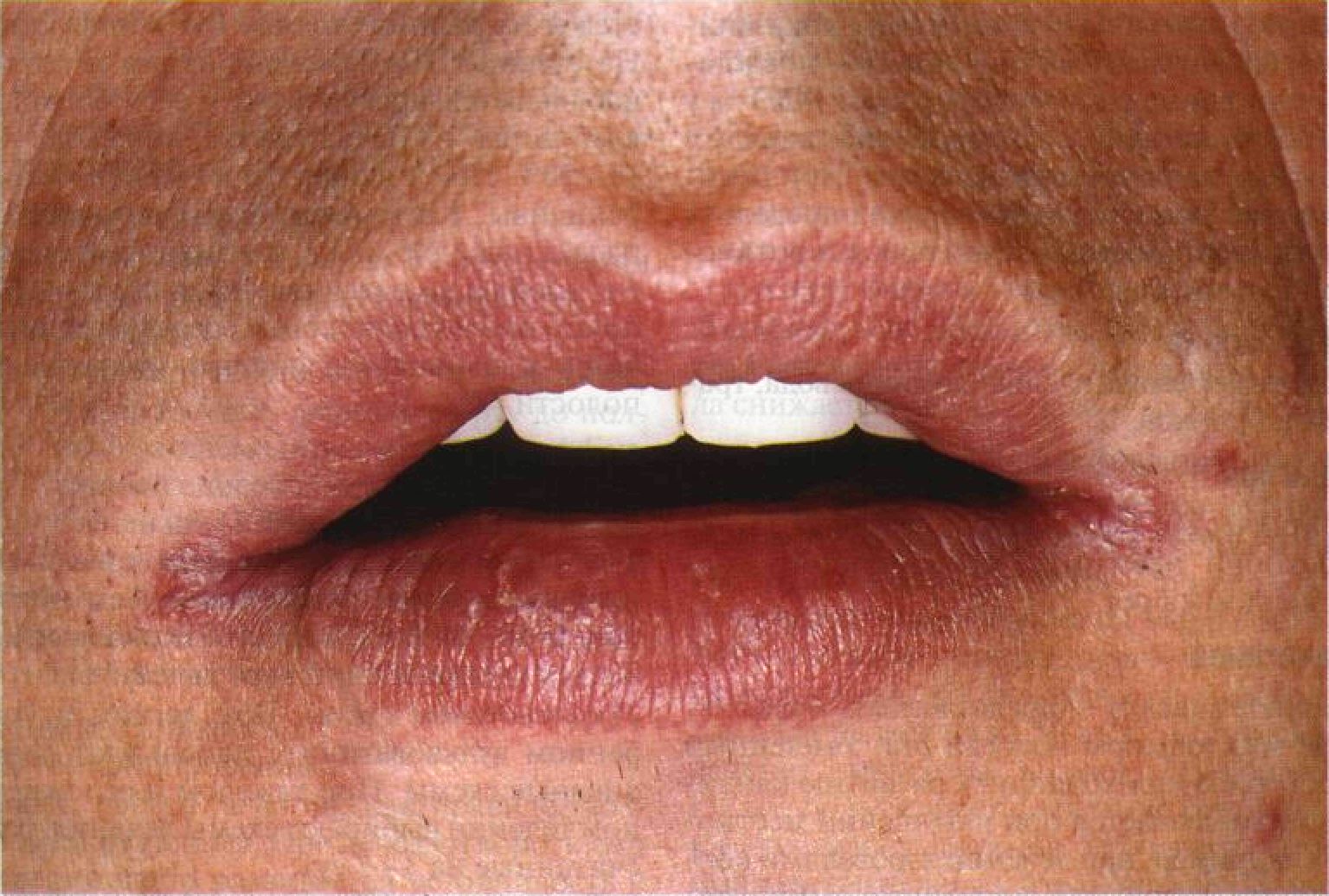 Не забывайте прикрывать рот и нос, когда чихаете или кашляете, используя салфетку или внутреннюю часть локтя.
Не забывайте прикрывать рот и нос, когда чихаете или кашляете, используя салфетку или внутреннюю часть локтя.
Если вы подозреваете, что у вас фарингит, запишитесь на прием к врачу. Они могут диагностировать у вас фарингит с помощью простого посева из горла. Если вы дали положительный результат на Streptococcus pyogenes , вам, скорее всего, пропишут антибиотики.Ваши симптомы должны начать быстро улучшаться, обычно в течение 24-48 часов после начала курса антибиотиков.
Курс антибиотиков может длиться до двух недель. Чтобы предотвратить ревматизм и другие серьезные побочные эффекты ангины, важно прекратить прием всех прописанных лекарств даже после того, как вы почувствуете себя лучше.
Помимо антибиотиков, ваш врач может посоветовать вам принимать безрецептурные лекарства для облегчения симптомов. Например, ибупрофен и ацетаминофен могут облегчить боль в горле и снизить температуру.Вы также можете полоскать горло теплой соленой водой несколько раз в день, чтобы облегчить боль в горле.
Если у вашего ребенка ангина, врач, скорее всего, посоветует вам не давать ему аспирин. Это может привести к серьезному заболеванию, которое называется синдромом Рея.
Помимо лекарств, простые диетические изменения могут помочь вам справиться с симптомами ангины. Например, пейте много воды. Это сохранит водный баланс и увлажнит горло, чтобы его было легче глотать. Выбирайте мягкие продукты, которые легко проглотить, например суп, йогурт и мороженое.Цитрусовые и острая пища, вероятно, вызовут раздражение при ангине.
Если у вас есть ребенок с ангиной горла, который не ест, попробуйте положить ему еду в блендер или предложите ему желатин или леденцы.
Отдых — одна из самых важных вещей, которые вы можете сделать для восстановления сил и поддержки вашей иммунной системы. Убедитесь, что вы выспались ночью. Не ходите на работу или учебу дома на день или два. И не занимайтесь напряженными делами, пока не почувствуете себя лучше. Отрыв от обычных занятий также может помочь остановить распространение ангины среди других членов вашего сообщества.
Иногда симптомы ангины проходят сами по себе. Но если не лечить его должным образом, ангина может привести к другим серьезным заболеваниям, включая ревматизм. Если у вашего ребенка ангина, у него с большей вероятностью разовьется это потенциально опасное для жизни осложнение. Антибиотики — единственный способ от него защититься.
Если вы считаете, что у вас или у кого-то из членов вашей семьи ангина, немедленно запишитесь на прием. Ваш врач может помочь вам вылечить инфекцию и предотвратить ее распространение среди других.
Стрептококковая инфекция — симптомы, причины, лечение
Стрептококковая инфекция горла — инфекция горла, вызванная группой А. Streptococcus бактерии, вызывающие отек и раздражение (воспаление) горла и миндалин.
Грудь — это трубка, соединяющая ваш рот с пищеводом и дыхательным горлом. Медицинское название горла — глотка. , , которые объясняют, почему боль в горле вызвана группой А
Инфекция Streptococcus также может называться стрептококковым фарингитом (воспалением горла).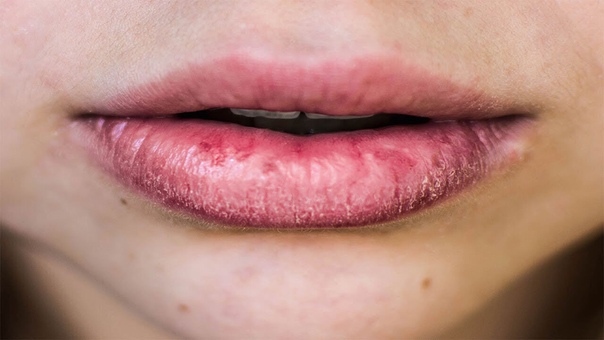 Стрептококковая ангина также может называться стрептококковой ангиной (воспаление миндалин). Стрептококковая ангина является наиболее частой бактериальной причиной боли в горле, хотя большинство случаев ангины вызвано вирусными инфекциями горла.
Стрептококковая ангина также может называться стрептококковой ангиной (воспаление миндалин). Стрептококковая ангина является наиболее частой бактериальной причиной боли в горле, хотя большинство случаев ангины вызвано вирусными инфекциями горла.
При отсутствии лечения ангина может вызвать серьезные проблемы со здоровьем в других частях тела. Колонии бактерий могут перемещаться к сердцу, почкам и другим органам. Чтобы подтвердить, вызвана ли боль в горле стрептококком группы А, используются быстрые диагностические тесты, чтобы можно было назначить незамедлительную терапию антибиотиками.
Стрептококковая ангина заразна. Инфекция может передаваться воздушно-капельным путем кому угодно, но чаще всего встречается у детей. Симптомы ангины включают боль в горле и вишнево-красные, воспаленные и опухшие миндалины. На миндалинах могут появиться белые пятна гноя. Другие симптомы включают боль при глотании, головную боль и жар.
Люди с хорошим здоровьем обычно выздоравливают от ангины дома, принимая назначенные антибиотики в соответствии с указаниями.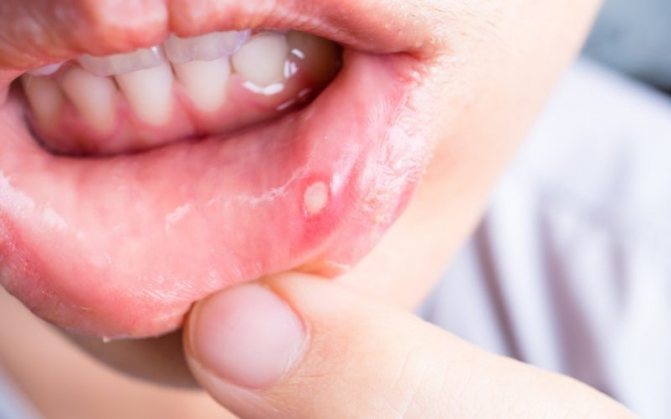 Лечение также включает меры по облегчению симптомов и поддержанию максимальной силы тела, чтобы минимизировать риск развития осложнений. Меры по уходу за собой включают отдых, прием лекарств для облегчения боли в теле и лихорадки и обильное питье.
Лечение также включает меры по облегчению симптомов и поддержанию максимальной силы тела, чтобы минимизировать риск развития осложнений. Меры по уходу за собой включают отдых, прием лекарств для облегчения боли в теле и лихорадки и обильное питье.
Для лечения ангины требуются назначенные антибиотики. Немедленно обратитесь за медицинской помощью , если у вас есть симптомы ангины, такие как боль в горле и лихорадка; если у вас диагностирован фарингит, который не проходит при приеме антибиотиков; или если есть увеличенный отек миндалин.
Осложнения фарингита, такие как ревматическая лихорадка и ревматический порок сердца, могут быть серьезными, а в редких случаях даже опасными для жизни. Немедленно обратитесь за медицинской помощью (позвоните по номеру 911) , если вы или кто-то из ваших близких не можете глотать, испытываете затрудненное дыхание или изменили бдительность или сознание.
.

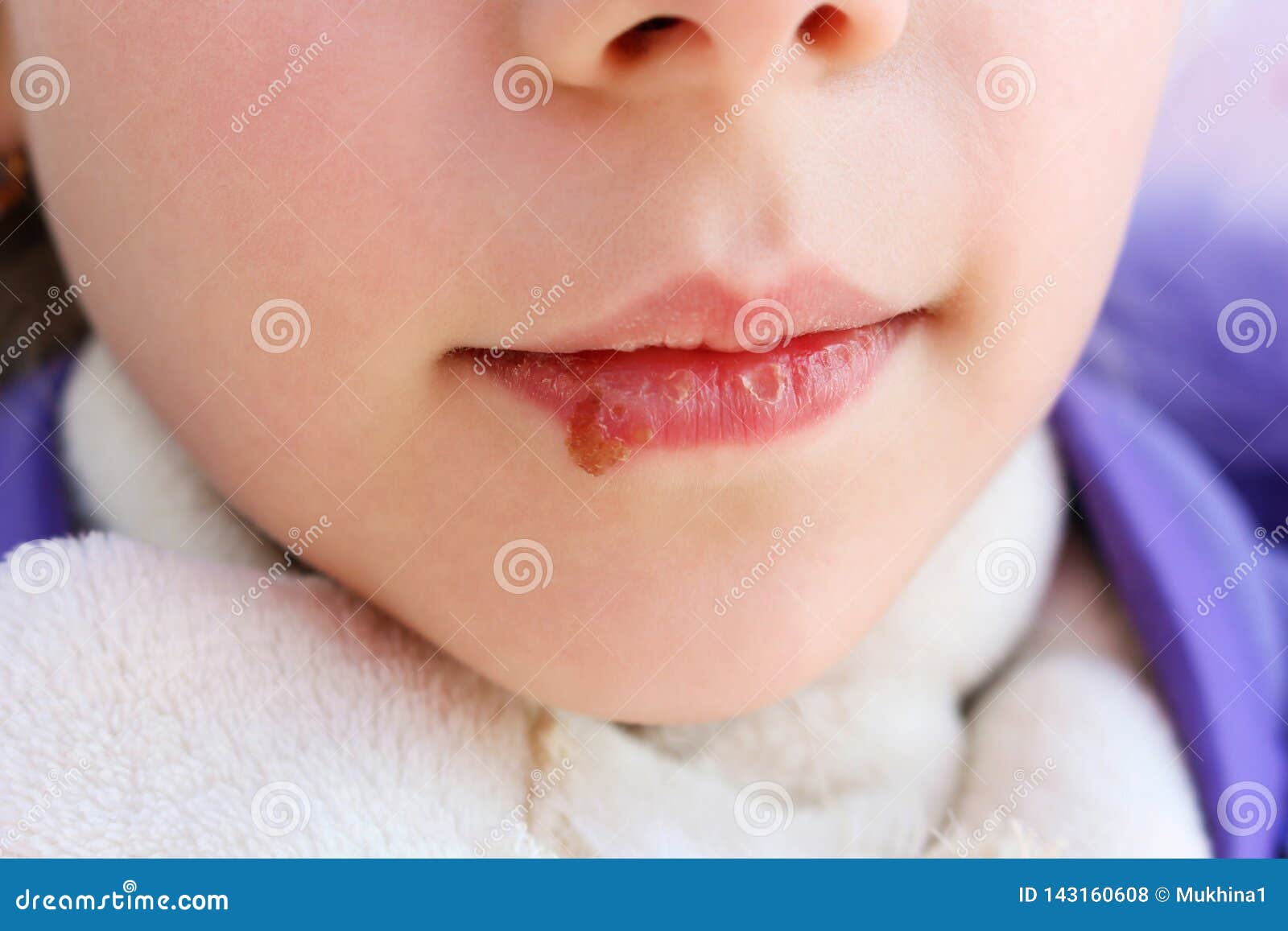 Эти участки остаются осветленными, не загорают под солнцем.
Эти участки остаются осветленными, не загорают под солнцем.
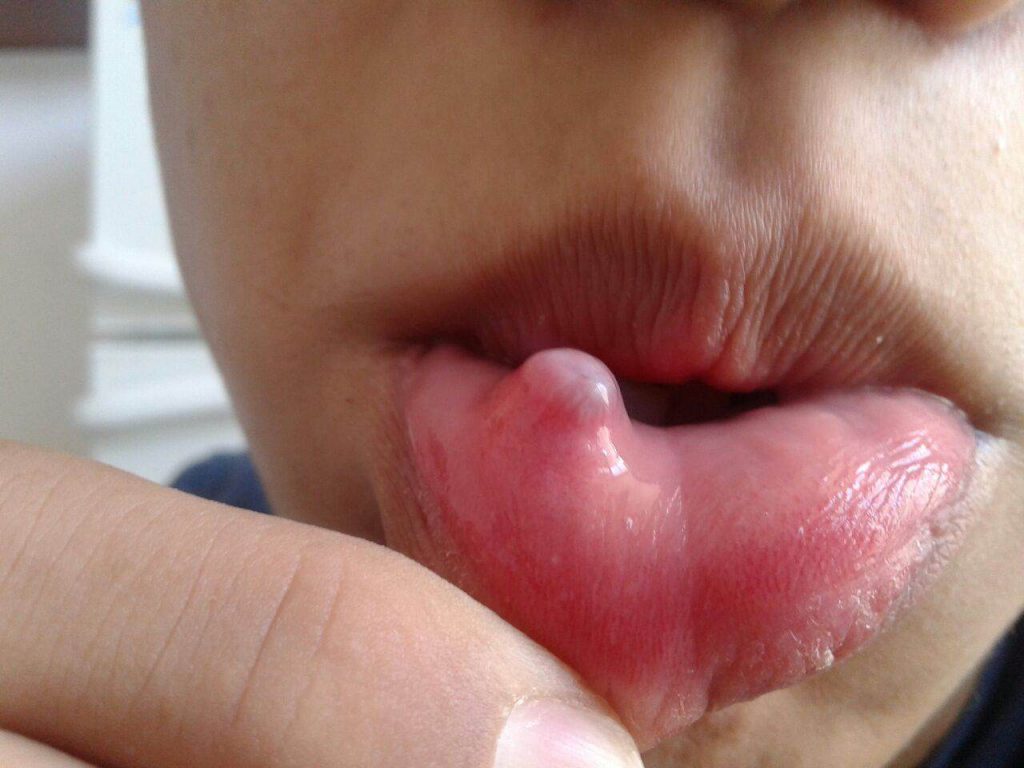
 Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот;
Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот; После вскрытия на коже образуются мокнущие поверхности ярко-розового цвета.
После вскрытия на коже образуются мокнущие поверхности ярко-розового цвета. Могут спровоцировать развитие кариеса, сепсиса, инфекционного эндокардита.
Могут спровоцировать развитие кариеса, сепсиса, инфекционного эндокардита.

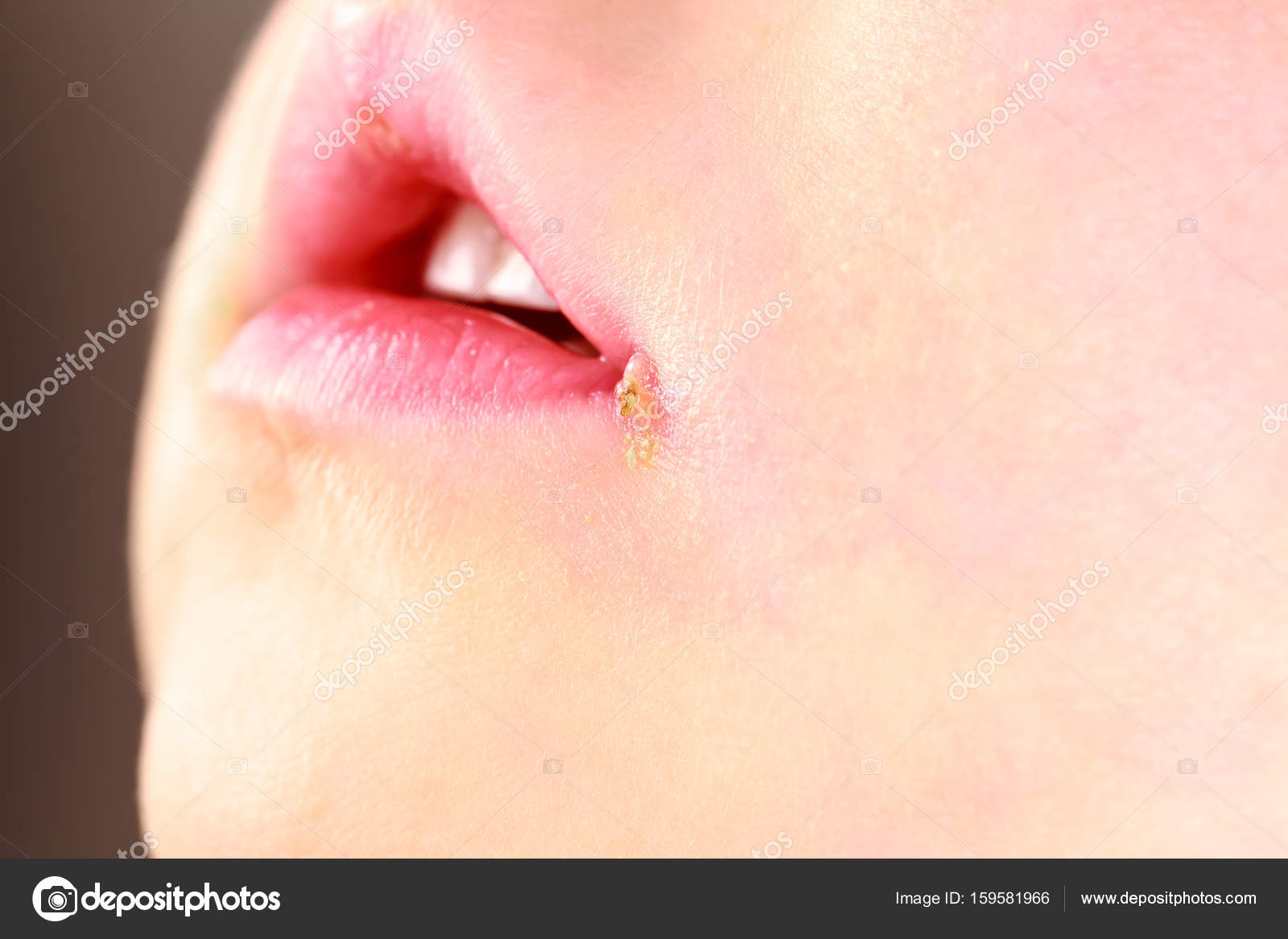

 Для этого из рациона необходимо исключить раздражающую пищу – кислую, горячую, острую, соленую и т.д. Рот нужно полоскать растворами, которые борются с микробами.
Для этого из рациона необходимо исключить раздражающую пищу – кислую, горячую, острую, соленую и т.д. Рот нужно полоскать растворами, которые борются с микробами.