Пансинусит — симптомы и лечение
Рассказывает Ираклий Якобашвили, оториноларинголог, к.м.н.
Острый синусит — это инфекционное заболевание, которое характеризуется воспалением слизистой оболочки внутри придаточных пазух носа, и длится до 4 недель. Является чрезвычайно распространенным заболеванием у детей и взрослых. Оно может возникать в результате вирусной или бактериальной инфекции. В случае вируса специальное лечение не требуется, бактериальная же инфекция протекает более тяжело и требует медикаментозной терапии. Препараты назначаются строго врачом.
Носовые пазухи – это полости, расположенные в черепе, заполненные воздухом и покрытые внутри слизистой оболочкой. Их функция заключается в согревании, очищении и увлажнении воздуха, поступающего при вдохе, а также в защите от повреждений головного мозга и глазных яблок. В дополнении к этому, они защищают нас от вирусов и бактерий и придают нашему голосу индивидуальность.
Однако в некоторых случаях они сами становятся очагами инфекции. Это происходит, когда закрываются выводные протоки носовых синусов, которые соединяют их с носовой полостью (например, из-за полипов при полипозном синусите).
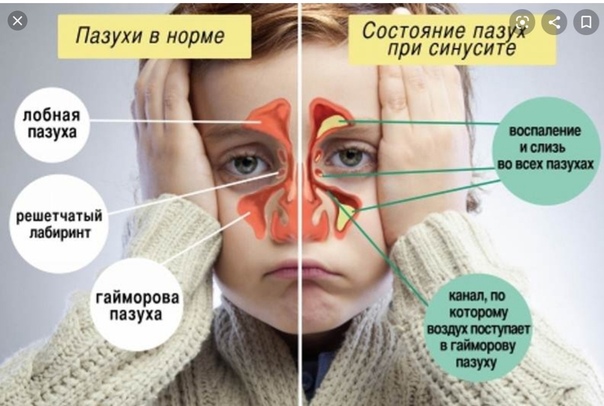
Пансинусит — одна из форм острого гнойного синусита. При пансинусите воспаляются сразу все придаточные пазухи черепа, что сопровождается накоплением в них большого количества гноя и слизи. Это парные (левые и правые) верхнечелюстные, клиновидные, решетчатые и лобные пазухи (Рис 1.).
Рис. 1. Анатомия придаточных пазух носа
Такой вариант воспалительного процесса наиболее тяжелый, несет больше рисков осложнений (в том числе воспаления мозговых оболочек — менингита), особенно у пациентов со сниженным иммунитетом, и чаще склонен переходить в хронический процесс.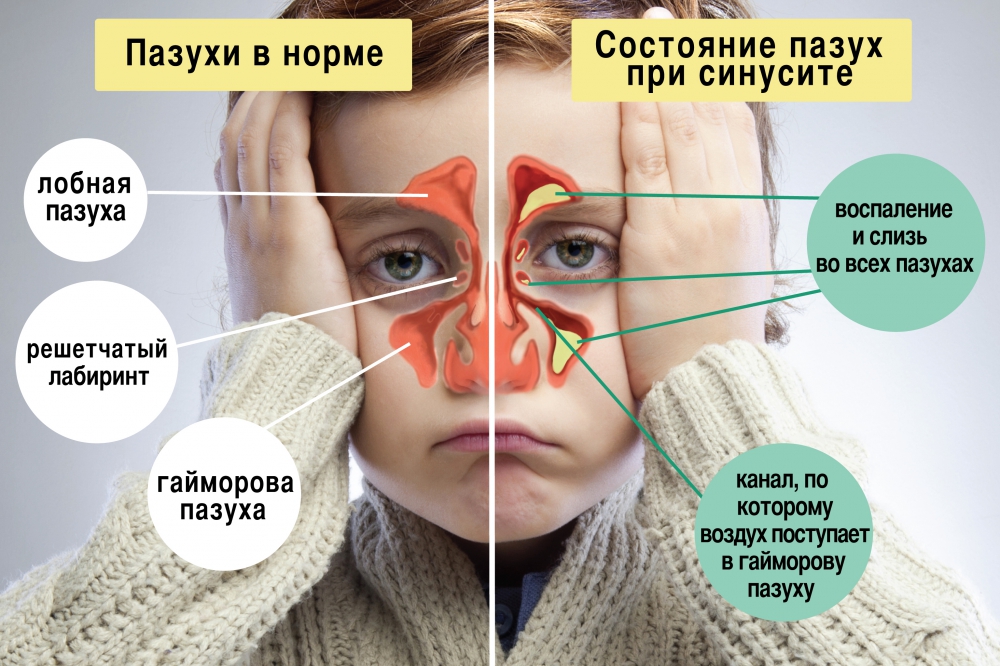 Одна из важных особенностей заболевания – это то, что оно может быстро (в течение 1-2 дней) развиться после обычной острой вирусной инфекции (ОРВИ).
Одна из важных особенностей заболевания – это то, что оно может быстро (в течение 1-2 дней) развиться после обычной острой вирусной инфекции (ОРВИ).
Симптомы пансинусита
Симптомами острого пансинусита могут быть:
- головная боль, чувство тяжести в голове,
- боль в области лица, особенно при наклонах головы,
- заложенность носа,
- большое количество густых желто-зеленых выделений из полости носа,
- стекание отделяемого по задней стенке глотки (постназальный затек),
- снижение обоняния,
- боль в области зубов верхней челюсти,
- слабость,
- заложенность в ушах.
Однако ни один из этих симптомов не является исключительным для острого пансинусита, диагноз может быть установлен только врачом после обследования.
Диагностика пансинусита
Одним из основных критериев для установления диагноза пансинусит является сохранение вышеизложенных жалоб более 10 дней. Другой важный фактор — повторное ухудшение состояния пациента после первоначально наметившегося улучшения.
Методами выбора при диагностике острого пансинусита являются:
- компьютерная томография (КТ) придаточных околоносовых пазух,
- эндоскопическое исследование полости носа.
Дополнительные методы диагностики:
- общий анализ крови,
- С-реактивный белок,
- назальная цитология,
- посев экссудата из среднего носового хода или просвета пазухи.
Лечение острого пансинусита
 При обнаружении первых признаков осложнений немедленно обращайтесь к врачу, потому что может возникнуть необходимость хирургического вмешательства.
При обнаружении первых признаков осложнений немедленно обращайтесь к врачу, потому что может возникнуть необходимость хирургического вмешательства.
Признаки осложнений:
- интенсивная головная боль, не проходящая после приема обычных анальгетиков (Ибупрофен),
- неожиданное возникновение тошноты и рвоты,
- светобоязнь,
- угнетение сознания,
- отек в области глаза и орбиты,
- ограничение подвижности глазных яблок,
- нарушение зрения,
- высокая температура, не снижающаяся после приема нестероидных противовоспалительных препаратов.
Осложнения пансинусита
Одно из самых грозных осложнений – менингит. Это воспаление мозговых оболочек, которое потенциально может угрожать жизни пациента, вызывает угнетение центральной неровной системы и требует лечения в отделении интенсивной терапии или реанимации. Но первичным является хирургическое лечения очага в носовом синусе.
Орбитальные осложнения (абсцесс орбиты, флегмона орбиты) – воспалительные заболевания глаза, которые могут вызвать частичную или полную потерю зрения. Подобное осложнение требует срочного хирургического вмешательства на пазухах носа для ликвидации основного очага воспаления.
Сепсис – системная воспалительная реакция организма, которая может сопровождаться нарушением в работе многих органов и систем. Состояние у таких пациентов расценивается как тяжелое и требует лечения в отдалении интенсивной терапии.
Отдельно следует сказать о важности контроля состояния придаточных пазух носа уже после перенесенного острого периода пансинусита, когда большинство симптомов проходит. При воспалении во всех придаточных пазухах носа есть очень высокая вероятность развития в одной из них хронического процесса, который может себя никак не проявлять.
Только согласованная и совместная работа врача и пациента, открытое обсуждение прогнозов и нюансов индивидуального клинического случая и грамотная терапия могут гарантировать полное излечение от этого патологического состояния.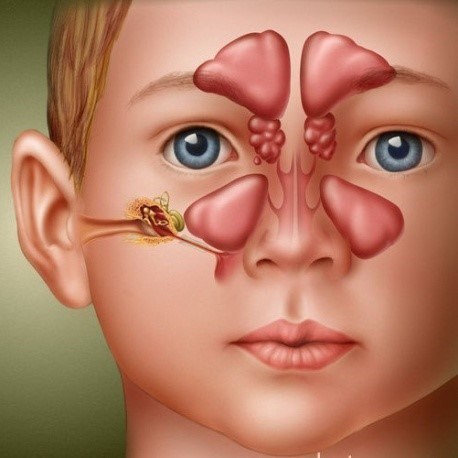
Список литературы:
Cummings Otolaryngology, 7th Edition by Paul W. Flint, MD, Bruce H. Haughey, MD, FACS, Valerie J. Lund, CBE, MS, FRCS, FRCSEd, K. Thomas Robbins, MD, FACS, J. Regan Thomas, MD, FACS, Marci M. Lesperance, MD and Howard W. Francis
Meltzer EO, Hamilos DL, Hadley JA, et al. Rhinosinusitis: Establishing definitions for clinical research and patient care. Otolaryngol Head Neck Surg 2004; 131:S1.
Rosenfeld RM, Piccirillo JF, Chandrasekhar SS, et al. Clinical practice guideline (update): adult sinusitis. Otolaryngol Head Neck Surg 2015; 152:S1.
Blackwell DL, Lucas JW, Clarke TC. Summary health statistics for U.S. adults: national health interview survey, 2012. Vital Health Stat 10 2014; :1.
Wilson JF. In the clinic. Acute sinusitis. Ann Intern Med 2010; 153:ITC31.
Пансинусит: симптомы, диагностика и лечение
Слизистая оболочка носовых пазух подвержена воспалениям, создающим благоприятную среду для патогенных микроорганизмов. Их деятельность, вызванная угнетением иммунной системы, может стать причиной развития пансинусита – воспалительного процесса инфекционного характера, поражающего носовые пазухи. Неприятные симптомы патологии сложно игнорировать: это болезненные ощущения, выделения из носа, затрудненное дыхание и снижение обонятельной функции. Дифференцированная инструментальная диагностика позволяет точно назвать причины патологического процесса и подобрать оптимальный лечебный курс. Хороший эффект при пансинусите у взрослых дают оперативное вмешательство, прием антибиотических препаратов и эндоскопический метод, позволяющий прочистить пазухи и полностью извлечь гнойное содержимое.
Этиология заболевания
Понятие «пансинусит» указывает на воспалительный процесс во всех носовых пазухах: верхнечелюстных, клиновидной, лобной и зоны решетчатой кости. Пик случаев заболевания приходится в сезон простуд и весеннего цветения растений-аллергенов. Острая форма воспаления отмечается в разы чаще, чем хроническая, связанная с отсутствием своевременного лечения пансинусита. Большинство пациентов – лица от 4 до 35 лет, гендерная привязка не отмечается. В детском возрасте пансинусит практически всегда наблюдается после инфекционного поражения дыхательных путей, что связано с недостаточным развитием иммунной системы.
Пик случаев заболевания приходится в сезон простуд и весеннего цветения растений-аллергенов. Острая форма воспаления отмечается в разы чаще, чем хроническая, связанная с отсутствием своевременного лечения пансинусита. Большинство пациентов – лица от 4 до 35 лет, гендерная привязка не отмечается. В детском возрасте пансинусит практически всегда наблюдается после инфекционного поражения дыхательных путей, что связано с недостаточным развитием иммунной системы.
Причины
В большинстве диагностируемых случаев начало воспалительного процесса в носовых пазухах запускает ОРВИ. Его возбудители – аденовирусы или парвовирусы, атакующие ослабленный или переохлажденный организм. Хроническую форму пансинусита вызывают стафилококки, стрептококки или пневмококки. В последние годы медицинская статистика собрала немало случаев развития патологии под воздействием атипичных возбудителей: грибков, хламидий и микоплазмы.
Факторами, способствующими развитию пансинусита в носовых пазухах, являются:
- врожденные и приобретенные аномалии полости носа. Если они вызывают нарушение оттока содержимого дыхательных путей, последнее может стать благоприятной средой для развития воспаления. Обычно такой эффект возникает при анатомическом сужении носовых ходов, узких или расширенных пазухах, при появлении в них дополнительных перегородок или дефектах костной стенки;
- последствия травматического поражения носовой кости и прилегающих областей. Травмы черепа в средней или верхней части, попадание в носовые ходы крупного инородного тела неизменно влечет за собой разрушение костной ткани носа и носовой перегородки;
- новообразования добро- или злокачественного характера. Формирование на стенках носа полипов, кист или опухолей способствует перекрыванию носовых ходов и нарушению дренирования полости. Задержка содержимого приводит к его инфицированию и быстрому развитию воспалительного процесса;
- хронические заболевания ЛОР-органов, незалеченные риниты, отиты и тонзиллиты, с признаками которых не удалось справиться до конца.
 Также развитию пансинусита способствует разрастание небных миндалин.
Также развитию пансинусита способствует разрастание небных миндалин.
Нередко воспаление носовых пазух связано с угнетением иммунной системы на фоне серьезных заболеваний. ВИЧ/СПИД, длительный прием антибиотиков, сахарный диабет, онкологические процессы могут стать причиной дополнительного инфицирования ослабленного организма, при котором возбудители проникают в носовые ходы и активно размножаются во влажной среде слизистой оболочки и верхних дыхательных путей.
Классификация видов и форм
Воспалительный процесс в носовых пазухах может развиваться по нескольким сценариям в зависимости от физико-химического состава выделений. Различают две основные формы заболевания – пролиферативную и экссудативную. Последняя имеет несколько разновидностей:
- серозная – отличается белым или бесцветным содержимым с повышенным содержанием белков, лейкоцитов, лимфоцитов и клеток эпителия. Прогноз благоприятный: своевременное лечение позволяет добиться рассасывания скоплений жидкости и восстановления поврежденной ткани слизистой;
- катаральный пансинусит – в экссудате отмечается повышенное содержание клеток отслоившегося эпителия и эозинофилов, особенно если заболевание осложнено аллергической реакцией на внешние раздражители. Острая форма подлежит излечению, при хронической высока вероятность атрофии слизистой;
- гнойная форма острого пансинусита – в экссудате содержится значительное количество альбуминов, измененных лейкоцитов, жиров и лецитинов. Прогноз условно благоприятен, существует риск присоединения вторичной инфекции.
Для пролиферативной формы характерна слабо выраженная симптоматика. Различают следующие формы патологии:
- пристеночно-гиперпластическая, при которой заметно утолщение слизистой в области носовых пазух. При гиперпластическом пансинусите уменьшается объем носового просвета, что способствует затрудненному оттоку содержимого;
- полипозный пансинусит – характеризуется разрастанием тканей над слизистой и формированием полипов на ножке или на широком основании.

Симптоматика
Продолжительность острой стадии заболевания составляет приблизительно 3 недели. Признаки пансинусита в это время выражены достаточно ярко, и их сложно пропустить:
- у пациента наблюдаются признаки интоксикации;
- температура тела повышается;
- отмечаются ознобы, потливость;
- появляются неврологические расстройства: бессонница, слабость;
- выраженный болевой синдром.
Основная жалоба практически все пациентов с острым пансинуситом – сильная боль в области переносицы и надбровной зоны, иррадиирующая в верхнюю челюсть и зубной ряд. При пальпации отмечается отечность мягких тканей, а болевые ощущения усиливаются. Говорить о пансинусите можно благодаря головной боли – именно этот симптом считается основным при воспалении носовых пазух. Такое явление связано с распространением последствий инфицирования на оболочки головного мозга. Болевой симптом не имеет четкой локализации и значительно усиливается при физической нагрузке и резких движениях головой.
Затруднение дыхания носит временный или постоянный характер. Невозможность полноценно вдыхать воздух через нос заставляет пациента дышать ртом, что вызывает одышку и увеличивает риск повторного инфицирования. Постепенная атрофия слизистой вследствие отека не позволяет чувствовать запахи. Количество выделяемого содержимого из носа увеличивается по мере прогрессирования заболевания, а его цвет меняется с мутного и прозрачного на светло-зеленый, свидетельствующий об образовании гноя в заложенных пазухах.
Осложнения
Распространение воспалительного процесса на околоносовые области при отсутствии своевременного лечения может стать причиной серьезных заболеваний:
- инфицирование костей черепа вызывает остеомиелит;
- поражение области глаз дает снижение остроты зрения;
- проникновение патогенных микроорганизмов в мозг служит причиной менингита;
- контактный путь распространения инфекции через лобные пазухи нередко является причиной абсцесса.

Осложнения хронического пансинусита не позволяют говорить о быстром и полном избавлении от симптомов. При отсутствии медицинской помощи высока вероятность частичной инвалидизации пациента вследствие атрофии и разрушения пораженных тканей.
Когда необходимо обратиться к врачу
Затянувшийся насморк, сопровождающийся выраженными болевыми ощущениями и отечностью, должен стать поводом для немедленного обращения за медицинской помощью. Это единственный способ избежать тяжелых осложнений и развития целого букета сопутствующих заболеваний. Самолечение, поиск советов через интернет или знакомых – плохая услуга собственному организму и серьезный удар по иммунной системе. Тем более что своевременное обнаружение на ранних стадиях гарантирует быстрое излечение без дополнительных затрат и риска для здоровья.
Диагностика
Поставить диагноз врачу позволяет изучение анамнеза, визуальный осмотр пациента и анализ его жалоб. Для уточнения этиологии и формы заболевания больной направляется на лабораторные и инструментальные исследования. Особенно эффективны:
- физикальное обследование – пальпация носовых пазух и переносицы, которые увеличивают болевой синдром и помогают обнаружить отечную область;
- передняя и задняя риноскопия. На ней заметны отеки слизистой и гиперемия тканей носа. Также данный метод обследования позволяет обнаружить полипы или патологическое разрастание тканей носовых пазух;
- пункция содержимого и ее последующее бактериологическое или микроскопическое обследование. Такое решение позволяет уточнить наименование возбудителя и подобрать для его уничтожения эффективный антибиотический препарат.
В перечень обязательных инструментальных методов включены рентгенография, ультразвуковое обследование области носовых пазух, компьютерная или магнитно-резонансная томография, позволяющие уточнить факт инфицирования мозговых оболочек и наличие патологического экссудата.
Лечение
Медикаментозный курс разрабатывается с учетом тяжести и диагностированной формы заболевания. При легком течении возможно домашнее лечение, при средней или тяжелой степени обязательна госпитализация. Основа курса – преимущественно постельный режим, диета с подбором белковых продуктов и витаминных комплексов. Консервативное лечение подразумевает прием:
- препаратов этиотропной группы антибиотического действия. Срок лечения антибиотиками – не более 14 дней;
- противовоспалительных и антигистаминных препаратов для устранения симптомов воспаления и отечности тканей;
- пребиотиков для восстановления полезной микрофлоры после длительного приема антибиотиков.
Возможно проведение дренирования носовых и лобной пазухи для удаления содержимого и снятия воспалительного процесса. Усилить лечебный эффект позволяет комплекс физиотерапевтических процедур: УВЧ, микроволны, лечебная гимнастика, УФ облучение. Они способствуют повышению иммунитета и помогают организму справиться с последствиями патогенной инвазии.
Если восстановить проходимость пазух с помощью консервативного курса не удается, принимается решение о хирургическом вмешательстве. С помощью эндоскопического оборудования содержимое пазух извлекается, а их соустье аккуратно расширяется. Одновременно удаляются полипы на стенках и извлекается часть поврежденной носовой перегородки, мешающей полноценному дыханию.
Как записаться к специалистам АО «Медицина» (клиника академика Ройтберга)
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7 (495) 775-73-60.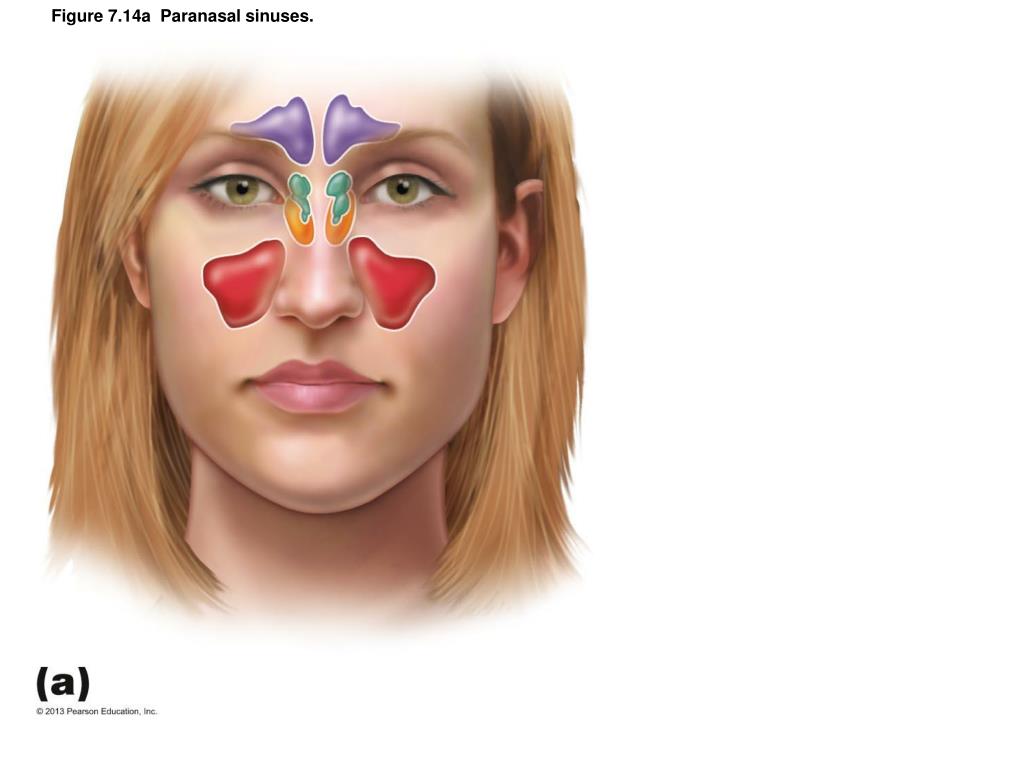
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
причины, симптомы, диагностика и лечение
Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
Общие сведения
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.
Пансинусит
Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии.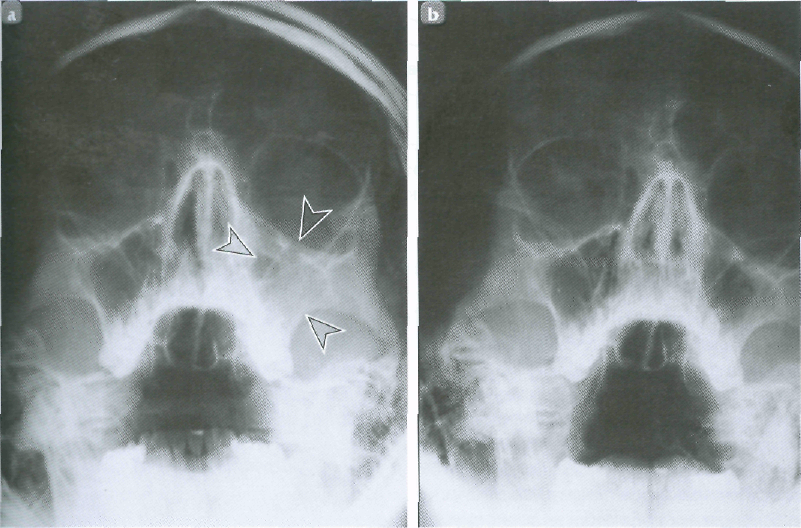 На формирование пансинусита оказывают влияние следующие факторы:
На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа и синусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования. Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.
КТ ППН. Полипозный пансинусит. Отек слизистой оболочки верхнечелюстных пазух (красная стрелка), полиповидные образования в в/челюстных пазухах (синяя стрелка), выраженное снижение пневматизации полости носа (зеленая стрелка).
Патогенез
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.

Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.
КТ ППН. Этот же пациент. Диффузное снижение пневматизации ячеек решетчатого лабиринта (синяя стрелка), гиподенсный отек слизистой оболочки сфеноидальных пазух (красная стрелка).
Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения.
 Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух. - Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.
КТ ППН. Этот же пациент. Диффузное снижение пневматизации обеих лобных пазух, справа с гиперденсными включениями (желтая стрелка).
Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней.
 При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства. - Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
Синусит у детей — описание болезни, симптомы, причины, способы профилактики
Синуситом называют воспаление придаточных пазух носа, которое возникает как осложнение после болезни, или сопутствующий признак во время болезни гриппом, скарлатиной, корью, общих простудных заболеваний. Синусит — это собирательное название для воспалительных заболеваний пазух носа — гайморита, фронтита, этмоидита, сфеноидита.
Синуситы подразделяются на острые, затяжные, т. е. продолжающиеся до 3 месяцев, и рецидивирующие — возникающие от двух до четырех раз в год. Хроническими считаются процессы, длительность течения которых превосходит 3 месяца. Особую группу заболеваний околоносовых пазух составляют хронические синуситы, сопровождающие хронические неспецифические заболевания легких инфекционно-воспалительного генеза.
Причины
- Недолеченный либо запущенный ринит.
- Аллергии.
- Наличие в организме ОРЗ.
- Хронические риниты, зубные заболевания.
- Полостные полипы, аденоиды, а также приобретенные или врождённые проблемы с носовыми перегородками.
Симптомы
- Заложенность носа, выделения из носа (самого разного цвета и консистенции).
- Кашель, повышение температуры тела.
- Сниженный аппетит.
- Неприятный запах из носа и изо рта.
- Быстрая утомляемость.
- Боли в области воспаленной пазухи (редко).
Диагностика воспаления пазух у детей включает проведение рентгенологического исследования. Рентген в 80-100% случаев позволяет выявить имеющийся патологический процесс.
В случае воспаления гайморовых пазух, характер заболевания обычно устанавливается при помощи лечебно-диагностической пункции. При подозрении на синусит, имеющий невоспалительный характер (при искривлении перегородки, кисте и иных новообразованиях), как правило, проводят компьютерную томографию. Но самым информативным методом диагностики синусита считается эндоскопическое исследование носовой полости.
Но самым информативным методом диагностики синусита считается эндоскопическое исследование носовой полости.
Профилактика
- Лечение основного заболевания: гриппа, острого насморка, кори, скарлатины, кариеса, пульпита, изменения носовой перегородки.
- Систематическое укрепление иммунной системы закаливанием – есть профилактика синусита в том числе.
- Ежедневное утреннее промывание носоглотки раствором с морской солью или йодом.
- Ежедневное пребывание на свежем воздухе не меньше полутора часов.
- Отдых у морского побережья, хотя бы один раз в год, где воздух насыщен йодом и бромом.
- Поездки в сосновый бор.
Подробнее о детской оториноларингологии в клинике «ЮгМед»
Пансинусит – современное лечение в киевском ЛОР-центре
Из текста вы узнаете:
- Что такое пансинусит, и почему он развивается
- Какие виды и симптомы пансинусита
- Как вылечить пансинусит и избежать его в дальнейшем
Пансинусит – это болезнь, при которой происходит развитие воспаления слизистой оболочки всех придаточных синусов. У больного одновременно воспаляются верхнечелюстные, клиновидные, лобные и решетчатые пазухи. При этом слизистая оболочка утолщается и отекает, уменьшатся просвет, и нарушается отток слизи.
Навигация по странице: Чаще всего заболевание вызвано острыми респираторными инфекциями. Возбудителями могут быть вирусы, а также бактерии – пневмококки, стафилококки, стрептококки. При этом люди, у которых есть хронические заболевания ЛОР-органов (риниты, ангины, отиты), заражаются чаще. Также причины могут быть связаны с: Классификация болезни проводится по форме протекания. Различают острый пансинусит и хронический (продуктивный). Для острого пансинусита характерна ярко выраженная симптоматика и обильное образование секрета внутри пазух. Он бывает 3 видов: Когда у человека хронический пансинусит, виды могут быть следующими: Симптомы пансинусита: При описанных симптомах нужно обратиться к ЛОР-врачу. он проводит: У ребенка заболевание имеет свои особенности. Довольно часто дети заражаются им из-за увеличенных аденоидов. Разросшаяся лимфоидная ткань делает слизистую оболочку восприимчивой к инфекции. При этом болезнь протекает с обильной симптоматикой, практически полностью перекрывая носовое дыхание. Из-за этого ребенок начинает дышать ртом, чем лишь усугубляет положение. Может присоединиться вторичная инфекция, развиться воспаление нижних дыхательных путей и т д. Когда диагностирован пансинусит, лечение подбирается с учетом его формы, типа и степени тяжести. Врач назначает пациенту: Доктора нашего ЛОР-центра внимательно обследуют пациента и подберут индивидуальное лечение. Среди тех, кто лечил здесь пансинусит, отзывы только положительные. При гипертрофии слизистой и образовании полипов доктор может назначить операцию по их удалению. Но хирургический подход сегодня уходит в прошлое, ведь появились современные методы. В частности криотерапия носа, которую активно используют в ЛОР-центре «Беттертон». в нос направляется струя охлажденного жидкого азота, которая замораживает патологические ткани. После этого они отторгаются, а слизистая оболочка восстанавливается. Чтобы придаточные пазухи не воспалялись, нужно вовремя лечить ЛОР-болезни, чаще бывать на свежем воздухе, правильно питаться, заниматься спортом. Также рекомендуется беречь нос и голову от травм. Если есть врожденные аномалии носового строения – их лучше исправить хирургическим путем. Запущенный пансинусит приводит к распространению воспаления на соседние структуры. Из-за этого может развиться: Чтобы не допустить этого, обратитесь за помощью в наш центр при первых же симптомах. Свяжитесь с нами, чтобы записаться на прием! Об авторе статьи: Отоларинголог (ЛОР) для детей и взрослых Лор-врач Мазанович А.В. занимается диагностикой, лечением и профилактикой воспалительных, аллергических, дегенеративных процессов в ухе, носу, глотке и гортани. Опыт работы: 4 года Последние публикации от автораПричины и виды болезни

Острый
Хронический
Как проявляется заболевание
Диагностика болезни
Пансинусит у детей
Лечение пансинусита в «Беттертон»
Профилактика болезни

Возможные осложнения
Записаться на прием к врачу:
Синусит симптомы и лечение у взрослых. Синусит лечение у взрослых. Признаки синусита.
Синусит – это общее название воспаления слизистых оболочек одной или всех околоносовых пазух. Все пазухи сообщаются с полостью носа через соустья. Внутри пазухи выстланы слизистой оболочкой, которая является продолжением слизистой оболочки полости носа, поэтому пазухи могут легко воспаляться при насморке. Без адекватного лечения в патологический процесс при синусите может вовлекаться глазница и внутричерепные структуры, что может приводить к развитию остеомиелита и менингита.
- Виды синусита
— Односторонний и двусторонний.
— Пансинусит — поражение всех пазух носа с одной или обеих сторон.
— Острый синусит. При остром воспалении околоносовых пазух из-за отека слизистой оболочки закрывается выводное отверстие, и инфекция скапливается в пазухе, не имея свободного выхода. Это приводит к развитию воспаления в придаточных пазухах носа.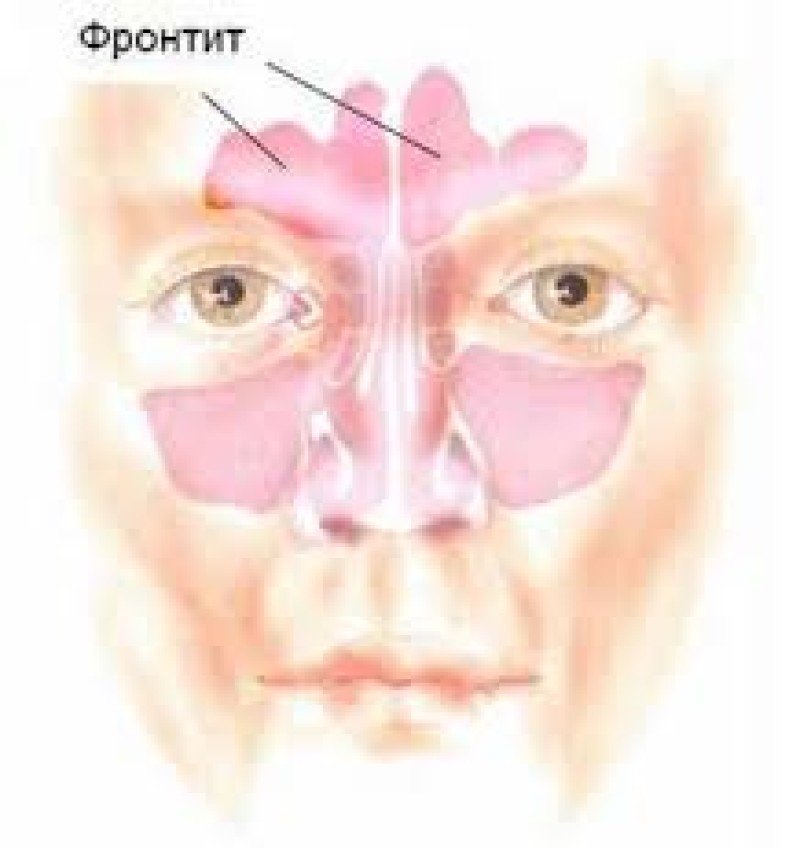 Такое воспаление может продолжаться до 4 недель. Самые частые причины — острые респираторные инфекции (ОРВИ). Они, в свою очередь, могут быть вызваны вирусами гриппа, риновирусами, аденовирусами, бактериями (пневмококками, гемофильной палочкой, моракселлой). Острый синусит проявляется заложенностью носа, отделяемым из носа, ощущением давления в области лица, головной болью, повышением температуры тела, кашлем.
Такое воспаление может продолжаться до 4 недель. Самые частые причины — острые респираторные инфекции (ОРВИ). Они, в свою очередь, могут быть вызваны вирусами гриппа, риновирусами, аденовирусами, бактериями (пневмококками, гемофильной палочкой, моракселлой). Острый синусит проявляется заложенностью носа, отделяемым из носа, ощущением давления в области лица, головной болью, повышением температуры тела, кашлем.
— Рецидивирующий синусит – это когда в течение одного года острый синусит повторяется четыре и более раз, с отсутствием симптомов между этими эпизодами.
— Хронический синусит – это воспаление одной или нескольких околоносовых пазух и носовых ходов, длящееся 12 недель или дольше. Во всем мире чаще используется термин хронический риносинусит (ХРС). Термин объединяет целую группу заболеваний, различающихся по причинам и механизмам развития воспалительного процесса. ХРС встречается как у детей, так и у взрослых, чаще диагностируется у пациентов молодого или среднего возраста.
Хронический риносинусит может начаться внезапно, проявляясь как неспецифическая инфекция верхних дыхательных путей или как острый синусит, который не проходит или развиваться медленно и незаметно в течение нескольких месяцев или лет. К развитию хронического синусита приводят сложные механизмы – это не просто инфекционный процесс или анатомическая особенность строения носа и околоносовых пазух. Поэтому не существует быстрого и простого решения и 100% эффективного лечения. Для каждого пациента подбирается оптимальный вариант хирургических и терапевтических методов.
Предрасполагающими факторами могут быть анатомические особенности (искривление перегородки носа, concha bullosa), аллергический ринит, астма, непереносимость аспирина, курение, врожденный или приобретенный иммунодефицит, системные заболевания, дентальная инфекция (одонтогенный синусит). В современных международных классификациях выделяют 3 основных подтипа ХРС:
— ХРС без полипов – самая распространенная форма, встречается в 60-65% случаев. У пациентов есть постоянные симптомы (заложенность носа, отделяемое из носа), которые могут сопровождаться обострениями в виде усиления заложенности, появления боли в области лица, головной боли, слабости и утомляемости.
У пациентов есть постоянные симптомы (заложенность носа, отделяемое из носа), которые могут сопровождаться обострениями в виде усиления заложенности, появления боли в области лица, головной боли, слабости и утомляемости.
— ХРС с полипами характеризуется наличием полипов в полости носа и околоносовых пазухах. Полипы — это полупрозрачные, от желтовато-серого до белого оттенка, блестящие массы, которые можно увидеть при осмотре носа с помощью эндоскопа.
— Аллергический грибковый риносинусит. Считается, что эта форма синусита является результатом хронического, интенсивного аллергического воспаления, направленного против грибов, живущих на слизистой оболочке. Симптомы развиваются медленно в течение нескольких лет, неспецифичны и так же могут сопровождаться образованием полипов в полости носа.
Для диагностики острого синусита достаточно проведения эндоскопического исследования полости носа. Так как симптомы синусита неспецифичны, для правильного установления диагноза требуется эндоскопическим путем оценить анатомические особенности полости носа, наличие воспаления слизистой оболочки носа, определить наличие в носовых ходах гнойного отделяемого, полипов, опухолей. В случае осложненного течения и хронического синусита так же необходимо проведение мультиспиральной компьютерной томографии. Диагностику сложных случаев осуществляет коллегия экспертов, в которую входят оториноларинголог, стоматолог, челюстно-лицевой хирург, аллерголог, иммунолог и ревматолог. Такой мультидисциплинарный подход позволяет принимать ответственные и научно обоснованные решения в процессе обследования и лечения.
Синусит лечится по-разному в зависимости от причины. Большинство случаев острого синусита, около 98%, вызваны вирусом, а не бактериями, и обычно не требуют лечения антибиотиками. Острый вирусный риносинусит можно лечить с помощью нестероидных противовоспалительных препаратов, интраназальных кортикостероидных спреев и промывания носа солевыми растворами. Этих методов бывает достаточно для лечения острого бактериального синусита. Хронический синусит лечится иначе, чем острый, поскольку хронический синусит вызван воспалением, а не инфекцией. Промывание полости носа солевыми растворами и интраназальные кортикостероидные спреи являются основными методами лечения симптомов хронического синусита. Антибиотики могут быть необходимы в очень редких случаях.
Хронический синусит лечится иначе, чем острый, поскольку хронический синусит вызван воспалением, а не инфекцией. Промывание полости носа солевыми растворами и интраназальные кортикостероидные спреи являются основными методами лечения симптомов хронического синусита. Антибиотики могут быть необходимы в очень редких случаях.
- Хирургическое лечение
При остром бактериальном риносинусите хирургическое лечение требуется только в случае развития жизнеугрожающих осложнений. Иногда инфекция из пазухи может распространиться на орбиту или мозг – это неотложная ситуация, которая требует экстренного хирургического вмешательства.
Для хронического синусита операция является необходимой, когда нет возможности контролировать симптомы с помощью лекарств. Наиболее распространенный тип операции на пазухах — эндоскопическая операция FESS (Functional endoscopic sinus surgery). Это современный и наиболее щадящий для носа и околоносовых пазух метод хирургического лечения. Операция проводится внутри полости носа, без наружных разрезов, под контролем эндоскопа с помощью микроинструментов. Это дает возможность нетравматично и максимально щадяще вскрывать все пораженные околоносовые пазухи, удалять из них измененную слизистую оболочку, полипы, новообразования, инородные тела (например, пломбировочный материал), купировать воспалительные процессы и восстанавливать условия для нормальной работы пазухи, а значит и улучшать качество жизни пациента. Операция проводиться под общим обезболиванием. В некоторых случаях требуется так же одномоментное проведение септопластики (операции по коррекции носовой перегородки) или участия хирургов-стоматологов (например, для закрытия ортоантрального сообщения).
Уже на следующий день после операции пациентов выписывают из стационара, и через несколько дней они возвращаются к привычному образу жизни. Полное восстановление слизистой оболочки полости носа и пазух занимает 4-6 недель. В течение этого времени требуется несколько визитов к врачу и выполнение рекомендаций.
Лечение гайморита и фронтита в Кемерове
Что такое синусит
Некоторые кости черепа содержат полости, которые анатомически связаны с полостью носа. Их также называют воздухоносными пазухами или синусами. Каждый синус выстилается слизистой оболочкой. Ее воспаление и называется синуситом.
Как часто встречается заболевание
Воспалением воздухоносных пазух ежегодно страдают до 15% взрослых и еще больше детей. В нашей стране это заболевание каждый год переносят порядка 10 млн людей. Это по данным статистики, но в реальности число страдающих синуситами в несколько раз выше, поскольку многие люди не обращаются к врачам при легких формах болезни.
Чем синусит отличается от гайморита
В зависимости от того, в какой пазухе развивается воспалительный процесс, синусит может быть:
● фронтальным (лобная пазуха) — фронтит;
● сфеноидальным (пазуха клиновидной кости) — сфеноидит;
● верхнечелюстным (Гайморова пазуха) — гайморит;
● этмоидальным (пазуха решетчатого лабиринта) — этмоидит
Воспаление может вовлекать все имеющиеся пазухи — пансинусит, или пазухи с одной стороны головы — гемисинусит.
В чем причины развития синусита
Острый синусит может иметь инфекционные причины или вызываться некоторыми
другими факторами, например, аллергенами. В подавляющем большинстве случаев
заболевание вызывают вирусы. Лишь 2-10% синуситов связаны с бактериальной
инфекцией, при этом бактерии осложняют течение вирусного синусита не чаще
чем в 2-5% случаев.
Среди бактерий, вызывающих воспаление пазух чаще всего регистрируются:
● Streptococcus pneumoniae;
● Haemophilus influenzae;
● бета-гемолитические стрептококки не группы А и небета-гемолитические стрептококки;
● Золотистый стафилококк.
В последнее время отмечается все чаще встречаются нетипичные инфекционные агенты— хламидии и микоплазмы.
Обычно острые синуситы запускает острая инфекция верхних дыхательных путей, чаще вирусная. Воспаление приводит к отеку слизистой, продукции и застою воспалительного секрета, ухудшению воздухообмена в пазухе. Отек увеличивает толщину слизистой до 100 раз, вплоть до того, что она полностью перекрывает просвет пазухи. Все это создает благоприятные условия для размножения бактерий.
Еще один возможный провоцирующий фактор — частое высмаркивание. Давление, которое при этом создается способствует перемещению инфицированного назального секрета в синус.
Симптомы заболевания
● стойкие выделения из носа;
● головные боли;
● боль в проекции пораженной пазухи;
● заложенность ушей;
● ухудшение обоняния;
● затруднение носового дыхания;
● кашель, особенно у детей.
Локальная боль или чувство тяжести могут ощущаться в лице, в области лба
или переносицы, болезненность нередко отдает в верхние зубы.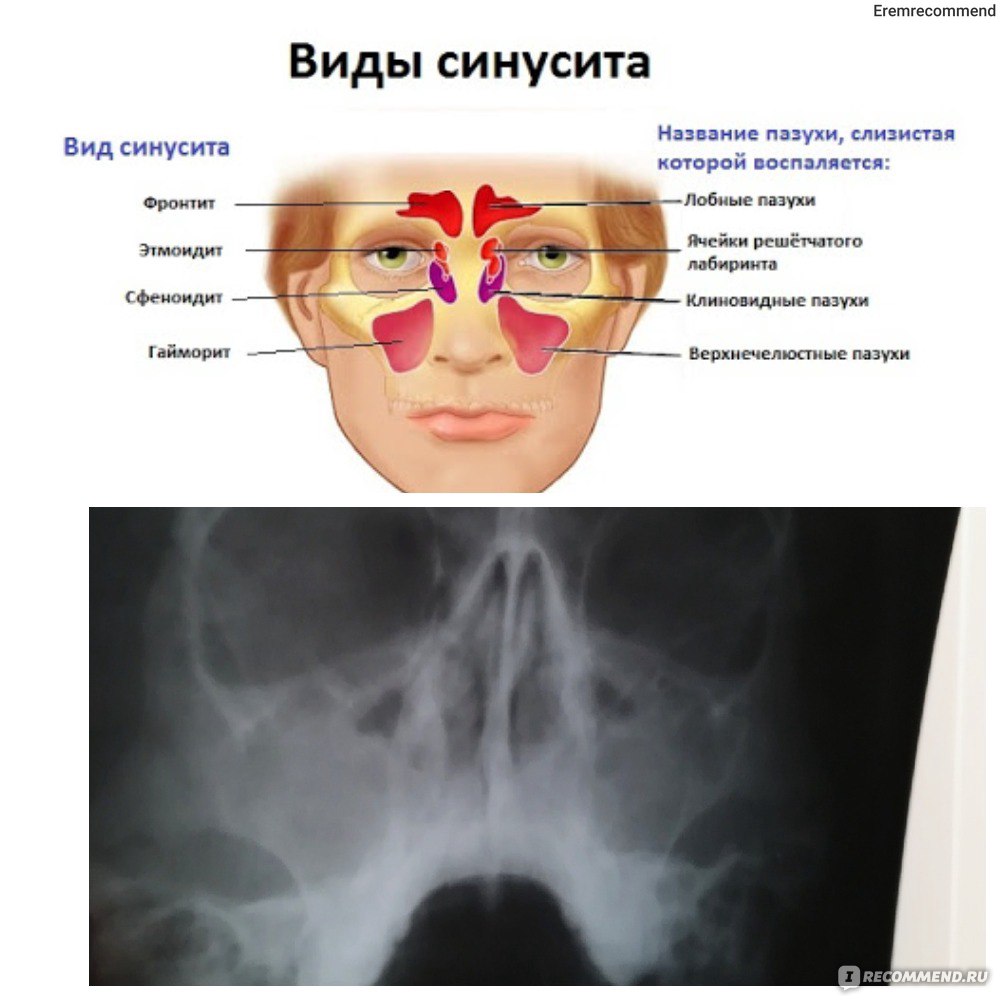 При вовлечении
клиновидной пазухи часто локализуется в центре головы и затылке.
При вовлечении
клиновидной пазухи часто локализуется в центре головы и затылке.
Головные боли при синуситах отмечаются часто, что объясняется анатомической близостью мозговых оболочек и тесной нервно-сосудистой связью с ними. Впрочем, даже при гнойных синуситах, этот симптом может и отсутствовать, если сохраняется хороший отток содержимого пазухи в полость носа.
Нарушение носового дыхания бывает как постоянным, так и периодическим, односторонним или двусторонним. При односторонних синуситах симптом обычно отмечается со стороны поражения.
Острые синуситы у детей нередко сочетаются с аденоидами и могут проявляться неспецифической картиной: упорным кашлем и воспалением шейных лимфоузлов.
Диагностика острых синуситов
Для постановки диагноза требуется физикальное исследование, лабораторные и инструментальные методы диагностики.
Физикальное обследование, помимо общего осмотра, включает в себя риноскопию — осмотр полости носа с помощью специального зеркала. При этом врач может обнаружить отек и покраснение слизистой оболочки носа, патологическое отделяемое в носовых ходах. Если отделяемое наблюдается в среднем носовом ходе, то можно предполагать воспаление в гайморовых или фронтальной пазухах, передних ячейках решетчатой кости, в верхнем носовом ходе — задних отделах решетчатого лабиринта или пазухе клиновидной кости. Отсутствие отделяемого не исключает синусит, поскольку отток секрета из синусов может быть блокирован, например, отеком.
Какие лабораторные исследования проводят при синуситах
Всем пациентам с острыми синуситами выполняют:
● общий и биохимический анализ крови;
● коагулограмму;
● анализ на ВИЧ, вирусные гепатиты В и С, сифилис.
Возможно врач назначит бактериологическое исследование, чтобы определить возбудителя болезни и его чувствительность к антибиотикам. Материал для исследования при этом может быть получен двумя способами:
● непосредственно из пазухи, если выполняется ее прокол;
● из полости носа, для чего предпочтительнее использовать эндоскоп, чтобы минимизировать риск получения на исследование местной микрофлоры.
Целесообразность бактериологического исследования вызывает вопросы. С одной стороны оно с высокой информативностью покажет бактериального возбудителя, с другой — абсолютное большинство синуситов вызывается вирусами, а полученные результаты могут быть связаны с ошибками при заборе материала.
Инструментальная диагностика синуситов
В зависимости от состояния пациента и возможностей больницы, могут быть назначены:
● Рентгенография околоносовых пазух в носо-подбородочной проекции.
Позволяет обнаружить утолщение слизистой оболочки пораженной пазухи, жидкость в ней и снижение пневматизации. Для диагностики фронтита и сфеноидита возможно проведение снимка в соответственно носолобной и боковой проекциях.
При всей своей информативности, рентгенография — достаточно субъективный метод диагностики, при котором нередко имеют место ошибки в интерпретации полученных данных. Так, например, синуситы, поставленные по рентгеновскому снимку только в 30-35% случаях подтверждаются по КТ. Наиболее информативно рентгеновское исследование гайморовых пазух, где процент ошибок в целом значительно меньше.
● Компьютерная томография.
Становится «золотым стандартом» исследования околоносовых пазух.
Исследование позволяет различить структуры, которые нельзя увидеть на
обычном рентгеновском снимке, установить распространенность патологических
изменений, обнаружить особенности анатомии, которые способствуют развитию
рецидивов синусита.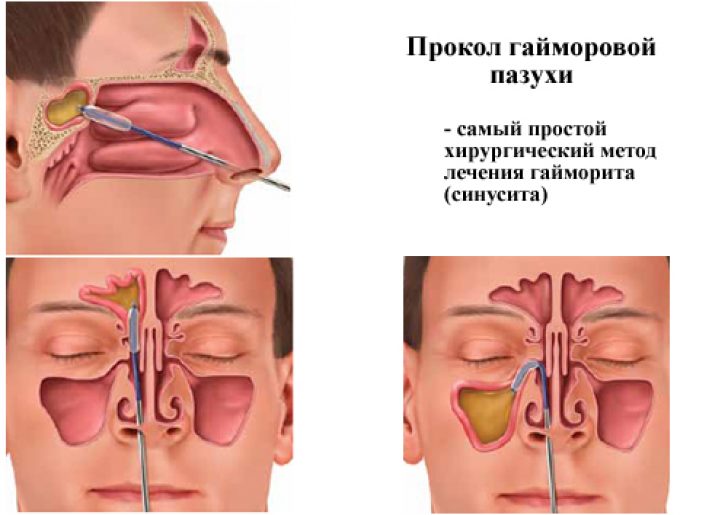
● Эндоскопическое исследование полости носа и пазух
Современные жесткие и гибкие эндоскопы позволяют детально осмотреть полость носа, носоглотку и соустья околоносовых пазух. Особенно ценен этот метод диагностики в детском возрасте, поскольку позволяет быстро и безболезненно поставить диагноз без рентгена или диагностической пункции.
● УЗИ околоносовых пазух.
Совершенно безопасный, неинвазивный и безболезненный метод диагностики изменений в лобной и гайморовых пазухах, который впрочем уступает по своей информативности вышеперечисленным. Применяется, преимущественно, как метод скрининга.
● Диагностическая пункция и зондирование.
Позволяют оценить характер содержимого воспаленного синуса и косвенно сделать выводы о проходимости его соустий. Гайморовы пазухи пунктируют через нижний
носовой ход, лобную — через глазничную стенку или через переднюю стенку бором или трепаном. Зондирование фронтального синуса проводят через лобно-носовое
соустье, клиновидной пазухи — через соустье в верхнем носовом ходе.
Консервативное лечение острых синуситов
● Системная антибиотикотерапия.
Антибиотики назначают при среднетяжелой или тяжелой форме острого синусита, когда предполагается его бактериальный характер. При легкой форме антибактериальная терапия проводится при рецидивирующей инфекции верхних
дыхательных путей и длительности симптомов более 5-7 дней. Кроме того, антибиотики назначают пациентам с сопутствующим сахарным диабетом и иммунодефицитом.
Степени тяжести острого синусита
|
Легкая |
Среднетяжелая |
Тяжелая |
|
|
Лихорадка |
Нет |
До 38°С |
Свыше 38°С |
|
Выраженность симптомов риносинусита |
Не влияют на качество жизни — сон,ежедневную активность. |
Умеренно влияют на качество жизни |
Выраженные и мучительные симптомы, значительно влияющие на качество жизни |
|
Боли в проекции пазух |
Нет |
Ощущение тяжести при движении головой |
Периодическая или постоянная болезненность |
|
Осложнения |
Нет |
Отиты, евстахеиты |
Внутричерепные или орбитальные осложнения |
● Местная антибиотикотерапия
Антибиотики для местного применения назначаются либо как альтернатива
системным препаратам, либо в сочетании с ними. Эксперты не рекомендуют
использовать для промывания пазух антибиотики, которые рассчитаны для
инъекций, поскольку они негативно влияют на эпителий слизистых оболочек.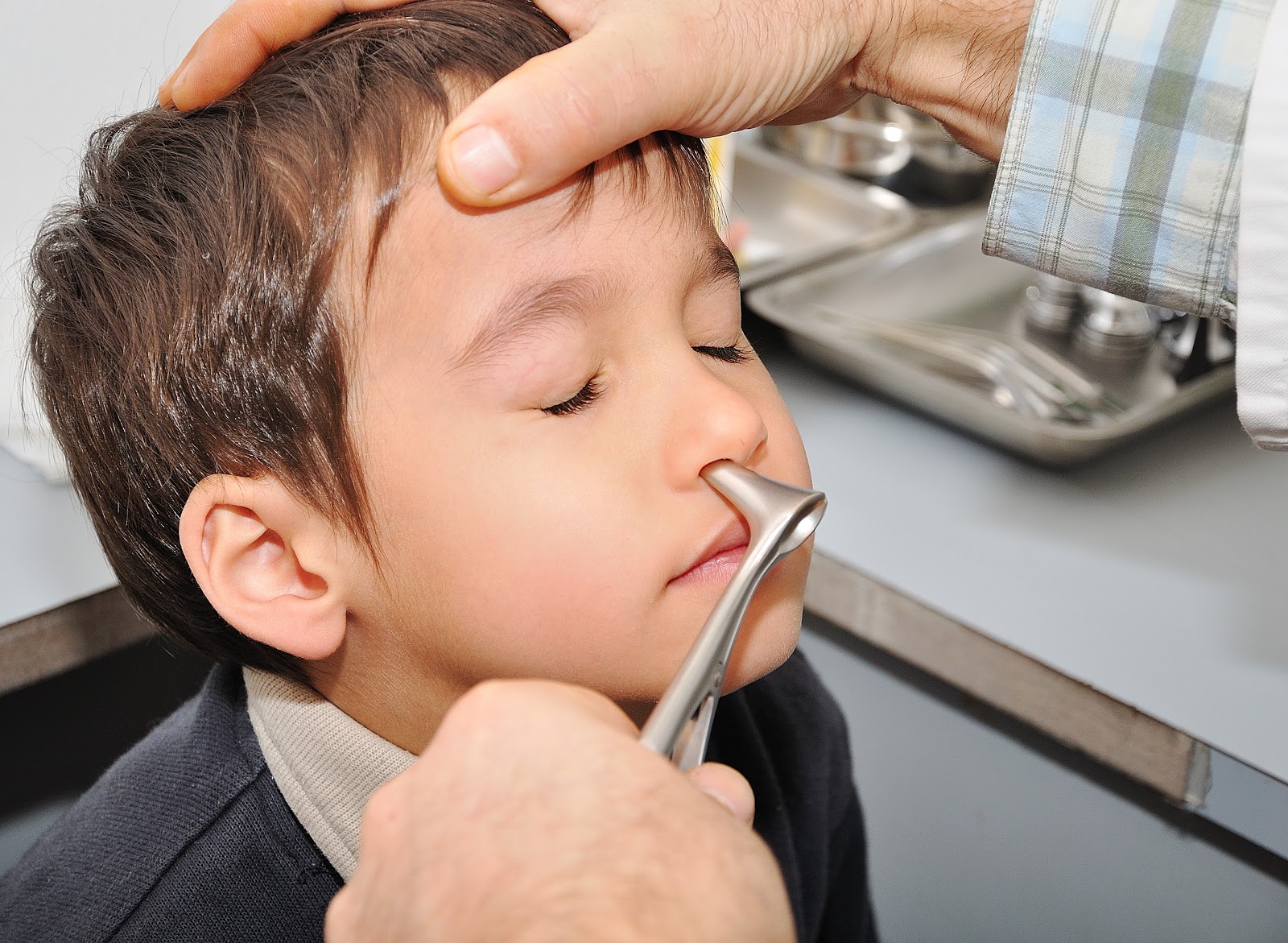 Существуют специальные препараты для местного применения при синуситах.
Например, комбинированное средство, содержащее ацетилцистеин и тиамфеникол
(антибиотик левомицетинового ряда), может с успехом использоваться для
ингаляций посредством небулайзера.
Существуют специальные препараты для местного применения при синуситах.
Например, комбинированное средство, содержащее ацетилцистеин и тиамфеникол
(антибиотик левомицетинового ряда), может с успехом использоваться для
ингаляций посредством небулайзера.
● Элиминационно-ирригационная терапия
Представляет собой промывание полости носа солевыми растворами. Метод входит в протоколы лечения разных стран мира, однако обладает невысокой доказательной базой. Смысл такого лечения — разгрузить соустья, чтобы улучшить отток секрета из пазух.
● Сосудосуживающие препараты.
Устраняя отек слизистой носа, сосудосуживающие улучшают проходимость соустьев синусов. Обычно назначаются в виде капель или спреев.
● Местные глюкокортикостероиды
Применение гормональных препаратов имеет высший уровень достоверности доказательств. Глюкокортикостероиды препятствуют развитию отека слизистой оболочки, улучшают проходимость соустьев, способствуют уменьшению выраженности воспаления.
Хирургическое лечение синуситов
● Пункция синуса.
Позволяет промыть синус антисептиком, удалить из полости отделяемое, доставить местный антибиотик. Процедура отличается высокой эффективностью, но ее назначение при гайморите допустимо только явном гнойном воспаления. Эта, на первый взгляд, безобидная манипуляция, связана с опасными осложнениями, например: кровотечением, повреждением слезного канала, воздушной эмболией.
● Дренирование околоносовых пазух.
Проводится с применением синус-катетера ЯМИК. Последний представляет собой
разработку отечественных специалистов, которая применяется почти в трех
десятках стран мира и позволяет эвакуировать содержимое из пазухи и вводить
в нее лекарственные средства без пункции. Синус-катетер нежелательно
применять при неосложненных синуситах. Следует помнить, что его постоянное
пребывание в пазухе несет некоторый риск ее вторичного инфицирования.
Синус-катетер нежелательно
применять при неосложненных синуситах. Следует помнить, что его постоянное
пребывание в пазухе несет некоторый риск ее вторичного инфицирования.
● Хирургическое вскрытие пораженного синуса.
Показано, если есть внутричерепные или орбитальные осложнения, а также при отсутствии эффекта от других методов лечения. Основные задачи операции: удалить гипертрофированную слизистую, обеспечить отток содержимого и вентиляцию пазухи. Сегодня все больше подобных вмешательств выполняется под контролем эндоскопа с доступом через носовую полость.
Инвазивный синусит иммунокомпрометированных больных
У людей с сильно сниженным иммунитетом, например, у больных сахарным диабетом, пациентов после химиотерапии или ВИЧ-позитивных лиц, синуситы могут иметь очень агрессивное течение. Они вызываются бактериями или грибами, и иногда могут привести к смерти. К числу таких синуситов относятся в том числе: мукормикоз, аспергиллез и кандидоз. Для лечения таких пациентов применяется активная хирургическая тактика и системные антибактериальные или противогрибковые препараты.
Синуситы встречаются очень часто, но не всегда требуют лечения. Многие из нас даже не подозревают, что уже неоднократно переносили это заболевание в прошлом. И все же в некоторых случаях воспаление околоносовых пазух может привести к серьезным проблемам для здоровья, поэтому обязательно покажитесь оториноларингологу, если обнаружите симптомы этой патологии.
AAP выпускает Руководство по диагностике и лечению острого бактериального синусита у детей в возрасте от 1 до 18 лет — Практические рекомендации
Приблизительно от 6% до 7% детей с респираторными симптомами страдают острым синуситом. В этом практическом руководстве Американской академии педиатрии (AAP), обновляющем руководство 2001 г.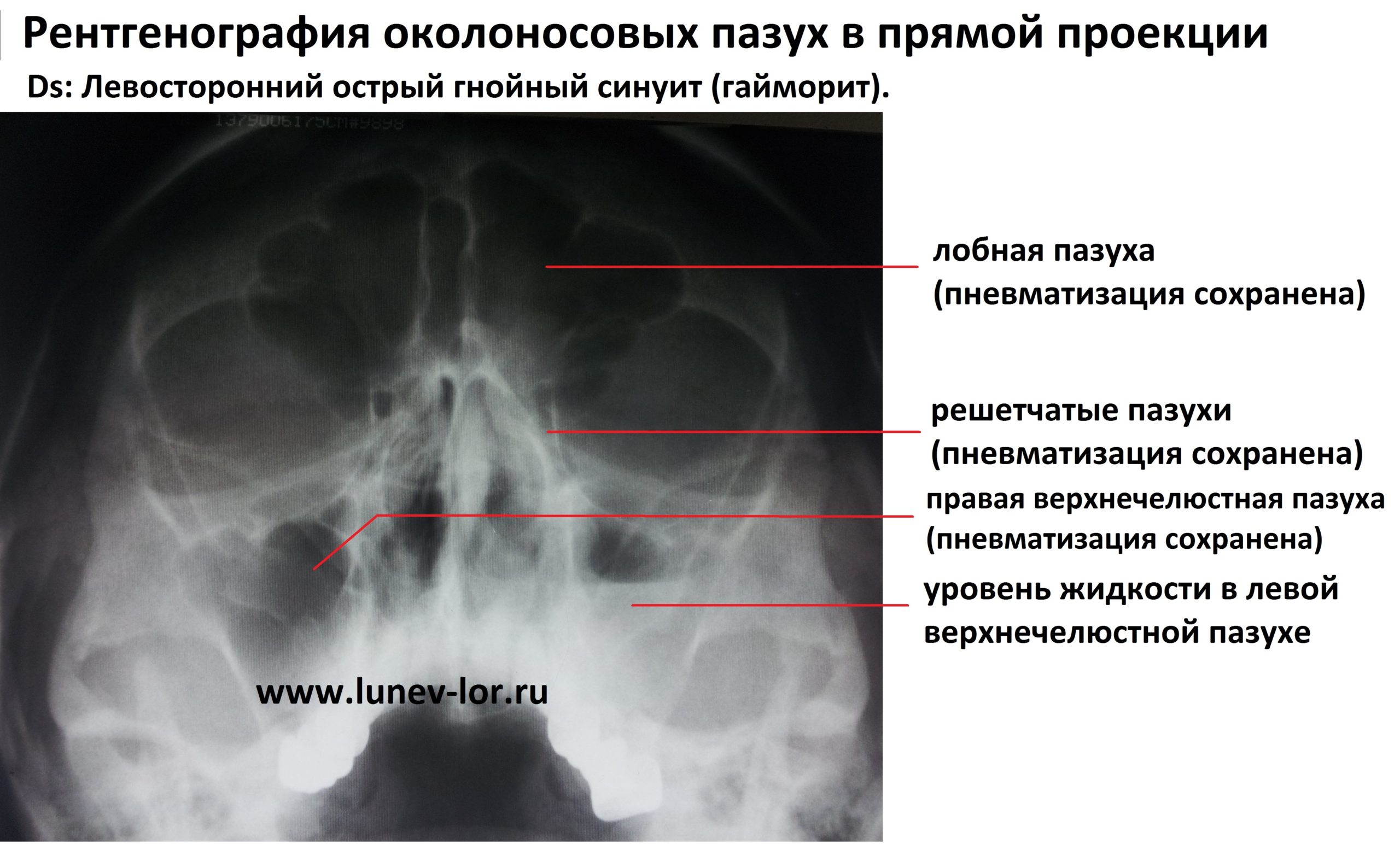 , обсуждается диагностика и лечение острого бактериального синусита у детей в возрасте от 1 до 18 лет.
, обсуждается диагностика и лечение острого бактериального синусита у детей в возрасте от 1 до 18 лет.
Рекомендации
Острый бактериальный синусит может быть диагностирован у детей с острой инфекцией верхних дыхательных путей, которая сохраняется (выделения из носа или дневной кашель более 10 дней без улучшения), которая ухудшается (ухудшение или новые выделения из носа, дневной кашель, или лихорадка после улучшения вначале), или тяжелая (сопутствующая лихорадка не менее 102.2 ° F [39 ° C] и гнойные выделения из носа не менее трех дней подряд).
Обычная рентгенография, компьютерная томография с контрастным усилением, магнитно-резонансная томография и ультразвуковое исследование не должны выполняться для дифференциации острого бактериального синусита от вирусной инфекции верхних дыхательных путей. Однако компьютерная томография с контрастным усилением придаточных пазух носа или магнитно-резонансная томография с контрастным веществом должны выполняться у детей, у которых, как считается, есть осложнения орбитальной или центральной нервной системы.Наиболее частые орбитальные осложнения острого бактериального синусита возникают у детей младше пяти лет, страдающих решетчатым синуситом. Эти осложнения следует заподозрить у ребенка с опухшим глазом, особенно при наличии проптоза или нарушении функции экстраокулярных мышц. Внутричерепные осложнения (например, субдуральная и эпидуральная эмпиема, венозный тромбоз, абсцесс мозга, менингит) менее распространены, но более серьезны и имеют более высокие показатели заболеваемости и смертности, чем орбитальные осложнения.Эти осложнения следует подозревать у ребенка с сильной головной болью, светобоязнью, судорогами или другими очаговыми неврологическими симптомами.
Антибиотики следует назначать детям с тяжелым, ухудшающимся или стойким острым бактериальным синуситом. Амбулаторное наблюдение в течение трех дней также возможно для детей с хроническим заболеванием. Амоксициллин сам по себе или в комбинации с клавуланатом является антибиотиком первого ряда. Внутривенно или внутримышечно цефтриаксон (роцефин), 50 мг на кг однократно, можно назначать детям, у которых рвота, которые не могут принимать пероральные препараты или которые вряд ли будут принимать начальные дозы антибиотиков в соответствии с предписаниями.После клинического улучшения лечение может быть изменено на пероральную терапию. Детей с гиперчувствительностью к амоксициллину (тип 1 и не тип 1) можно лечить цефдиниром (Омницеф), цефуроксимом (цефтин) или цефподоксимом. Эпиднадзорные исследования показали устойчивость пневмококков и Haemophilus influenzae к триметоприму / сульфаметоксазолу и азитромицину (Зитромакс), что указывает на то, что они не должны использоваться для лечения острого бактериального синусита у лиц с гиперчувствительностью к пенициллину. Рекомендации относительно оптимальной продолжительности лечения варьируются от 10 до 28 дней.В качестве альтернативы рекомендуется, чтобы пациенты получали лечение в течение семи дней после исчезновения симптомов, что предусматривает индивидуальное лечение, по крайней мере, 10 дней лечения и избегание продолжения лечения у бессимптомных пациентов.
Внутривенно или внутримышечно цефтриаксон (роцефин), 50 мг на кг однократно, можно назначать детям, у которых рвота, которые не могут принимать пероральные препараты или которые вряд ли будут принимать начальные дозы антибиотиков в соответствии с предписаниями.После клинического улучшения лечение может быть изменено на пероральную терапию. Детей с гиперчувствительностью к амоксициллину (тип 1 и не тип 1) можно лечить цефдиниром (Омницеф), цефуроксимом (цефтин) или цефподоксимом. Эпиднадзорные исследования показали устойчивость пневмококков и Haemophilus influenzae к триметоприму / сульфаметоксазолу и азитромицину (Зитромакс), что указывает на то, что они не должны использоваться для лечения острого бактериального синусита у лиц с гиперчувствительностью к пенициллину. Рекомендации относительно оптимальной продолжительности лечения варьируются от 10 до 28 дней.В качестве альтернативы рекомендуется, чтобы пациенты получали лечение в течение семи дней после исчезновения симптомов, что предусматривает индивидуальное лечение, по крайней мере, 10 дней лечения и избегание продолжения лечения у бессимптомных пациентов.
Если острый бактериальный синусит подтвержден у ребенка, симптомы которого ухудшаются или не улучшаются через 72 часа, антибиотик может быть изменен (если ребенок уже принимает антибиотик) или начат (если ребенок находится под наблюдением) . Если родитель указывает, что болезнь ребенка ухудшается (начальные признаки или симптомы прогрессируют или появляются новые признаки или симптомы) или не улучшается (признаки и симптомы сохраняются) после 72 часов лечения, управленческие решения должны быть пересмотрены.
Нет рекомендаций относительно адъювантной терапии острого бактериального синусита, хотя возможны интраназальные кортикостероиды, орошение или промывание носа солевым раствором, местные или пероральные деконгестанты, муколитики и местные или пероральные антигистаминные препараты. В одном Кокрановском обзоре не было обнаружено ни одного исследования с надлежащим дизайном для определения эффективности противоотечных средств, антигистаминных препаратов и орошения носа при остром синусите у детей.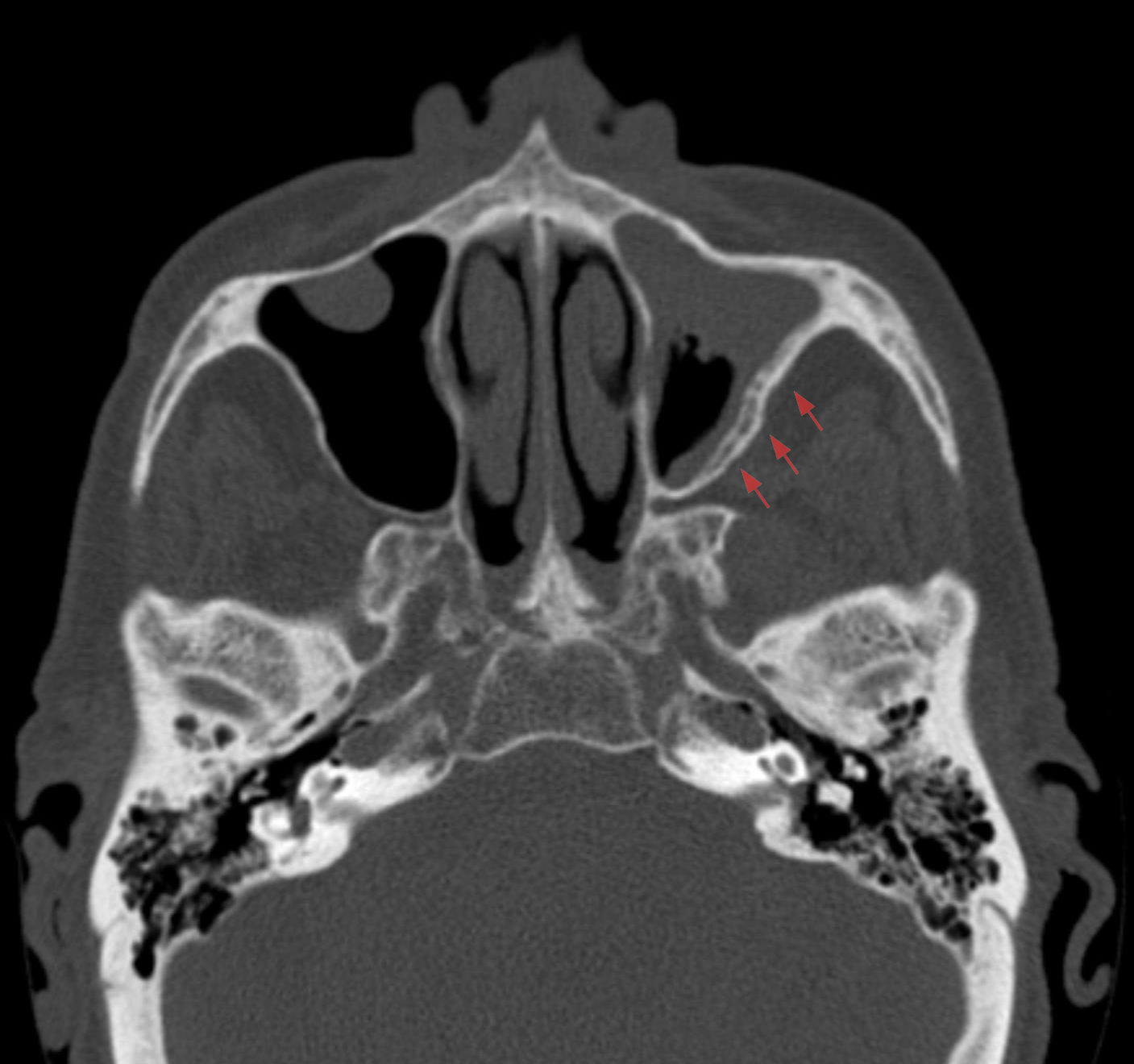
С момента выхода руководства 2001 г. было опубликовано лишь несколько высококачественных исследований по диагностике и лечению острого бактериального синусита у детей.Таким образом, доказательства, на которых основываются рекомендации, ограничены, и во многих областях необходимы дальнейшие исследования.
Клинические рекомендации по диагностике и лечению острого бактериального синусита у детей в возрасте от 1 до 18 лет
Клиницисты должны назначать амоксициллин с клавуланатом или без него в качестве лечения первой линии, когда принято решение начать лечение антибиотиками острого бактериального заболевания. синусит (Свидетельство Q : B; Рекомендация).
Профиль KAS 4
Цель этого ключевого заявления о действиях — помочь в выборе противомикробной терапии после постановки диагноза острого бактериального синусита. Микробиология острого бактериального синусита была определена почти 30 лет назад путем прямой аспирации гайморовой пазухи у детей с похожими признаками и симптомами. Основными бактериальными патогенами, выявленными в то время, были Streptococcus pneumoniae примерно у 30% детей и нетипируемые Haemophilus influenzae и Moraxella catarrhalis примерно у 20% каждого. 16 , 40 Аспираты от оставшихся 25–30% детей были стерильными.
Аспирация гайморовой пазухи в настоящее время выполняется редко, если только течение инфекции не является необычно длительным или тяжелым. Хотя некоторые авторитетные специалисты рекомендовали получить посевы из среднего прохода для определения причины инфекции верхнечелюстной пазухи, у детей с острым бактериальным синуситом нет данных, которые сравнивали бы такие культуры с культурами аспирата верхнечелюстной пазухи.Кроме того, есть данные, указывающие на то, что средний проход у здоровых детей обычно колонизирован S pneumoniae , H influenzae и M catarrhalis . 46
46
Недавние оценки микробиологии острого синусита, по необходимости, были основаны в первую очередь на микробиологии острого среднего отита (AOM), состояния с относительно легким доступом к инфекционной жидкости при проведении тимпаноцентеза и состояния с аналогичным патогенезом. острому бактериальному синуситу. 47 , 48 Три наиболее распространенных бактериальных патогена, выделяемых из жидкости среднего уха детей с АОМ, такие же, как и те, которые были связаны с острым бактериальным синуситом: S pneumoniae , нетипируемые H influenzae , и M. catarrhalis . 49 Доля каждого из них варьировалась от исследования к исследованию в зависимости от критериев, используемых для диагностики АОМ, характеристик пациентов и бактериологических методов. Рекомендации с 2000 г. по рутинному применению 7-валентной, а в последнее время и 13-валентной пневмококковой конъюгированной вакцины (PCV-13) младенцам были связаны с уменьшением выделения S pneumoniae из ушной жидкости детей с АОМ и относительное увеличение заболеваемости инфекциями, относящимися к H influenzae . 50 Таким образом, на основе пропорции бактерий, обнаруживаемых при инфекциях среднего уха, согласно оценкам, S pneumoniae и H influenzae в настоящее время являются причиной примерно 30% случаев острого бактериального синусита у детей, и M catarrhalis составляет около 10%. Эти проценты зависят от предположения, что примерно четверть аспиратов при гайморите остается стерильной, как сообщалось в более ранних исследованиях. Золотистый стафилококк редко выделяется из аспиратов пазухи у детей с острым бактериальным синуситом, и, за исключением острого гайморита, связанного с инфекциями стоматологического происхождения, 51 респираторные анаэробы также редко выздоравливают. 40 , 52 Хотя S aureus очень редко вызывает острый бактериальный синусит у детей, он является значительным патогеном орбитальных и внутричерепных осложнений синусита.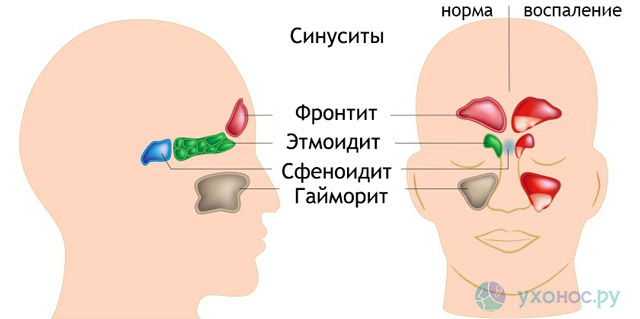 Причины такого несоответствия неизвестны.
Причины такого несоответствия неизвестны.
Паттерны чувствительности к противомикробным препаратам для S pneumoniae значительно различаются от сообщества к сообществу. Изоляты, полученные из центров эпиднадзора по всей стране, показывают, что в настоящее время от 10% до 15% изолятов из верхних дыхательных путей S pneumoniae нечувствительны к пенициллину 53 , 54 ; однако в некоторых регионах сообщалось о показателях нечувствительности к пенициллину от 50% до 60%. 55 , 56 Из устойчивых организмов примерно половина обладают высокой устойчивостью к пенициллину, а оставшаяся половина — промежуточными по устойчивости. 53 , 54 , 56 — 59 От 10% до 42% H influenzae 56 — 59 и почти 100% M. catarrhalis , вероятно, будут положительными по β-лактамазе и нечувствительны к амоксициллину.Из-за значительной географической изменчивости распространенности положительного по β-лактамазе вируса H influenzae практикующему врачу крайне желательно знать местные образцы восприимчивости. Факторы риска присутствия микроорганизмов, которые могут быть устойчивы к амоксициллину, включают посещение детского сада, получение противомикробного лечения в течение предыдущих 30 дней и возраст младше 2 лет. 50 , 55 , 60
Амоксициллин остается предпочтительным противомикробным средством для лечения неосложненного острого бактериального синусита первой линии в ситуациях, когда нет подозрения на устойчивость к противомикробным препаратам.Эта рекомендация основана на эффективности, безопасности, приемлемом вкусе, низкой стоимости и относительно узком микробиологическом спектре амоксициллина. Для детей в возрасте 2 лет и старше с неосложненным острым бактериальным синуситом от легкой до умеренной степени тяжести, которые не посещают детский сад и не лечились противомикробными препаратами в течение последних 4 недель, рекомендуется амоксициллин в стандартной дозе. 45 мг / кг в день в 2 приема. В сообществах с высокой распространенностью невосприимчивого вируса S pneumoniae (> 10%, включая средне- и высокий уровень устойчивости) лечение можно начинать с 80-90 мг / кг в день в 2 приема, максимум 2 приема. г на дозу. 55 Эта терапия высокими дозами амоксициллина, вероятно, позволит достичь концентраций синусовой жидкости, достаточных для преодоления резистентности S pneumoniae, , которая объясняется изменением пенициллин-связывающих белков на основе данных, полученных от пациентов с АОМ. 61 Если в течение следующих нескольких лет после лицензирования PCV-13 продолжится снижение количества изолятов S pneumoniae (включая снижение количества изолятов нечувствительных S pneumoniae) и увеличение количества продуцирующих β-лактамаз H influenzae , стандартная доза амоксициллина-клавуланата (45 мг / кг в день) может быть наиболее подходящей.
45 мг / кг в день в 2 приема. В сообществах с высокой распространенностью невосприимчивого вируса S pneumoniae (> 10%, включая средне- и высокий уровень устойчивости) лечение можно начинать с 80-90 мг / кг в день в 2 приема, максимум 2 приема. г на дозу. 55 Эта терапия высокими дозами амоксициллина, вероятно, позволит достичь концентраций синусовой жидкости, достаточных для преодоления резистентности S pneumoniae, , которая объясняется изменением пенициллин-связывающих белков на основе данных, полученных от пациентов с АОМ. 61 Если в течение следующих нескольких лет после лицензирования PCV-13 продолжится снижение количества изолятов S pneumoniae (включая снижение количества изолятов нечувствительных S pneumoniae) и увеличение количества продуцирующих β-лактамаз H influenzae , стандартная доза амоксициллина-клавуланата (45 мг / кг в день) может быть наиболее подходящей.
Пациенты с заболеванием средней и тяжелой степени, а также пациенты младше 2 лет, посещающие детские учреждения или недавно принимавшие противомикробные препараты, могут получать высокие дозы амоксициллина-клавуланата (80–90 мг / кг в день компонент амоксициллина с 6,4 мг / кг клавуланата в день в 2 приема, максимум 2 г на дозу). Уровни клавуланата калия достаточны для подавления всех продуцирующих β-лактамаз H influenzae и M catarrhalis . 56 , 59
Однократная доза цефтриаксона 50 мг / кг, вводимая внутривенно или внутримышечно, может использоваться для детей, у которых рвота, которые не могут переносить пероральные препараты или которые вряд ли будут придерживаться начальные дозы антибиотика. 62 — 64 Три основных бактериальных патогена, вызывающих острый бактериальный синусит, чувствительны к цефтриаксону в 95–100% случаев. 56 , 58 , 59 Если клиническое улучшение наблюдается через 24 часа, для завершения курса терапии можно заменить пероральный антибиотик. Детям, у которых через 24 часа сохраняется значительная лихорадка или симптомы, могут потребоваться дополнительные парентеральные дозы перед переходом на пероральную терапию.
Детям, у которых через 24 часа сохраняется значительная лихорадка или симптомы, могут потребоваться дополнительные парентеральные дозы перед переходом на пероральную терапию.
Лечение пациентов с предполагаемой аллергией на пенициллин вызывает споры. Однако недавние публикации показывают, что риск серьезной аллергической реакции на цефалоспорины второго и третьего поколения у пациентов с аллергией на пенициллин или амоксициллин практически равен нулю и не превышает риска среди пациентов без такой аллергии. 65 — 67 Таким образом, пациентов с аллергией на амоксициллин с реакцией гиперчувствительности не 1 типа (поздняя или отсроченная,> 72 часов) можно безопасно лечить цефдиниром, цефуроксимом или цефподоксимом. 66 — 68 Пациентов с серьезной немедленной или ускоренной (анафилактоидной) реакцией на амоксициллин в анамнезе можно безопасно лечить цефдиниром, цефуроксимом или цефподоксимом. В обоих случаях клиницисты могут пожелать определить индивидуальную переносимость путем направления к аллергологу на кожные пробы на пенициллин и / или цефалоспорин перед началом терапии. 66 — 68 Чувствительность S pneumoniae к цефдиниру, цефподоксиму и цефуроксиму колеблется от 60% до 75%, 56 — 59 и восприимчивость H influenzae к этим агентов варьируется от 85% до 100%. 56 , 58 У маленьких детей (<2 лет) с серьезной гиперчувствительностью 1 типа к пенициллину и умеренным или более тяжелым синуситом может быть целесообразно использовать комбинацию клиндамицина (или линезолида) и цефиксима для достижения наиболее полный охват как против устойчивого гриппа S pneumoniae, и H. Линезолид обладает превосходной активностью против всех S pneumoniae , включая штаммы, устойчивые к пенициллину, но не обладает активностью против H influenzae и M. catarrhalis . В качестве альтернативы может быть прописан хинолон, такой как левофлоксацин, который имеет высокий уровень активности против S pneumoniae и H influenzae . 57 , 58 Хотя использование хинолонов обычно ограничено из-за опасений по поводу токсичности, стоимости и возникающей резистентности, их использование в этом случае может быть оправдано.
catarrhalis . В качестве альтернативы может быть прописан хинолон, такой как левофлоксацин, который имеет высокий уровень активности против S pneumoniae и H influenzae . 57 , 58 Хотя использование хинолонов обычно ограничено из-за опасений по поводу токсичности, стоимости и возникающей резистентности, их использование в этом случае может быть оправдано.
Пневмококковая инфекция и H influenzae. Наблюдательные исследования показали, что резистентность этих организмов к триметоприм-сульфаметоксазолу и азитромицину достаточна, чтобы исключить их использование для лечения острого бактериального синусита у пациентов с гиперчувствительностью к пенициллину. 56 , 58 , 59 , 69
Оптимальная продолжительность антимикробной терапии для пациентов с острым бактериальным синуситом систематически не изучалась.Рекомендации, основанные на клинических наблюдениях, варьировались от 10 до 28 дней лечения. Было сделано альтернативное предложение о продолжении антибактериальной терапии в течение 7 дней после того, как у пациента исчезнут признаки и симптомы. 5 Эта стратегия имеет преимущество индивидуального лечения каждого пациента, минимальный курс составляет 10 дней и позволяет избежать длительной антимикробной терапии у бессимптомных пациентов, которые вряд ли соблюдают полный курс лечения. 5
У пациентов с острым заболеванием, которые при первом осмотре кажутся токсичными (см. Ниже), можно лечить одним из двух вариантов. Консультация отоларинголога может быть запрошена для рассмотрения аспирации верхнечелюстной пазухи (с соответствующей анестезией / анестезией), чтобы получить образец секрета пазухи для окрашивания по Граму, посева и тестирования чувствительности, чтобы можно было точно отрегулировать антимикробную терапию. В качестве альтернативы, стационарная терапия может быть начата с внутривенного введения цефотаксима или цефтриаксона с направлением к отоларингологу, если состояние пациента ухудшается или не показывает улучшения в течение 48 часов. Если есть подозрение на осложнение, лечение будет отличаться в зависимости от места и степени тяжести.
Если есть подозрение на осложнение, лечение будет отличаться в зависимости от места и степени тяжести.
Американское общество инфекционистов недавно опубликовало руководство по лечению острого бактериального риносинусита у детей и взрослых. 70 Их рекомендацией для начальной эмпирической антимикробной терапии острого бактериального синусита у детей была амоксициллин-клавуланат, основанная на опасении, что с момента введения пневмококковых конъюгированных вакцин и увеличения распространенности H influenzae как причины синусита растет преобладание продукции β-лактамаз среди этих штаммов.Напротив, это руководство AAP допускает использование амоксициллина или амоксициллин-клавуланата в качестве эмпирической терапии первой линии и, следовательно, включает рекомендацию Американского общества инфекционных болезней. К сожалению, данных о точной микробиологии острого бактериального синусита в эпоху после ЦВС-13 мало. Проспективное наблюдение за посевом из носоглотки может быть полезным для полного согласования этих рекомендаций в будущем.
Лечение детского синусита: основы практики, патофизиология, эпидемиология
Автор
Хассан Х. Рамадан, доктор медицинских наук, FACS, FARS Профессор и председатель, директор центра ринологии и аллергии, отделение отоларингологии — хирургия головы и шеи, профессор кафедры педиатрии Медицинской школы Университета Западной Вирджинии
Хассан Х. Рамадан, доктор медицинских наук, магистр наук, FACS, FARS является членом следующих медицинских обществ: Американской академии отоларингической аллергии, Американской академии отоларингологии — хирургии головы и шеи, Американского колледжа хирургов, Американского ринологического общества
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Ted L Tewfik, MD Профессор отоларингологии — хирургии головы и шеи, профессор детской хирургии, медицинский факультет Университета Макгилла; Старший персонал, Монреальская детская больница, Монреальская больница общего профиля и больница Royal Victoria
Тед Л. Тьюфик, доктор медицины, является членом следующих медицинских обществ: Американское общество детской отоларингологии, Канадское общество отоларингологии — хирургия головы и шеи
Раскрытие информации: Нечего раскрывать.
Главный редактор
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования Профессор отоларингологии, стоматологии и инженерии, Медицинский факультет Университета Колорадо
Арлен Д. Мейерс, доктор медицинских наук, магистр делового администрирования является членом следующих медицинских обществ: Американской академии пластической и реконструктивной лицевой хирургии. Хирургия, Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Cerescan; Cliexa, eMedevents, Neosoma, MI10
Получен доход в размере 250 долларов США от:, Cliexa ;; Neosoma
Получены акции от RxRevu; Получил долю владения от Cerescan за консультацию; для: Neosoma, eMedevents, MI10.
Дополнительные участники
Ted L Tewfik, MD Профессор отоларингологии — хирургии головы и шеи, профессор детской хирургии, медицинский факультет Университета Макгилла; Старший персонал, Монреальская детская больница, Монреальская больница общего профиля и больница Royal Victoria
Тед Л. Тьюфик, доктор медицины, является членом следующих медицинских обществ: Американское общество детской отоларингологии, Канадское общество отоларингологии — хирургия головы и шеи
Раскрытие информации: Нечего раскрывать.
Благодарности
Авторы и редакторы eMedicine выражают признательность предыдущим авторам Карле Р. Браун, доктору медицины, и Линкольну Липпинкотту, доктору медицины, за их вклад в разработку и написание этой статьи.
Детский синусит — ENT Health
Если вы отведете ребенка к ЛОР-специалисту (уши, нос и горло) или отоларингологу, они осмотрят уши, нос и горло вашего ребенка. Тщательный сбор анамнеза и обследование обычно позволяют поставить правильный диагноз.Врач также может найти факторы, повышающие вероятность заражения вашего ребенка инфекцией носовых пазух, включая структурные изменения, аллергию и проблемы с иммунной системой.
Иногда во время посещения офиса для осмотра носа будут использоваться специальные инструменты. Визуализация (рентген) носовых пазух, например компьютерная томография, не рекомендуется при остром синусите, если нет осложнений, вызванных инфекцией. Проблемы радиационной безопасности могут ограничивать сканирование изображений, особенно у детей младше шести лет. 2
Острый синусит —При наличии бактериального синусита большинство детей очень хорошо реагируют на терапию антибиотиками. Назальные стероидные спреи или капли солевого раствора (соленой воды) или мягкие спреи также могут быть назначены для кратковременного облегчения заложенности носа. Противоотечные средства и антигистаминные препараты, отпускаемые без рецепта, как правило, неэффективны при вирусных инфекциях верхних дыхательных путей у детей, и их не следует назначать детям младше двух лет.
Если у вашего ребенка острый бактериальный синусит, симптомы должны улучшиться в течение первых нескольких дней лечения антибиотиками.Даже если состояние вашего ребенка значительно улучшится в течение первой недели лечения, важно, чтобы вы завершили терапию антибиотиками. Ваш врач может решить лечить вашего ребенка дополнительными лекарствами, если у него / нее есть аллергия или другие состояния, которые усугубляют инфекцию носовых пазух.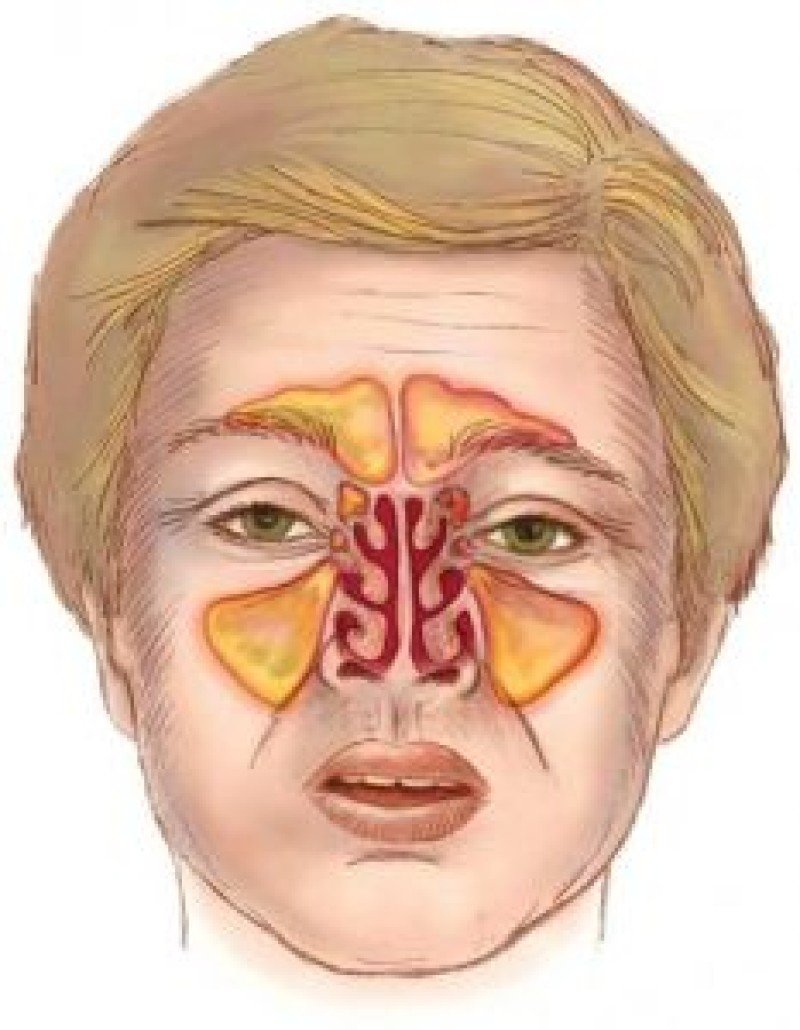
Хронический синусит —Если ваш ребенок страдает двумя или более симптомами синусита в течение как минимум 12 недель и имеет признаки давления в носовых пазухах, у него или нее может быть хронический синусит. 3 Хронический синусит или более четырех-шести эпизодов острого синусита в год указывает на то, что вам следует обратиться к ЛОР-специалисту, который порекомендует соответствующее медицинское или хирургическое лечение.
Операция может быть рассмотрена для небольшого процента детей с тяжелыми или стойкими симптомами синусита, несмотря на медикаментозное лечение. У детей младше 13 лет врач может порекомендовать удаление лимфоидной ткани 4 из-за носа в рамках лечения синусита. Хотя аденоидная ткань напрямую не блокирует пазухи, инфицирование лимфоидной ткани, называемое аденоидитом (инфекция задней части носа, которая может вызвать закупорку), может вызывать многие симптомы, похожие на синусит, — насморк, заложенность носа, постназальный капельница, неприятный запах изо рта, кашель и головная боль.
Детям старшего возраста и тем, у кого медикаментозная терапия оказалась безуспешной, может быть рекомендована аденоидэктомия или другие хирургические методы. ЛОР-хирург может открыть естественные дренажные пути пазух вашего ребенка и сделать узкие проходы шире. Это также позволяет культивировать инфекцию, чтобы антибиотики могли быть направлены конкретно против бактерий, вызывающих инфекцию носовых пазух вашего ребенка. Открытие носовых пазух позволяет более эффективно распределять назальные лекарства, позволяя воздуху циркулировать и обычно уменьшая количество и тяжесть инфекций носовых пазух.
Гайморит у детей | Детская больница Филадельфии
Пазухи — это заполненные воздухом пространства в лицевых костях, которые окружают нос. Пазухи соединены с носом через естественные дренажные каналы. Нос и пазухи имеют одну и ту же слизистую оболочку, которая также присутствует во всей дыхательной системе организма. Есть четыре различных типа носовых пазух:
Решетчатая пазуха. Расположенная между глазами, эта пазуха присутствует при рождении и продолжает расти в детстве.
Верхнечелюстная пазуха. Эта пазуха расположена под глазами и на щеках, она также присутствует при рождении и увеличивается в детстве.
Лобная пазуха. Эта пазуха расположена в кости лба и не формируется примерно до 7 лет; он продолжает перерастать в подростковые годы.
Клиновидная пазуха. Этот синус, расположенный в центре черепа и у основания головного мозга, формируется в детстве и разрастается в подростковом возрасте.
Синусит — это симптоматическое воспаление носа и носовых пазух. Симптомы очень распространены у детей, но могут возникать по разным причинам. Синусит обычно определяется по продолжительности симптомов:
- Острый синусит означает, что симптомы сохраняются менее 30 дней. Обычно это происходит из-за инфекционного процесса и часто развивается после вирусной простуды.
- Хронический синусит означает, что симптомы присутствуют более 90 дней или 3 месяцев.В отличие от острого синусита, хронический синусит обычно вызван не только инфекцией, но и воспалительным синдромом. Поскольку хронический синусит может иметь множество различных причин, его сложно лечить, и он требует индивидуального подхода к каждому пациенту.
Иногда инфекция носовых пазух возникает после инфекции верхних дыхательных путей (URI) или простуды. Эти URI вызываются распространенными вирусами и вызывают воспаление носовых ходов, которое может блокировать отверстия придаточных пазух носа и приводить к инфекции носовых пазух.Аллергия может усугубить синусит, добавив воспаление, возникающее в результате реакции на аллергены окружающей среды. Существуют и другие состояния, которые могут вызвать дисбаланс в нормальном оттоке слизи из носовых пазух или вызвать воспаление, которое может привести к синуситу, в том числе:
- Нарушения строения носа
- Увеличенные или хронически инфицированные аденоиды
- Инфекции от зуба
- Полипы носа
- Муковисцидоз
- Первичная цилиарная дискинезия
- Травма носа
- В нос застрял посторонний предмет
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Пассивное курение
Когда воспалительные процессы блокируют отток секрета из носовых пазух, бактерии могут начать расти.При синусите важно лечить как инфекцию, так и основное воспаление или закупорку, которые привели к возникновению инфекции.
Симптомы гайморита во многом зависят от возраста ребенка. Ниже приведены наиболее частые симптомы гайморита. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Дети младшего возраста
Насморк
Срок службы превышает 7-10 дней
Выделения обычно густые, зеленого или желтого цвета, но могут быть прозрачными
Кашель
Заложенность носа
Лихорадка
Дети старшего возраста и взрослые
Насморк или симптомы простуды, длящиеся более семи-десяти дней
Капли в горле из носа
Головная или лицевая боль *
Кашель
Лихорадка (чаще встречается у детей младшего возраста)
Симптомы синусита могут напоминать другие состояния или проблемы со здоровьем.Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
* Многочисленные исследования показали, что более 90% диагностированных врачом или самоописанных «головных болей носовых пазух» на самом деле связаны с мигренью. Исследователи обнаружили, что участники описали классические симптомы боли в передней части лица и давления под глазами. Однако у участников отсутствовали другие симптомы истинной инфекции носовых пазух, выделений из носа, заложенности носа или лихорадки. Кроме того, мигрень часто недооценивается у детей, поскольку она часто не проявляется классическими симптомами тошноты, рвоты или чувствительности к свету.Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Как правило, врач вашего ребенка может диагностировать синусит на основе симптомов вашего ребенка и физического осмотра. В некоторых случаях для подтверждения диагноза могут быть выполнены дополнительные тесты. Сюда могут входить:
Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией). Диагностическая процедура визуализации, в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела.Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки.
Носовая эндоскопия. В некоторых случаях врачу может быть полезно осмотреть нос ребенка с помощью небольшого гибкого оптоволоконного зонда. Этот простой тест можно провести во время визита в офис без анестезии.
Культуры из пазух. Лабораторные тесты, которые включают рост бактерий или других микроорганизмов для помощи в диагностике.Носовая эндоскопия часто используется для сбора инфекционной слизи из областей, где носовые пазухи впадают в нос.
Лечение синусита зависит от нескольких факторов, в том числе:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Степень заражения
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по течению инфекции
Ваше мнение или предпочтение
Лечение синусита зависит от индивидуального анамнеза и симптомов каждого пациента и может включать комбинацию:
- Антибиотики, которые обычно назначают не менее 14 дней
- Спреи для носа противовоспалительные
- Ацетаминофен (от боли или лихорадки)
- Разжижитель слизи, например гвайфенезин
- Антигистаминные препараты (при наличии аллергии на окружающую среду)
- Стероиды для перорального приема, такие как преднизон
- Лекарства для лечения ГЭРБ
- Операция по удалению аденоидов
- Эндоскопическая хирургия носовых пазух
Антибиотики могут быть отменены в течение 10–14 дней, если не развиваются серьезные симптомы, такие как лихорадка, лицевая боль или болезненность, или отек вокруг глаз.Хирургическое вмешательство следует рассматривать только в том случае, если другие методы лечения не помогли.
В сложных или устойчивых случаях часто требуется сотрудничество с другими педиатрами для устранения основных причин воспаления, ведущих к симптомам. Эти специальности включают легочную медицину, иммунологию, аллергию или инфекционные заболевания. Наша цель в CHOP — способствовать общению между специалистами, чтобы лучше координировать уход за пациентами.
Синусит | Педиатрический ЛОР
Где носовые пазухи?
Пазухи представляют собой заполненные воздухом полости, расположенные в костях лица.Пазухи делятся на группы в зависимости от их расположения и называются верхнечелюстными, решетчатыми, лобными и клиновидными пазухами.
Что такое гайморит?
Синусит — это состояние, при котором ваш ребенок страдает воспалением или инфекцией одной или нескольких пазух.
В зависимости от возраста вашего ребенка это может произойти в паре пазух, расположенных между глазами (решетчатая кость) и / или паре за скулами (верхнечелюстная кость), поскольку обе эти пазухи присутствуют при рождении.
По мере взросления у детей развиваются пара лобных пазух (во лбу) и пара клиновидных пазух (за носом), которые также могут поражаться.
Каковы симптомы гайморита?
Синусит проявляется такими симптомами, как насморк, заложенность носа, лихорадка, головная боль, кашель (особенно в ночное время), частое откашливание из носа (вызывает частое прочищение горла), неприятный запах изо рта, отек лица и изменения в поведении вашего ребенка. Часто бывает трудно отличить простуду от инфекции носовых пазух.
Простуда имеет многие из тех же симптомов, но обычно усиливается примерно на 3–4 день и проходит через неделю или через десять дней. Инфекция носовых пазух обычно ухудшается, а не проходит через неделю или десять дней.
Что вызывает гайморит?
Синусит вызывается инфекцией в полостях носовых пазух. Все, что вызывает закупорку естественных дренажных отверстий носовых пазух, может привести к инфекции. Это означает, что причиной могут быть простуда, грипп, аллергия или бактериальная инфекция.Блокировка также может происходить из-за POLYPS, что может быть вызвано аллергией или хронической инфекцией.
Как только происходит закупорка естественных дренажных каналов, за закупоркой накапливается слизь. Это может привести к воспалению и, в конечном итоге, инфицированию скопившейся слизи, иначе известному как острый синусит.
Есть ли другие виды гайморита?
Другой тип синусита известен как хронический синусит. У большинства детей острый синусит проходит через 3 недели после приема антибиотиков.Однако ваш ребенок может страдать от симптомов, которые длятся от 2 до 3 месяцев и более; это известно как хронический синусит. У детей с хроническим синуситом симптомы обычно менее выражены, но длятся дольше, чем острый синусит. Хронический синусит может усугубляться основной аллергией или длительным заболеванием.
Как диагностируется гайморит?
Врач поставит диагноз синусит на основании анамнеза симптомов, которые вы предоставите вашему ребенку. Вас, вероятно, спросят, есть ли у вашего ребенка заложенность носа (заложенность носа) или насморк, кашель, постназальная жидкость, неприятный запах изо рта, головная боль, отек вокруг глаз или изменения в поведении.
Синусит также диагностируется по продолжительности симптомов. Если у ребенка простуда или грипп, симптомы обычно длятся от 7 до 10 дней. Если описанные ранее симптомы сохраняются более десяти дней, вероятно, возник синусит, и ваш ребенок должен быть осмотрен врачом.
Что может сделать мой врач во время обследования?
Следующим шагом после выявления симптомов у вашего ребенка является осмотр уха, носа и горла пациента.Иногда используются специальные носовые эндоскопы, чтобы заглянуть в нос. Кроме того, ваш врач может назначить рентген, чтобы полностью оценить носовые пазухи. Эти рентгеновские снимки могут включать в себя обычный рентгеновский снимок носовых пазух или компьютерную томографию (CAT), которая предоставит вашему врачу наиболее точную информацию о носовых пазухах вашего ребенка.
Как врач будет лечить острый гайморит?
В качестве первой линии лечения ваш врач, вероятно, назначит вашему ребенку антибиотик на несколько недель, чтобы избавиться от инфекции носовых пазух.Также могут быть назначены назальные противозастойные средства или спреи для носа. Если у вашего ребенка острый синусит, симптомы улучшатся в течение первых нескольких дней. После первой недели лечения вашему ребенку станет намного лучше; тем не менее, вам следует продолжить терапию антибиотиками, как описано вашим доктором, на протяжении всего курса терапии. В противном случае инфекция может вернуться.
Если у вашего ребенка синусит, который, по-видимому, связан с аллергическим заболеванием, ваш врач может решить привлечь специалиста-аллерголога для лечения основной аллергии.
Как врач может лечить хронический синусит?
Если у вашего ребенка было несколько острых инфекций носовых пазух за последние несколько лет или у него длительный хронический синусит, который, кажется, не излечивается полностью с помощью антибиотиков, ваш врач может порекомендовать хирургическое лечение носовых пазух с использованием ФУНКЦИОНАЛЬНОЙ ЭНДОСКОПИЧЕСКОЙ ХИРУРГИИ ДЛЯ СИНУСОВ (FESS). Также могут быть рекомендованы другие процедуры, такие как КУЛЬТУРА СИНУСА или АДЕНОИДЭКТОМИЯ.
Есть ли осложнения в результате синусита?
Помимо развития хронического синусита, серьезные осложнения синусита включают орбитальный целлюлит (инфекция в тканях вокруг глаза), остеомиелит (инфекция в костях), менингит (инфекция в жидкости, окружающей головной и спинной мозг), или абсцесс мозга.К счастью, особенно при лечении, эти осложнения возникают редко.
Хронический или острый, симптомы и лечение
Пансинусит — это инфекция или воспаление всех пазух головы. Обычно инфекция носовых пазух или синусит поражает только одну или две группы носовых пазух.
Пансинусит может ощущаться как тяжелая инфекция носовых пазух, но часто проходит без лечения. Однако в некоторых случаях помогает лечение, например антибиотики или противогрибковые препараты.
Из этой статьи вы узнаете о причинах и симптомах пансинусита, а также о том, когда следует обратиться к врачу.
Поделиться на Pinterest Симптомы пансинусита могут включать сильную заложенность носа, лихорадку, усталость и болезненность передней части лица.Пансинусит возникает, когда инфицированы все носовые пазухи головы.
Пазухи — это полые полости, расположенные за щеками, лбом и вокруг носа. Они выстланы слизью, которая помогает задерживать микробы и мусор.
Микробы попадают в глотку ресничками, которые представляют собой крошечные волоски в пазухах. Когда носовые пазухи работают правильно, этот процесс непрерывно выводит слизь и нежелательные вещества из носа и окружающих областей.
Если человек болен, слизь в пазухах может скапливаться, что мешает нормальному функционированию ресничек. Пазухи и носовые ходы могут опухать и вызывать заложенность носа, что может привести к болезненной головной боли в носовых пазухах, насморку и заложенности носа.
Если заложенность носа продолжается более нескольких дней, носовые пазухи могут реагировать опухолью и воспалением, что приводит к синуситу.Если он станет очень тяжелым и затронет все носовые пазухи, может возникнуть пансинусит.
Синусит и пансинусит не следует путать с ринитом.
Ринит — это воспаление и отек носовых ходов без поражения носовых пазух. Врачи часто используют термин «острый ринит» для описания заложенного носа, связанного с простудой или аллергией.
Наиболее частые симптомы пансинусита включают:
- давление, болезненность и боль в передней части лица
- сильная заложенность носа
- боль в горле из-за постназальных капель
- густые выделения из носа
- лихорадка
- лихорадка
- лихорадка
- лихорадка
- излучает в зубы
- головная боль в передней части головы
- кашель
- усталость
- неприятный запах изо рта
Во всех случаях пансинусита обычно возникают воспаления носовых пазух.Но в зависимости от причины и продолжительности их действия их можно классифицировать по-разному:
- Острый пансинусит : Симптомы длятся менее 12 недель.
- Хронический пансинусит : Симптомы длятся более 12 недель.
Эти инфекции также могут попадать в одну из следующих категорий:
- Вирусный пансинусит , например, вызванный вирусом простуды или гриппа.
- Бактериальный пансинусит , вызванный бактериальной инфекцией.
- Грибковый пансинусит , когда симптомы возникают из-за грибка или плесени.
- Аллергический пансинусит , вызванный аллергией.
Пансинусит также может возникать из-за физической закупорки носа или носовых пазух. Непроходимость может затруднить дренирование носовых пазух.
Общие типы заложенности носа включают:
Врач может диагностировать синусит несколькими способами, в том числе:
- обсуждая симптомы и проверяя пазухи на болезненность или болезненность
- заглянув внутрь носа и носовых пазух
- взяв мазок внутренняя часть пазух
- с использованием методов визуализации, таких как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ)
При пансинусите, вероятно, потребуется КТ или МРТ, чтобы подтвердить поражение всех пазух.
Лечение пансинусита зависит от основной причины.
Вирусный пансинусит
Вирусный пансинусит часто проходит через 2 недели или раньше. Некоторые безрецептурные средства могут облегчить неприятные симптомы.
Люди могут попробовать использовать болеутоляющие, противоотечные средства и спреи для носа с солевым раствором. Полоскание горла соленой водой и пищевой содой может помочь облегчить раздражение горла от постназальных капель.
Бактериальный пансинусит
Врач обычно назначает антибиотики для лечения бактериальных инфекций носовых пазух, если они не проходят самостоятельно.Однако, если человек принимает антибиотики слишком часто, они больше не действуют против некоторых видов бактерий. Это может сделать инфекции более опасными и сложными для лечения.
Чтобы предотвратить это, антибиотики следует использовать при пансинусите только в том случае, если врач считает, что инфекцию вызывают бактерии. Центры по контролю и защите заболеваний (CDC) также заявляют, что антибиотики не работают против большинства незначительных инфекций носовых пазух. Они не работают в случае вирусов, грибков или аллергии.
Однако пансинусит обычно более серьезен, чем легкая инфекция носовых пазух.Если инфекция носовых пазух не проходит через 2 недели, врач может более тщательно изучить причину.
Зеленые выделения из носа не всегда являются признаком инфекции носовых пазух. Вирусная инфекция, такая как простуда, также может вызвать зеленый цвет слизи в носу. Значительные инфекции носовых пазух чаще сопровождаются густыми выделениями из носа с неприятным привкусом во рту.
Грибковый пансинусит
Больному грибковым пансинуситом может потребоваться прием противогрибковых препаратов, если симптомы не проходят со временем.Грибковые инфекции носовых пазух чаще встречаются в тропических регионах и у людей с полипами в носу.
Более серьезные грибковые инфекции чаще всего встречаются у людей с плохо функционирующей иммунной системой из-за состояний, которые могут включать рак и диабет.
Аллергия
Человеку могут потребоваться тесты на аллергию, если у него недиагностированная аллергия, вызывающая пансинусит. Если у них есть известная аллергия, антигистаминные препараты и другие препараты, отпускаемые без рецепта, могут помочь уменьшить симптомы.
Это может помочь идентифицировать и избежать аллергена, когда это возможно. Для людей с сезонной аллергией многие погодные программы также указывают на высокое время содержания пыльцы.
Людям с хроническим хроническим синуситом можно рекомендовать лечение прививками от аллергии, известное как иммунотерапия от аллергии.
Закупорки
В некоторых случаях может потребоваться хирургическое вмешательство, чтобы удалить заложенность носа. Таким образом врач может удалить полипы в носу.
Также можно исправить искривленную перегородку или узкие носовые ходы.Это делается только при хронических и повторяющихся инфекциях носовых пазух.
В большинстве случаев пансинусит проходит без каких-либо дополнительных проблем со здоровьем.
Однако в редких случаях пансинусит может привести к другим осложнениям. В медицинской литературе приводятся примеры того, как пансинусит может вызывать другие проблемы:
- В одном отчете о клиническом случае говорится, что у здорового 33-летнего мужчины появилось двоение в глазах после головной боли и заложенности носа в течение 3 недель. Симптомы начались после того, как он плавал в бассейне.Врачи диагностировали пансинусит, вероятно, вызванный бактериями в бассейне. Врачи обнаружили, что один из нервов в его черепе был временно парализован (известный как паралич) в результате пансинусита. Симптомы исчезли после того, как мужчина принял антибиотики.
- Другой случай описывает 9-летнего мальчика, у которого было опущенное веко, известное как птоз. С помощью МРТ врачи определили, что причиной птоза был пансинусит. После лечения мальчика антибиотиками птоз прошел.
Некоторые пазухи расположены близко к головному мозгу, поэтому тяжелый пансинусит может привести к редким, но серьезным инфекциям мозга. Врач оценит любую серьезную инфекцию носовых пазух, чтобы избежать возможных осложнений для мозга.
Не всегда можно предотвратить пансинусит, так как распространенные заболевания, такие как простуда или грипп, часто способствуют развитию инфекции носовых пазух.
Инфекции носовых пазух, особенно пансинусит, могут чаще возникать у людей с ослабленной иммунной системой.
Предотвратить пансинусит можно:
- Тщательно и часто мыть руки.
- Достаточно отдыхать.

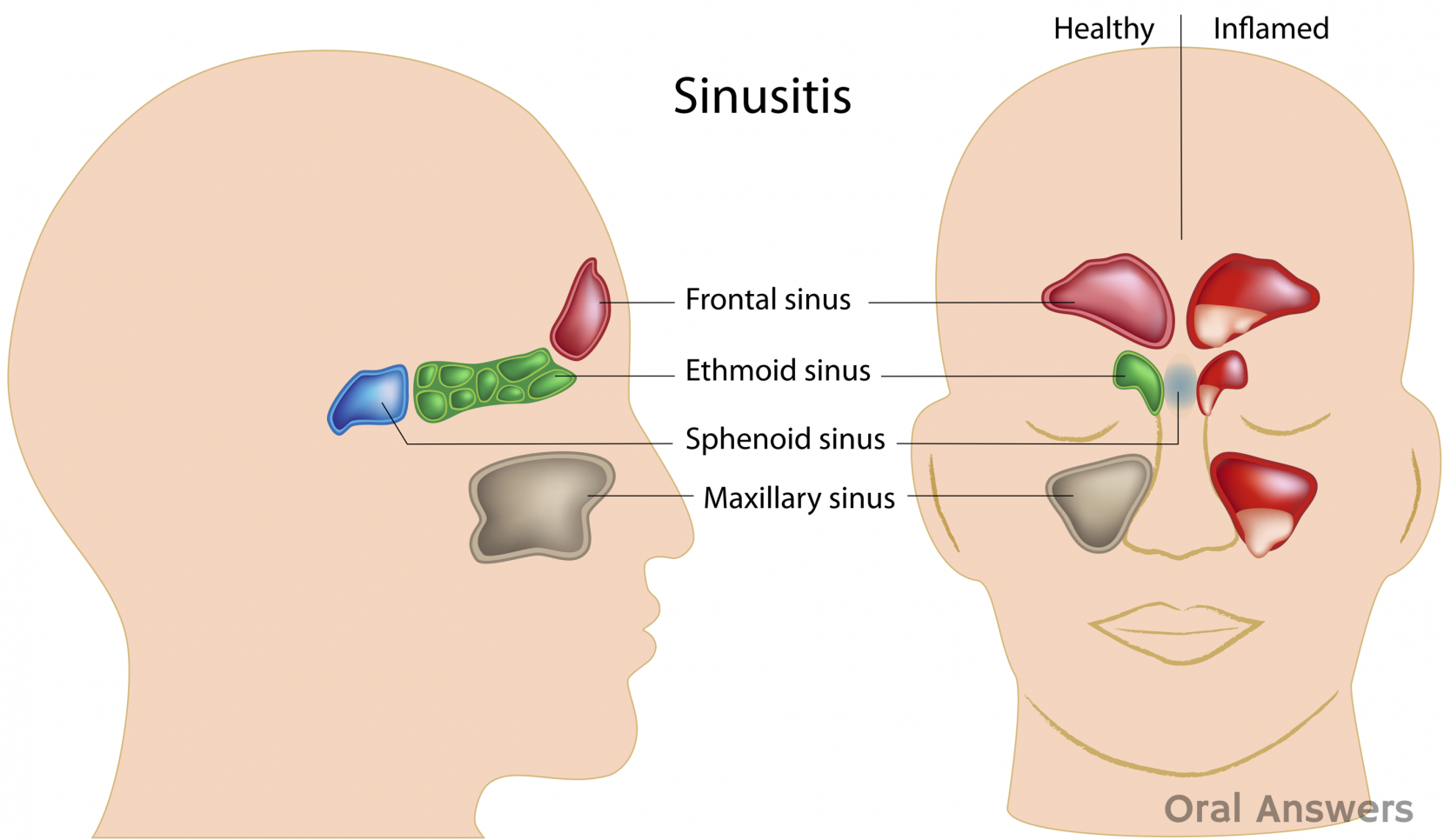 Также развитию пансинусита способствует разрастание небных миндалин.
Также развитию пансинусита способствует разрастание небных миндалин.
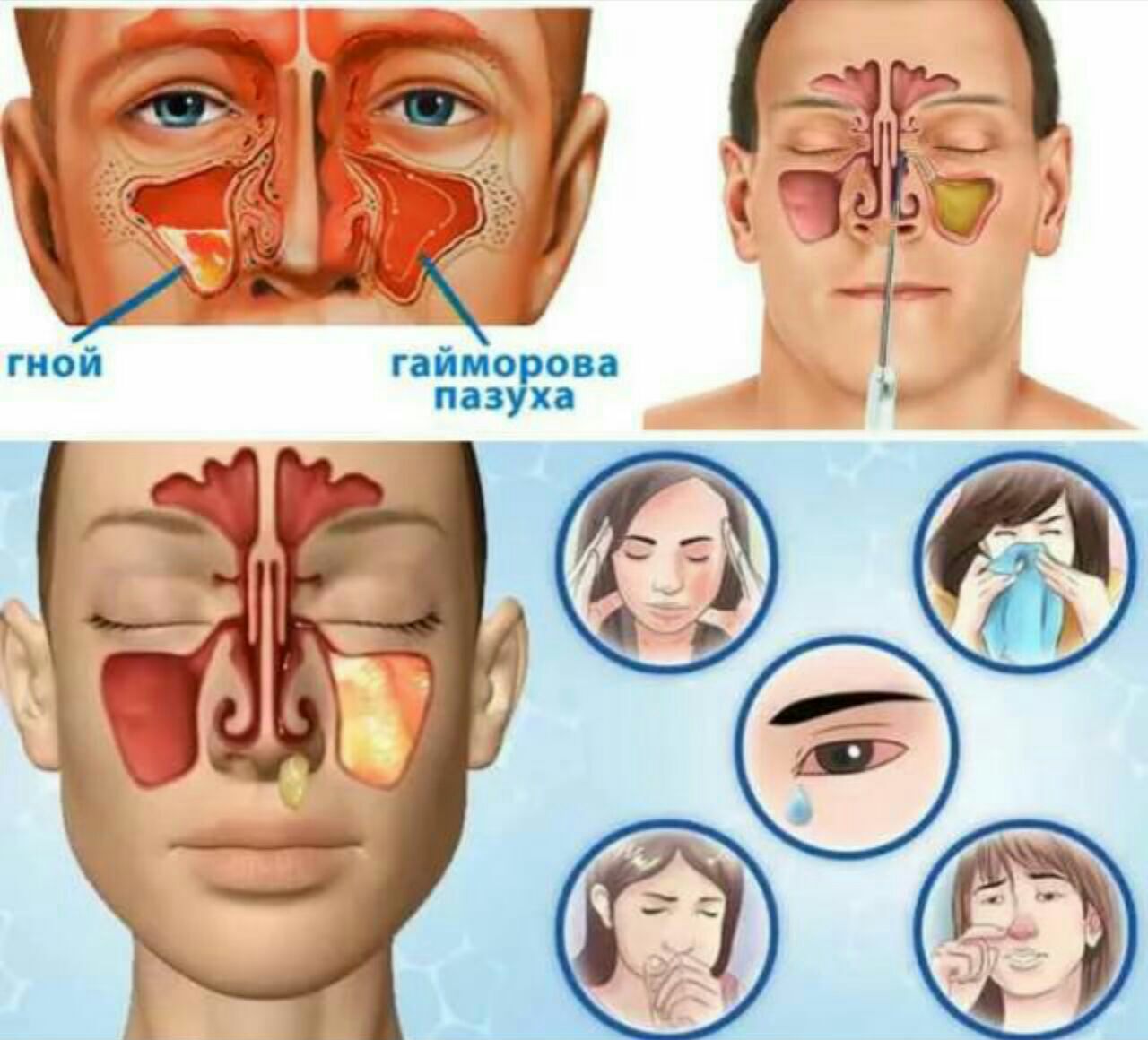
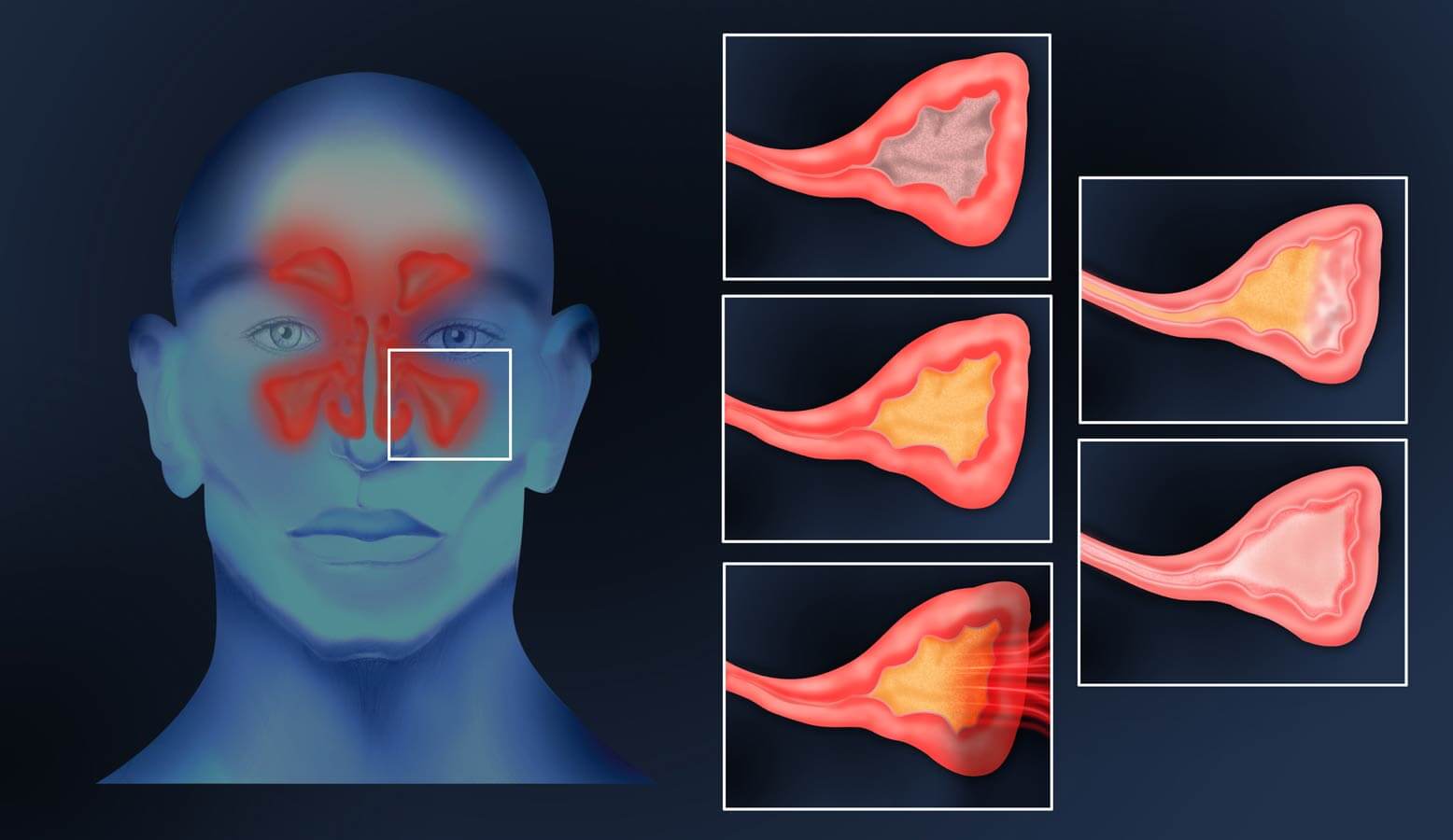
 Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.