Гигрома / Ганглий лучезапястного сустава
Гигрома лучезапястного сустава, киста, ганглий, синовиальная грыжа – названия доброкачественной опухоли, которая локализуется над лучезапястным суставом. Чаще болеют женщины. В отдельных случаях образование рассасывается самостоятельно, без лечения.
Гигрома запястья – круглая капсула с плотными стенками, наполненная вязкой жидкостью. Может располагаться на внешней или на внутренней стороне. Трансформация в злокачественную опухоль не происходит. Лечение имеет целью устранить внешний дефект.
Причины развития гигромы
- Травмирование лучезапястного сустава кисти.
- Воспалительные процессы.
- Большие спортивные нагрузки.
- Как следствие операции на лучезапястном суставе кисти.
- Запущенная форма остеоартроза.
- Профессиональные навыки пользователей компьютеров, швей, массажистов.
- Генетическая предрасположенность.
Диагностика
Диагностирование проводится при помощи:
Разновидности заболевания
Ганглий лучезапястного сустава кисти можно классифицировать:
- Мукозная гигрома – появляется в результате деформирующего артроза, как результат сдавливания, наращивание соединительной ткани является защитной реакцией организма;
- Посттравматическая гигрома левого или правого запястья – возникает как следствие повреждения сустава;
- Сухожильная гигрома – развивается под влиянием патологических изменений оболочки сухожилий, вызывает боль, препятствует нормальному движению запястья.

Лечение гигром / ганглий лучезапястного сустава
При обострении заболевания и возникновении неприятных ощущений используют противовоспалительные лекарства.
При увеличении образования, если есть ограничения в движениях, немеет и болит рука, необходимо обратиться к хирургу или травматологу. Возможно, понадобится операция.
Хирургическое вмешательство требуется, если образования имеет ячеистую структуру или его размеры увеличиваются.
В процессе операции гигрома удаляется вместе с капсулой.
Наиболее безопасное удаление гигромы и наименее травматичное – с использованием лазера. Кроме лазерного удаления хорошо зарекомендовало себя эндоскопическое иссечение гигромы лучезапястного сустава.
При этом важно помнить, что после удаления любым методом может возникнуть рецидив.
Операция по удалению гигромы – несложная, проводится под местной анестезией:
- Вводится специальная игла в полость кисты;
- Удаляется жидкое содержимое;
- Полость промывается антисептиком, может использоваться антибиотик.
После удаления гигромы на несколько недель накладывается повязка. Преждевременное снятие повязки может спровоцировать повторное образование кисты.
Реабилитация
- Рекомендованы физиотерапевтические процедуры.
- Хорошие результаты дают сеансы ультрафиолета и лечение грязями.
- Небольшую опухоль можно лечить аппликациями парафина и электрофорезом.
Методы профилактики
- Исключить любые травмы запястья;
- Использовать фиксирующие приспособления при занятиях спортом;
- При получении травмы немедленно обращаться к хирургу-травматологу;
- Своевременно лечить воспалительные заболевания;
- Выполнять легкую гимнастику для укрепления суставов.

Гигрома кисти руки, шишка на кисти руки, гигрома на руке. Гигрома сустава запястья, удаление. Синовиальная киста
Виды гигром
Гигромы кисти бывают разных видов:
Мукозные кисты – гигромы возникают на фоне деформирующего артроза суставов. Чаще всего они образовываются у дистального межфалангового сустава – в этом случае гигрома возникает в области ногтевой фаланги, у основания ногтя. Гигрома на пальце руки развивается в том случае, когда остеофиты, имеющиеся при деформирующем артрозе, начинают раздражающе действовать на кожу, подлежащие ткани и капсульно-связочный аппарат. Из-за этого возникает гигрома – образование, полое внутри, в прозрачной капсуле, с прозрачным, желеобразным содержимым.
Когда гигрома возникает на ногтевой фаланге, она начинает давить на ростковую зону ногтя и деформировать его.
Лечение гигромы кисти
Лечение сводится к иссечению кисты. В силу того, что при мукозных кистах кожные покровы над шишкой на кисти руки становятся слабыми, образование иссекается вместе с измененной кожей. После операции производится пластика – как свободными кожными трансплантатами, так и осуществляя сложные кожные реконструкции.
Сухожильные ганглии – это киста, которая образуется из оболочек сухожилий и стенок сухожильных влагалищ. Подобная гигрома кисти может вызывать не только болезненные ощущения, но и ограничение двигательных функций.
Лечение сухожильной ганглии заключается в удалении образования – это не представляет никакой технической сложности. После операций практически не бывает рецидивов и побочных эффектов.
Синовиальные кисты в области кистевого сустава (гигрома кисти) – самый распространенный вид гигром.
Гигрома сустава запястья
Чаще всего гигрома запястья возникает на тыльной поверхности сустава и выглядит, как обычная шишка на кисти руки – округлая и опухолевидная. Гигрома малоподвижна, безболезненна, плотной упруго эластичной консистенции, с неизмененной кожей.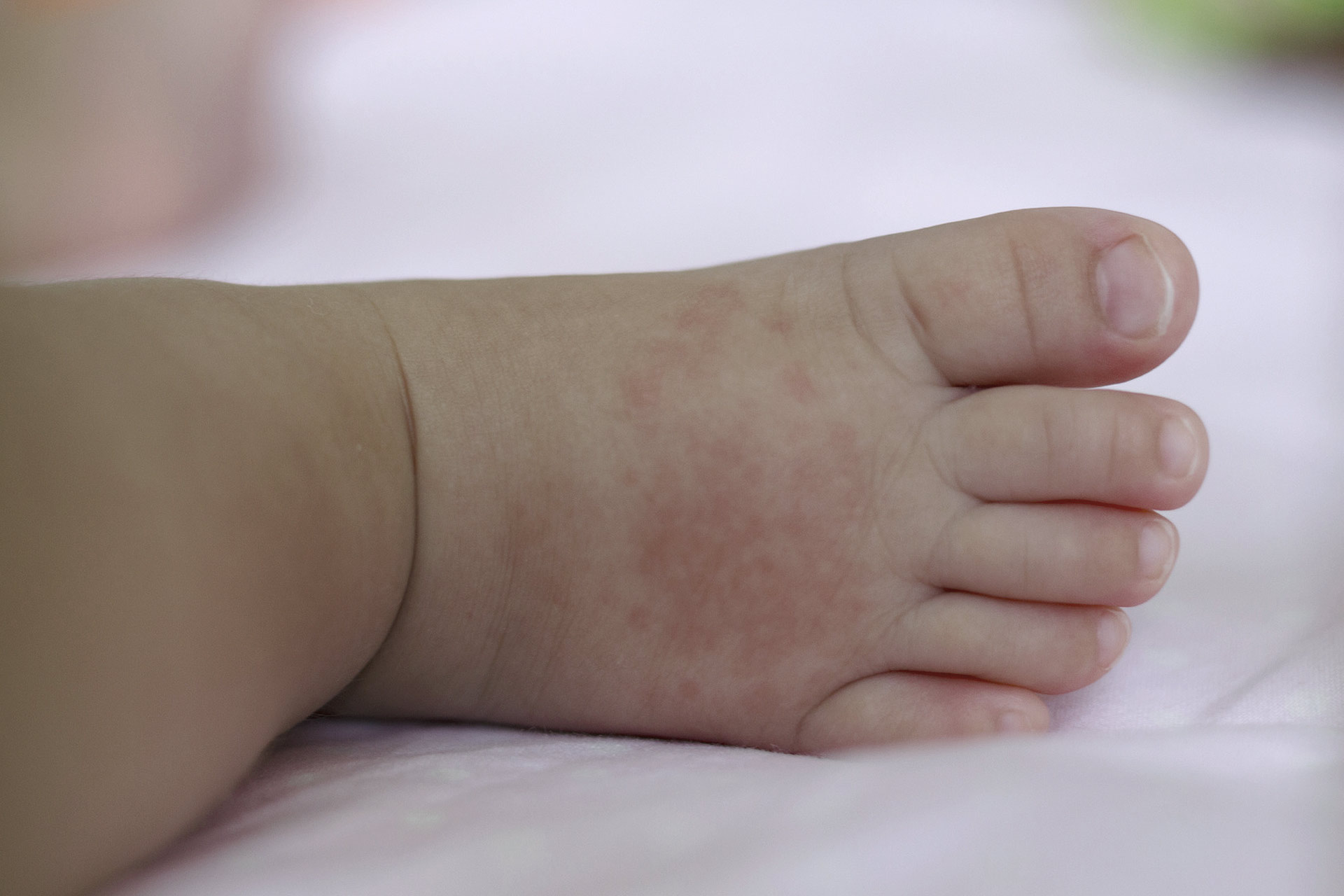
Если гигрома возникает на тыльной поверхности кисти, то его хорошо видно при сгибании сустава.
Гораздо реже гигрома запястья развивается на ладонной поверхности лучезапястного сустава, в области лучевой артерии (в месте, где обычно проверяют пульс). Такое расположение весьма затрудняет процесс хирургического вмешательства.
Лечение гигромы на запястье руки
Лечение такой гигромы является весьма сложным, так как приходится очень аккуратно выделять кисту в области прохождения лучевой артерии, стараясь ее не повредить. Неаккуратность при операции грозит серьезной травмой артерии, что может нарушить кровоснабжение кисти. Гигрома на запястье руки лечение требует максимально профессионального и аккуратного, поэтому правильную и эффективную операцию провести может только опытный хирург.
Строение лучезапястного сустава
Лучезапястный сустав очень сложен по своему строению и связано это, во многом, с его многофункциональностью. Для того, чтобы мы могли совершать разнообразные движения запястьем, в суставе «собраны» различные виды костей (лучевая, локтевая, пястные кости, кости запястья, хрящевой суставный диск), соединенных связками, призванными обеспечивать прочность сустава. Именно связки позволяют запястью и кисти двигаться, вращаться и поворачиваться во всех направлениях. Все эти элементы, сливаясь в одном месте, образуют капсулу сустава запястья, в полости которой находится синовиальная жидкость.
Гигрома, «растущая» в лучезапястном суставе, постепенно увеличивается в объемах, «раздвигает» окружающие ткани и связки и, в итоге, выпячивается с тыльной или ладонной стороны запястья, по виду напоминая подвижный шарик.
Гигрома лучезапястного сустава
Иногда гигрома находится на подладонной поверхности кисти, в области лучевой артерии. Такое расположение весьма затрудняет процесс хирургического вмешательства. Лечение данной патологии является весьма сложным, так как приходится очень аккуратно выделять синовиальную кисту в области прохождения лучевой артерии, стараясь ее не повредить.
Причины появления гигромы лучезапястного сустава
Гигрома образуется в том случае, когда в капсуле появляется «слабое место», что происходит в том случае, когда она истончается из-за имеющихся в ней повреждений или изменений.
Основные причины, которые могут привести к такому состоянию:
- Травма сустава;
- Последствия оперативного вмешательства;
- Постоянные мелкие травмирования кисти (и сустава), происходящие в результате повторяющихся действий – например, при игре в теннис;
- Неадекватные физические нагрузки на руки и особенно на кисть.
Гигромы запястья: симптомы
При травматических повреждениях запястья гигрома может развиться за достаточно короткое время.
Гигрома пальца руки
Внешний вид гигромы пальца руки – опухолевидное образование (похожее на шишку), локализованное на пальце, в области одного из суставов (в некоторых случаях, множественное). Нередко образование за несколько дней достигает 2-3 сантиметров.
Нередко гигрома пальца руки выглядит, как обычная бородавка и точно определить патологию может только доктор при осмотре.
Гигрома на пальце руки (фото которой можно найти в интернете) может самопроизвольно вскрыться и, на первый взгляд, исчезнет с пальца. Но, как правило, через некоторое время опухоль возникает снова, поскольку сама капсула образования никуда не исчезает, но продолжает продуцировать жидкость и наполняться ею. Кроме того, это может спровоцировать появление еще одной или даже нескольких гигром на пальце руки (фото).
Конечно, гигрома не опасна для жизни, но болезненные и неприятные ощущения могут повлиять на изменение качества жизни в худшую сторону.
Гигрома: диагностика
Диагностика гигромы запястья не вызывает никаких затруднений – для постановки диагноза достаточно осмотра врача. Как правило, это травматолог-ортопед либо, что является более правильным в этой ситуации – кистевой хирург.
причины, симптомы, лечение и профилактика
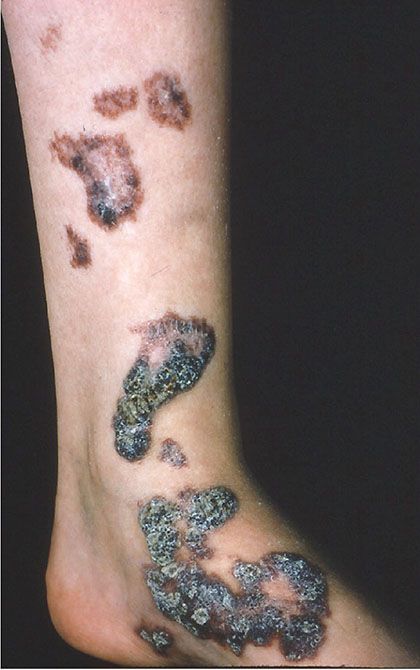
Гемангиома – доброкачественное сосудистое образование, появляющееся из-за эмбрионального нарушения развития кровеносных сосудов. Опухоль появляется на любом участке кожного покрова, имеет вид красного, багрового или синюшного пятна, возвышающегося над поверхностью кожи. Чаще всего выявляется при рождении или образуется в течение первых недель жизни. Лечение – хирургическое и консервативное.
Общие сведения о болезни
Гемангиома появляется у детей как родимое пятно. Такое изменение является результатом порока развития сосудов. Частота обнаружения гемангиом у новорожденных достигает 3%. В 10% проблему выявляют на первом году жизни ребенка. Данные статистики подтверждают, что это самая распространенная доброкачественная опухоль мягких тканей в педиатрии. Частота обнаружения достигает 50% случаев. Проблема в 3-5 раза чаще выявляется у девочек. Гемангиома у взрослых проявляется в исключительных случаях при неполноценном лечении в детском возрасте.
Доброкачественная опухоль быстро прогрессирует. Она стремительно разрастается на поверхности кожи и в глубину. По мере роста, дефект способен разругать окружающие ткани, приводить к нарушению функций зрения, слуха, дыхания. При травмировании гемангиомы возникает риск инфицирования и образования язвенных деформаций на поверхности.
Причины гемангиомы окончательно не изучены. Установлено, что патология является следствием изменения формирования сосудистой системы на эмбриональном этапе.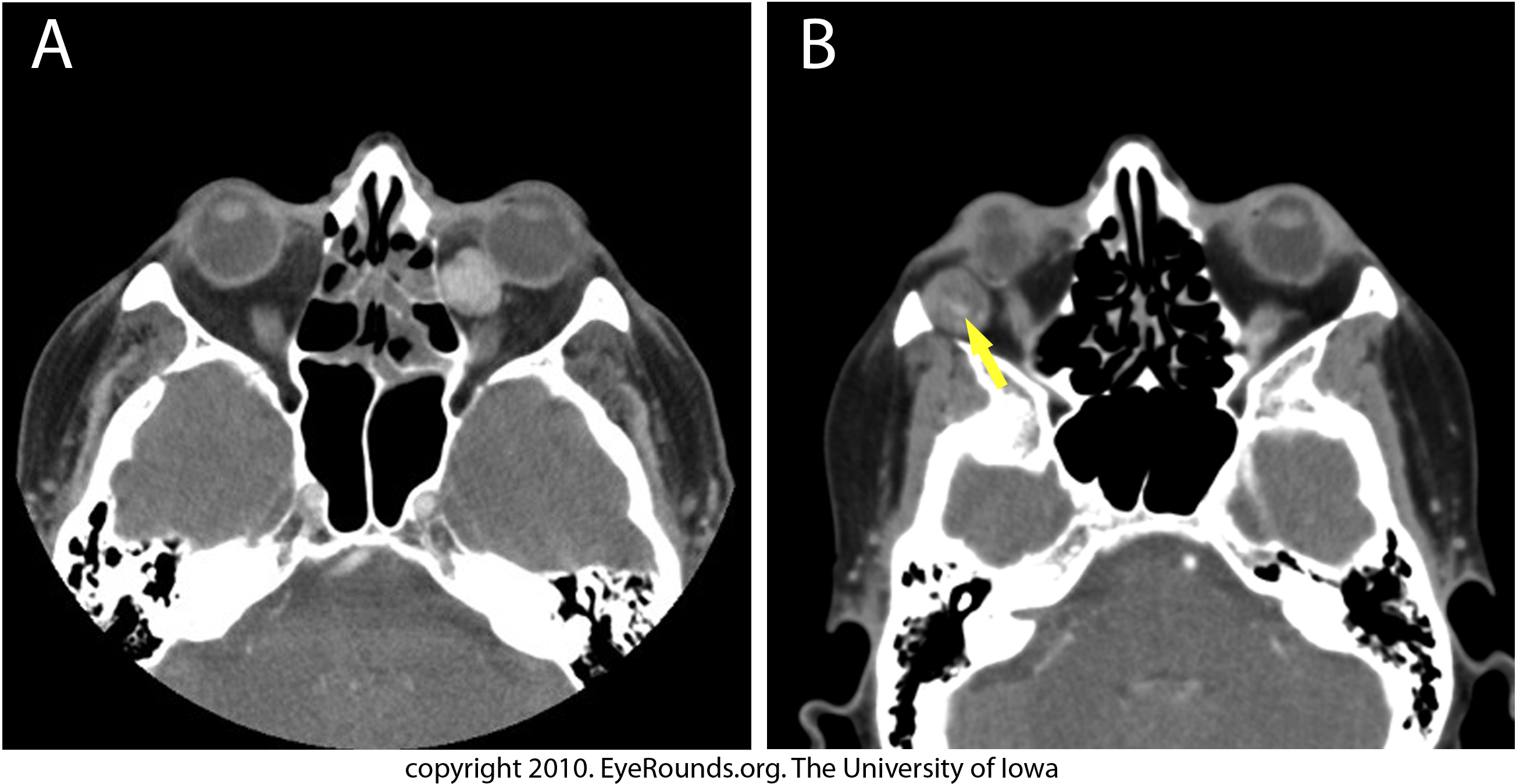 Повлиять на этот процесс могут такие факторы:
Повлиять на этот процесс могут такие факторы:
- прием беременной женщиной лекарственных препаратов определенных групп;
- перенесенные вирусные заболевания;
- неблагоприятные экологические условия.
Поскольку гемангиому на коже чаще выявляют у девочек, присутствует связь опухоли с гормональной регуляцией, но она не является основным фактором.
Основные разновидности заболевания и его симптомы
В зависимости от морфологических признаков различают следующие виды гемангиом:
- простая (капиллярная). Имеет четкие границы, красный или багрово-синий цвет. Бледнеет при надавливании, а потом восстанавливает оттенок;
- кавернозная (пещеристая). Бугристое, узловое образование, находящееся подкожно. Характерна мягкая эластичная консистенция, объясняющаяся структурой – внутри находятся каверны, заполненные кровью;
- комбинированная. Имеет кожную и подкожную часть. Клинические проявления характерны для капиллярного и пещеристого типа;
- смешанная. Опухоль со сложным строением, содержащая элементы сосудистых, нервных, соединительных и лимфоидных тканей. Цвет, консистенция и вид различаются, зависят от входящих в состав тканей.
Опухоли имеют единичный и множественный характер, бывают мелкими и крупными. В 95% случаев в педиатрии диагностируют простые формы. Симптомы гемангиомы проявляются только внешне, редко пациент жалуется на зуд и дискомфорт в пораженной зоне.
Лечение и обследование ребенка с гемангиомой обеспечивает:
- педиатр;
- хирург;
- дерматолог.
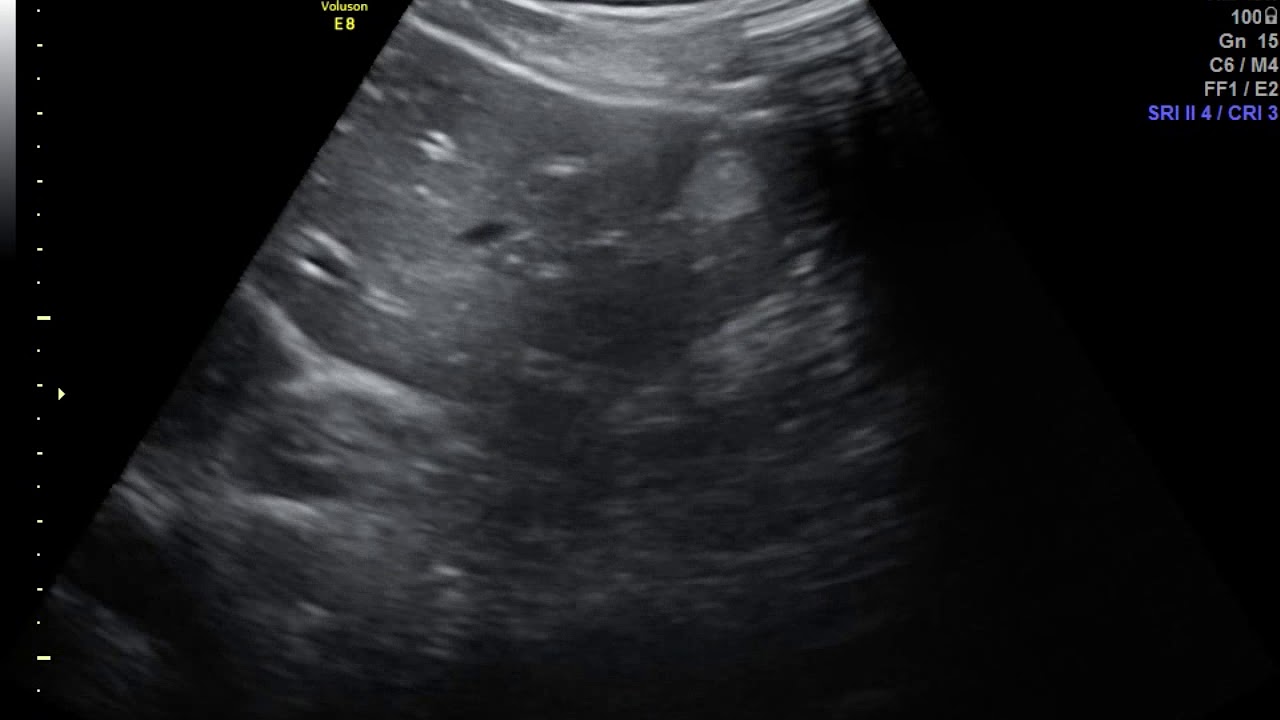
Дополнительно показана консультация офтальмолога, отоларинголога, уролога, стоматолога и детского гинеколога. С целью определения глубины распространения и оценивания структуры проводится УЗИ пораженной области. В комплексе оценивается скорость кровотока в самой опухоли и снабжающих ее сосудах.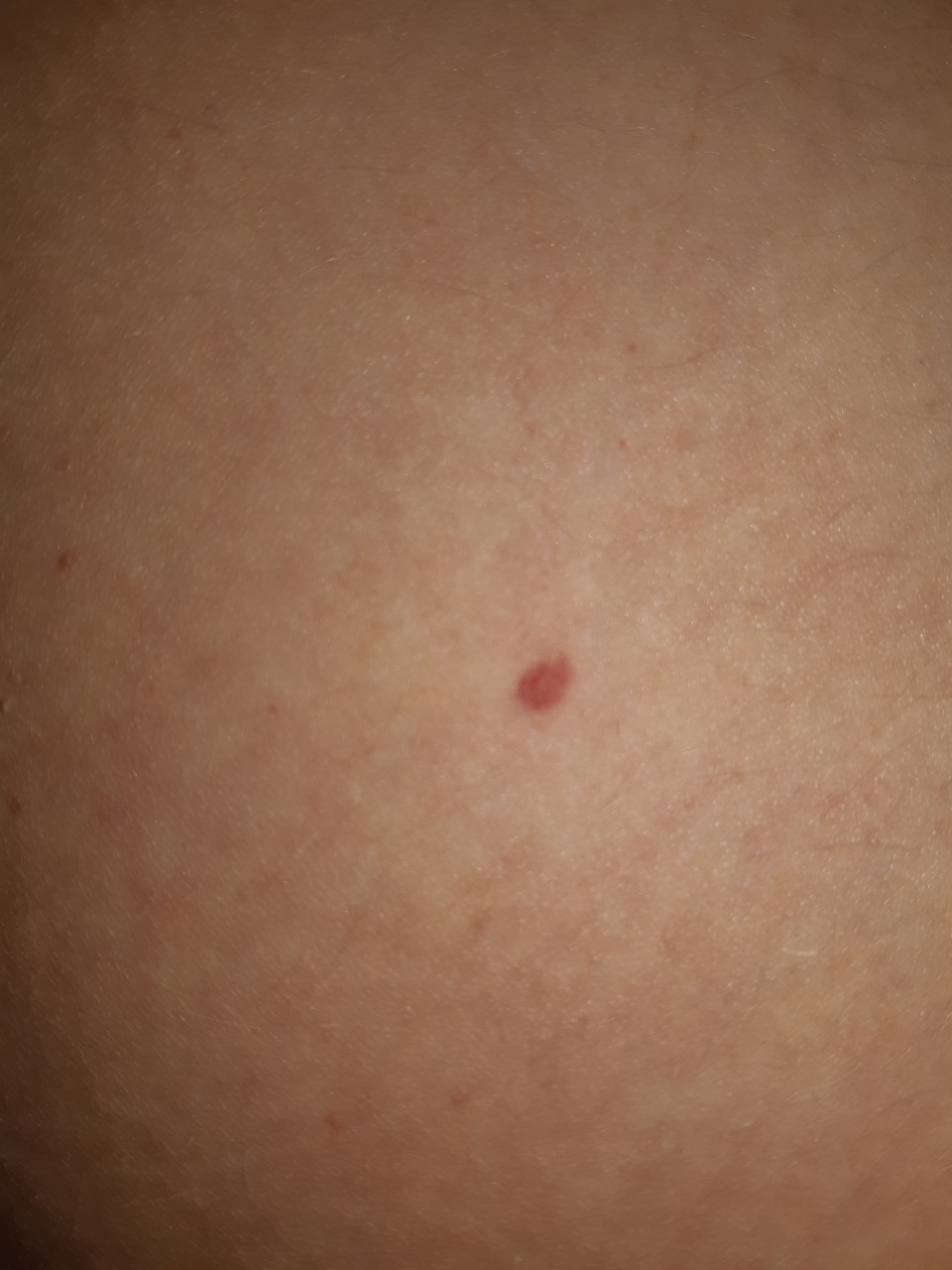
Прогноз для пациентов – благоприятный. Опухоль может регрессировать самостоятельно. Опухоль мягких тканей, не имеющую показаний к оперативному удалению, устранять не обязательно. Решение о схеме воздействия или методике динамического контроля всегда принимает врач.
У вас появились симптомы гемангиомы?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Информация о лечении
Раньше при обнаружении гемангиомы в детском возрасте принималась выжидательная тактика, медики рассчитывали на то, что опухоль рассосется самостоятельно до достижения пубертатного периода. Со временем данное утверждение стало неактуальным из-за невысокой частоты обратного развития. Всего в 5% случаев гемангиома у детей сходит с кожи без последствий, в 2% случаев это происходит до 5-летнего возраста.
Сегодня лечение гемангиомы проводят следующими методами:
- физическое удаление;
- хирургическая резекция;
- медикаментозная терапия.
К перечню популярных методов физического удаления относят криодеструкцию, лазерное облучение, склеротерапию и электрокоагуляцию. Описанные способы позволяют безболезненно убрать опухоль мягких тканей. Полное исчезновение занимает от нескольких месяцев до нескольких лет. На коже могут оставаться рубцы.
Хирургический метод редко применяют в современной практике. Его используют при небольших гемангиомах у взрослых пациентов. Чаще всего иссекают опухоли, расположенные на невидимых участках тела. Косметический эффект – сомнительный, на поверхности кожного покрова остаются шрамы.
Медикаментозная терапия основывается на использовании гормональных и противоопухолевых препаратов. Часто применяется на подготовительном этапе с целью уменьшить область гемангиомы. Полное рассасывание вследствие медикаментозной терапии происходит редко, не более чем в 2% случаев.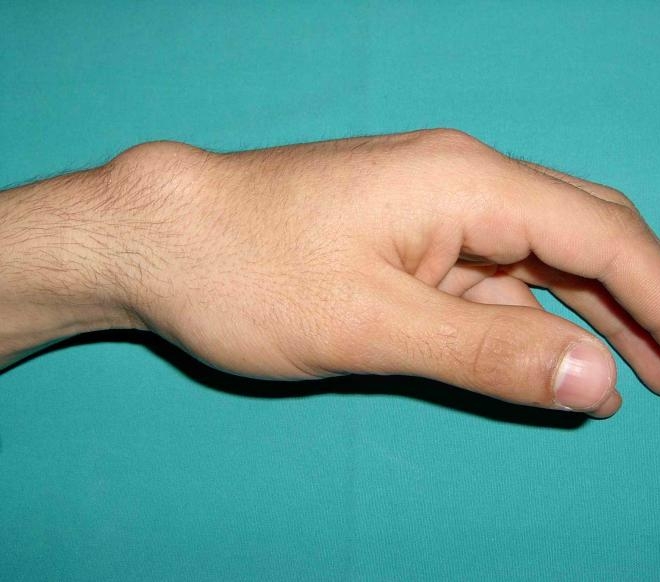
Подобрать эффективный метод воздействия и избавиться от гемангиомы на коже помогут специалисты нашей клиники. Врачи проведут обследование и определят максимально эффективную схему воздействия, установят прогноз возможности самостоятельного устранения. Обследование на новом оборудовании – залог успешной терапии. Опыт врачей позволит выбрать лучшую схему устранения гемангиомы, позволяющую не опасаться возможных последствий.
Ответы на частые вопросы
Как выглядит гемангиома?
Внешне опухоль представляет собой красное или синюшное пятно, сливающееся с кожей или возвышающееся над ее поверхностью. Размер пятна в диаметре от 1-2 см до 10-20 см. Опухоль имеет разные формы. У детей проявляется температурная асимметрия, дефект на ощупь всегда теплый.
Нужно ли удалять гемангиому?
Гемангиома кожи подлежит обязательному удалению, если она провоцирует дискомфорт, зудит или кровоточит. Удалять опухоль надо, если она находится в сложных местах, которые постоянно растираются одеждой.
Может ли опухоль мягких тканей исчезнуть самостоятельно?
Удалять гемангиому оперативным путем не всегда нужно. Опухоль способна регрессировать самостоятельно. В процессе исчезновения выделяют несколько стадий. Он начинается с образования бледного пятна в центре опухоли, далее оттенок меняется и становится нормальным по направлению к периферии. Процесс исчезновения – длительный, до нескольких лет.
Чем опасна гемангиома?
При неправильном и несвоевременном лечении могут проявляться осложнения, представляющие угрозу для жизни и здоровья человека:
- прорастание с последующим разрушением рядом расположенных органов;
- разрушение костных и мышечных тканей;
- сдавливание спинного мозга;
- изъязвление опухоли, присоединение инфекции;
- озлокачествление;
- развитие патологий сосудистой системы;
- косметический дефект.

Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Гемангиома — как выглядит рак кожи
Содержание статьи:
Гемангиома(hemangioma) – доброкачественная опухоль, сформированная из неправильно развившихся клеток внутренней поверхности кровеносных сосудов. Представляет собой багрово-лиловые новообразования на поверхности, в толще кожи и под ней.
Поражает эндотелий в любой части тела, наиболее часто – в области головы, шеи, позвоночника (нижнегрудного и верхнепоясничного отделов). Чаще диагностируется в младенчестве Источник:
Младенческая гемангиома: классификация, клиническая картина и методы коррекции. Шептий О.В., Круглова Л.С.: Российский журнал кожных и венерических болезней, 2016 г., реже – у взрослых. Может расти. В 70% случаев подвергается спонтанному обратному развитию и не нуждается в лечении.
Увеличивающиеся гемангиомы на открытых участках тела представляют собой косметический дефект и вызывают психологический дискомфорт разной степени тяжести.В 10% случаев они могут локализоваться возле печени, почек, легких, других жизненно важных структур. В процессе роста сдавливают их, чем представляют серьезную опасность.
Прогноз
Возможные последствия заболевания
Гемангиомы могут становиться причиной некроза(омертвения) тканей, поэтому очаг поражения становится входными воротами для инфекции. Присоединение гнойного процесса может стать причиной сепсиса. При гемангиоме костей возможно их разрушение. Кроме этого, процесс может способствовать нарушению свертываемости крови и образованию тромбов. Возможна малигнизация –перерождение гемангиомы в рак.
При своевременном обращении к врачу новообразование успешно лечится в 100% случаев Источник:
Что нужно знать педиатру о младенческих гемангиомах. Захарова И.Н., Котлукова Н.П., Рогинский В.В., Соколов Ю.Ю., Зайцева О.В., Майкова И.Д., Идрисова Г. Р., Пшеничников И.И.: Медицинский совет, 2016 г..
Р., Пшеничников И.И.: Медицинский совет, 2016 г..
Разновидности гемангиом
Существует 2 вида гемангиом – врожденные – сформированные во время внутриутробного развития – и приобретенные; приобретенные в раннем детском возрасте нередко называют младенческими. По структуре различают единичные и множественные гемангиомы (гемангиоматоз), по строению – капиллярные, артериальные и венозные.
По образованию они бывают местными и сегментарными. Местные гемангиомы растут из одной точки, отличаются ровными краями и сравнительно небольшими размерами. Сегментарные – крупные, с «рваным» краем, нередко развиваются в рамках сочетанных патологий грудной клетки, аорты, таза и крестца, пороков сердца и т. д.
По локализации выделяют гемангиомы:
- простую – образована на поверхности кожи;
- кавернозную– растет под кожей;
- комбинированную– в процесс вовлечены поверхностные и глубокие слои дермы;
- смешанную– в процесс вовлечены не только дермальные, но также нервные и мышечные ткани.
Почему появляются гемангиомы
Точных причин возникновения гемангиом выявить пока не удалось; принято считать, что их появление может спровоцировать нарушение внутриутробного развития плода из-за вирусной болезни матери либо кислородного голодания. Дополнительные факторы риска образования врожденной гемангиомы:
- многоплодная и/или поздняя беременность;
- повышенное количество эстрогена у матери;
- ее малоподвижный образ жизни;
- несбалансированный рацион;
- алкогольная или никотиновая интоксикация плода;
- его низкий вес при рождении.
У взрослых причиной новообразования могут стать наследственная предрасположенность, заболевания сердечно-сосудистой системы, избыточное ультрафиолетовое облучение, повышенный уровень женских гормонов эстрогенов.
Признаки гемангиомы и патогенез
Гемангиома представляет собой красное пятно, в центре которого расположена точка, а из неё исходит сеть небольших сосудов. Обычно новообразование гладкое, может выступать на 1-2 см над кожей. При нажатии становится бледным, но быстро возвращается к своему обычному виду. Характерный симптом – неравномерность температуры: при пальпации гемангиома заметно теплее окружающих участков тела. Клинически может никак себя не проявлять и обнаруживаться случайно при осмотре.
Обычно новообразование гладкое, может выступать на 1-2 см над кожей. При нажатии становится бледным, но быстро возвращается к своему обычному виду. Характерный симптом – неравномерность температуры: при пальпации гемангиома заметно теплее окружающих участков тела. Клинически может никак себя не проявлять и обнаруживаться случайно при осмотре.
Заболевание протекает фазами – рост, стабилизация, опционально – спонтанный регресс. В фазах роста и стабилизации гемангиомы возможны осложнения. Если новообразование растет около функционального органа, его работа может ухудшаться – например, в периорбитальной зоне оно может способствовать снижению зрения, а на слизистой гортани – обструкции дыхания.
Если гемангиома локализована около нервного окончания, при ее росте возможны слабость и онемение конечностей, нарушение работы мочевого пузыря и ЖКТ. Крупные гемангиомы позвоночника могут вызывать боль и повышать риск компрессионных переломов. Новообразования легко травмируются, поэтому могут вызывать кровотечения.
Диагностика гемангиом
Первичный диагноз врач-дерматолог ставит по результатам визуального осмотра и пальпации. Для дифференциальной диагностики(выявления глубины и особенностей структуры новообразования) применяют:
- ангиографию – контрастную рентгенографию;
- УЗИ с доплерографией;
- МРТ;
- КТ.
Как лечат гемангиомы
Основной способ лечения – хирургический. Помимо косметических для этого существуют медицинские показания:
- быстрый рост и угроза озлокачествления опухоли;
- нарушение нормальной работы органов – например, если новообразование на веке или языке;
- нарушение циркуляции крови – если опухоль на крупном сосуде;
- инфицирование и кровотечение – например, при нахождении на гениталиях.
В приоритете – щадящие малоинвазивные методики удаления гемангиомы или методы сосудистой хирургии для уменьшения кровотока в ней. Иссеченные ткани отправляют на гистологический анализ.
Иссеченные ткани отправляют на гистологический анализ.
Если новообразование малых размеров, возможно применение электрокоагуляции, радиоволновой или лазерной хирургии, криодеструкции жидким азотом. При некоторых формах гемангиом эффективна склеротерапия – «склеивание» поврежденных капилляров путем инъекционного введения специальных растворов Источник:
Гемангиомы и сосудистые мальформации. Современные теории и лечебная тактика. Гончарова Я.А.: Здоровье ребенка, 2013 г..
При медленнорастущих опухолях с низким риском озлокачествлениявозможнаконсервативная медикаментозная терапия препаратами из группы блокаторов бета-адренорецепторов Источник:
Wong A., Hardy K., Kitajewsky A. Propranolol causes functional changes in hemangioma stem cells and hemangioma endothelial cells // Abstract book. ISSVA the 19th International Workshop on Vascular Anomalies. — 2012. – p. 245.. В отдельных случаях (если новообразование не растет, не беспокоит или есть тенденции к его обратному развитию) прибегают к выжидательной тактике.
Чтобы убедиться в эффективности лечения, после его окончания назначают контрольное исследование – УЗИ, томографию либо дерматоскопию. Чтобы проконсультироваться у профильного специалиста в СПб, заполните онлайн-форму.
Источники:
- Что нужно знать педиатру о младенческих гемангиомах. Захарова И.Н., Котлукова Н.П., Рогинский В.В., Соколов Ю.Ю., Зайцева О.В., Майкова И.Д., Идрисова Г.Р., Пшеничников И.И.: Медицинский совет, 2016 г.
- Младенческая гемангиома: классификация, клиническая картина и методы коррекции. Шептий О.В., Круглова Л.С.: Российский журнал кожных и венерических болезней, 2016 г.
- Гемангиомы и сосудистые мальформации. Современные теории и лечебная тактика. Гончарова Я.А.: Здоровье ребенка, 2013 г.
- Sires В. Systemic corticosteroid use in orbital lymphangioma /В. Sires, C. Goins, R. Anderson // Ophthal. Plast.Reconstr.Surg. — 2001. Mar. — Vol. 17(2). — P.
 85 — 90.
85 — 90. - Wong A., Hardy K., Kitajewsky A. Propranolol causes functional changes in hemangioma stem cells and hemangioma endothelial cells // Abstract book. ISSVA the 19th International Workshop on Vascular Anomalies. — 2012. – p. 245.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также
Гемангиома у детей — причины, симптомы, диагностика, лечение и удаление гемангиомы у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика Гемангиома – это кровяная опухоль или доброкачественное образование, происходящее из сосудов. Лечит гемангиому детский хирург, дерматолог при необходимости нужна консультация других профильных специалистов.
О заболевании
Гемангиома зачастую причиняет косметический дефект, чем представляет собой медицинскую проблему. Однако есть и опасные гемангиомы. Это те, которые прорастают в ткани и расположены на лице или внутренних органах. Современные способы лечения позволяют избавиться от сосудистой опухоли без следа.Гемангиома формируется в процессе внутриутробного развития. В норме внутри сосудов находится эндотелий или внутренняя выстилка. Под действием неблагоприятных факторов (ОРВИ или другие инфекции матери, прием лекарств, резус-конфликт, высокое артериальное давление) клетки эндотелия во время закладки органов попадают не на свое место. Эндотелиальные клетки в дальнейшем служат источником формирования сосудистой опухоли.
Существует несколько классификаций гемангиом. Для практических целей чаще используют деление с учетом морфологических признаков:
- капиллярная или простая – находится поверх кожи, четко отграничена от окружающих тканей, цвет от розового до синюшного, поверхность бугристая, при надавливании бледнеет;
- кавернозная (пещеристая) – находится под кожей, выглядит как бугристый узел, на ощупь мягкая, состоит из небольших полостей, которые наливаются кровью при физическом напряжении.
 Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;
Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается; - комбинированная – есть подкожная и наружная части;
- смешанная – кроме сосудов, содержит и другие ткани, это ангионевромы (с нервной тканью), ангиофибромы (с соединительной) и другие.
Количество гемангиом бывает разным: от одной до нескольких, размер тоже неодинаковый – от точечных до занимающих целую анатомическую область.
Для прогноза важна также скорость роста: различают растущие быстро, медленно растущие и нерастущие совсем.
В подавляющем большинстве случаев (95%) обнаруживаются простые капиллярные гемангиомы, девочки болеют втрое чаще мальчиков. Сами по себе кровяные опухоли риска для жизни не представляют, но они могут прорастать в соседние органы – глаза, нос, уши, трахею. Кроме того, поверхность их легко повреждается даже одеждой, отчего бывают нагноения и язвочки, кровотечение. Это крайне неприятный косметический дефект.
Симптомы гемангиомы
Гемангиому видно у новорожденного сразу либо она проступает в течение первых 3-х месяцев жизни. Кровяная опухоль бурно растет до 6-ти месяцев, позднее рост ее замедляется. Чаще всего поражается волосистая часть головы, лицо, особенно веки, нос и щеки, спина, половые органы, реже конечности. Крайне редко в патологический процесс вовлекаются внутренние органы и кости.Опухоль выглядит как узловатый бугорок на коже, синюшного или багрового цвета, на ощупь гораздо теплее окружающих тканей. Размер варьирует от 1 до 15 мм и более сантиметров. Поверхностная гемангиома расползается вширь, другие формы могут прорастать вглубь, сдавливая ткани и нарушая функцию органов. При малейшей травматизации возникает кровотечение, с которым бывает трудно справиться. В месте повреждения может присоединиться инфекция или образоваться язвочка.
Поверхностные гемангиомы могут прекращать рост самопроизвольно и регрессировать. Обратное развитие опухоли начинается с того, что в центре появляется бледный участок, размер которого постепенно увеличивается, пока гемангиома не исчезнет совсем.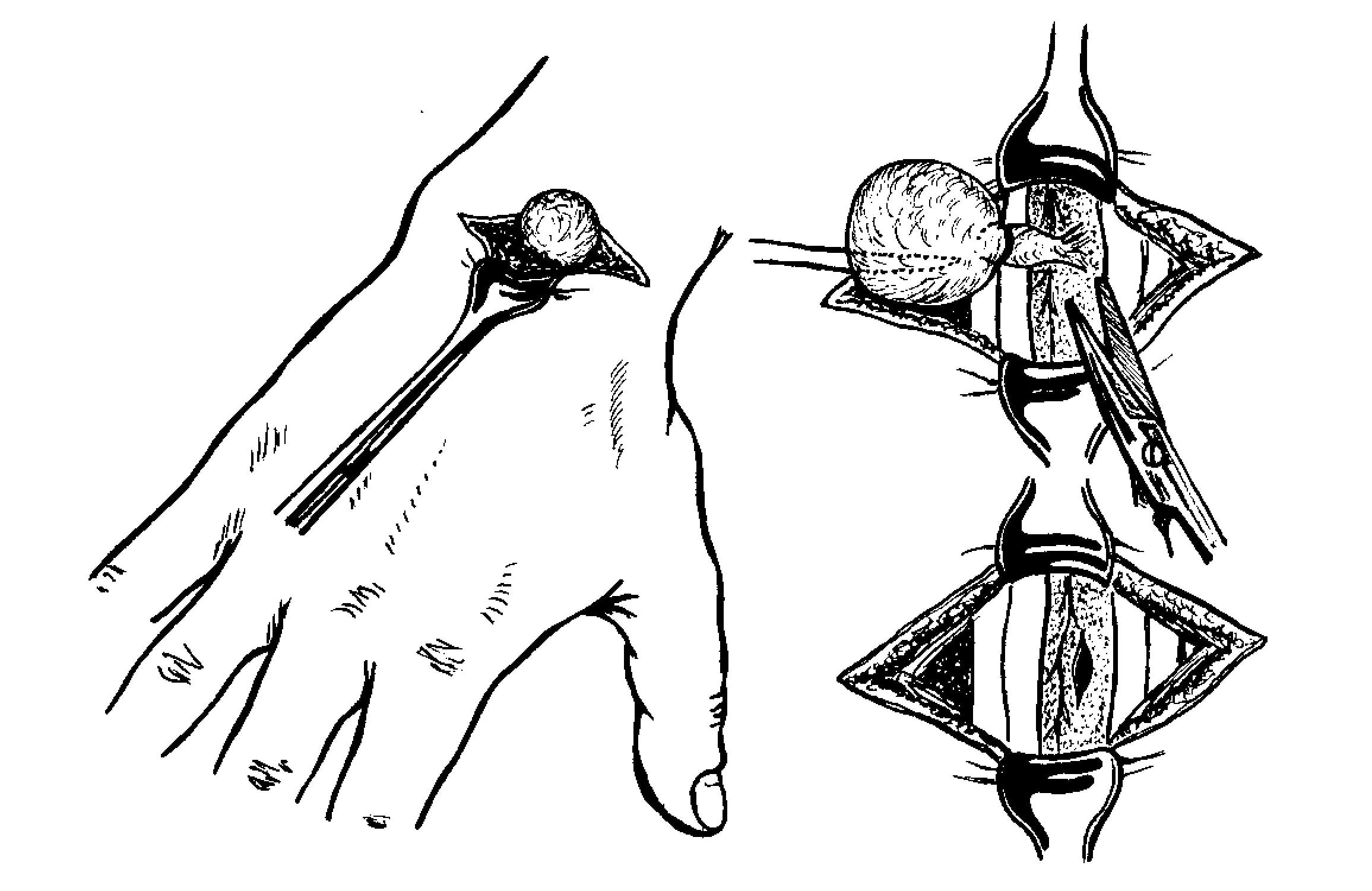 Некоторые опухоли проходят к концу первого года жизни, другие – к концу подросткового периода.
Некоторые опухоли проходят к концу первого года жизни, другие – к концу подросткового периода.
Причины гемангиомы
Точная причина возникновения неизвестна до сих пор. Предполагается, что нарушают онтогенез различные неблагоприятные факторы, в том числе плохая экология, вредные привычки, употребление химических лекарств. Исследователи также связывают развитие кровяных опухолей с гормональным статусом, поскольку девочки страдают намного чаще.Диагностика
В диагностике участвуют несколько специалистов: педиатр, детский хирург и дерматолог. Если опухоль повреждает какой-либо орган, привлекается профильный специалист – детский ЛОР, окулист, уролог, гинеколог и другие.Для уточнения характера и локализации применяются дополнительные лабораторные и инструментальные методы обследования:
- коагулогограмма;
- подсчет количества тромбоцитов;
- УЗИ, при котором измеряется скорость кровотока в гемангиоме и окружающих сосудах;
- ангиография;
- рентгенография костей заинтересованной области.
Лечение гемангиомы
В подавляющем числе случаев лечение хирургическое, которое выполняется как можно раньше при расположении на голове и шее, половых органах, аноректальной области. Быстро нужно удалять те гемангиомы, которые бурно растут, увеличивая площадь поражения в 2 раза в течение недели. Немедленно удаляют опухоли в случае их нагноения, кровотечения, язвенного процесса, инфицирования, некроза (отмирания).Традиционный скальпель используется, но все реже. В современной медицине детского возраста применяются следующие способы удаления:
- электрокоагуляция – прижигание электрическим током питающего сосуда;
- криодеструкция – разрушение жидким азотом и другими видами направленного холодового воздействия;
- лазерное удаление – испарение избыточной ткани направленным лучом световой энергии;
- склеротерапия – введение лекарств, склеивающих сосудистую стенку;
- эмболизация – искусственная закупорка сосуда, питающего опухоль;
- рентгенотерапия;
- гормональное лечение.

Хирург выбирает определенный метод лечения или их комбинацию для того, чтобы полностью разрушить опухоль и получить минимальный косметический дефект. Послеоперационные рубцы и шрамы могут полностью рассосаться по мере взросления малыша.
Иногда вместо лечения хирург выбирает выжидательную тактику, если заметен явный возрастной регресс гемангиомы.
Профилактика гемангиомы
Специфической профилактики нет. При обнаружении у малыша подозрительного образования желательно обращаться к врачу как можно раньше. С большинством опухолей такой природы удается справиться в короткие сроки.Клиника «СМ-Доктор» располагает достаточным арсеналом диагностической и лабораторной техники, чтобы досконально обследовать малыша. В нашем распоряжении есть высокотехнологичное лечебное оборудование, а врачи имеют большой практический опыт для того, чтобы ваш малыш рос здоровым и красивым.
Врачи:
Детская клиника м.Марьина Роща Записаться на прием Детская клиника м.Войковская Детская клиника м.Новые Черемушки Записаться на прием Детская клиника м.ТекстильщикиБозунов Алексей Викторович
Детский дерматолог, детский миколог
Зуева Ксения Михайловна
Детский дерматолог II категории, детский миколог, детский трихолог
Смолева Мария Борисовна
Детский дерматолог высшей категории, детский миколог, детский трихолог, детский косметолог
Королькова (Симонович) Полина Аскольдовна
Детский дерматолог, детский трихолог, детский миколог
Чекрыгина Марина Вячеславовна
Детский дерматолог, детский миколог, врач высшей категории. Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Кулешов Андрей Николаевич
Детский дерматолог, детский миколог, детский трихолог
Цуканов Сергей Владимирович
Детский дерматолог, детский миколог, детский трихолог
Багрянцева Мария Евгеньевна
Детский дерматолог, детский миколог, детский косметолог, детский трихолог, врач высшей категории
Нехорошева Инна Андреевна
Детский дерматолог, детский миколог, детский трихолог
Записаться на прием Детская клиника м.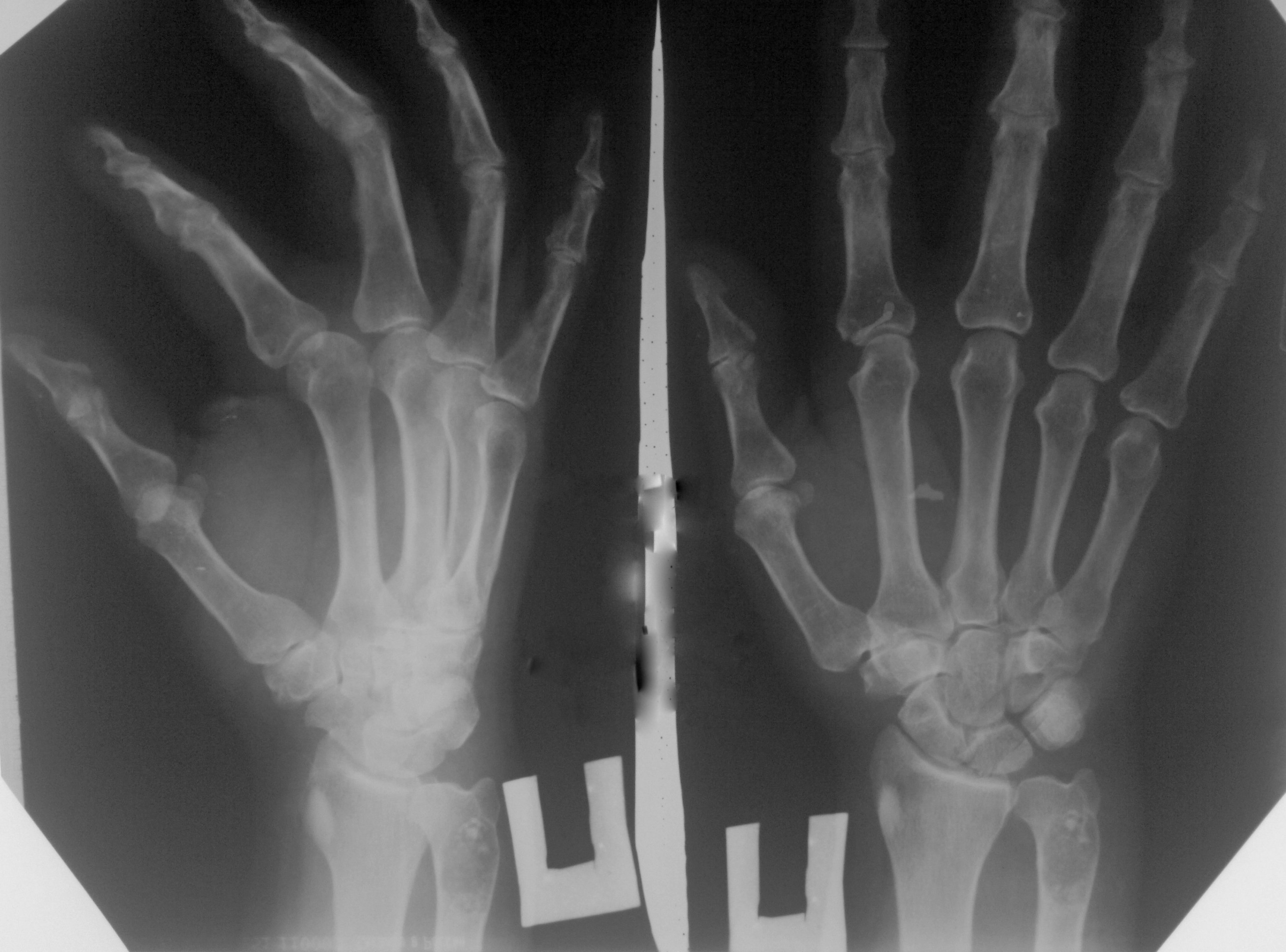 ВДНХ
ВДНХСимакова (Мухина) Екатерина Сергеевна
Детский дерматолог, детский миколог, детский косметолог, к.м.н.
Уварова Елена Анатольевна
Детский дерматолог, детский трихолог
Антонова Ольга Александровна
Детский дерматолог, детский миколог, детский трихолог
Стражников Руслан Андреевич
Детский дерматолог, детский миколог, детский трихолог, детский косметолог, врач высшей категории
Быханова Ольга Николаевна
Детский дерматолог, детский миколог
Записаться на прием Детская клиника в г. Солнечногорск, ул. Красная
Солнечногорск, ул. КраснаяЖукова Кристина Игоревна
Детский дерматолог
Записаться на приемЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Гемангиома — причины, симптомы и лечение — Медкомпас
Гемангиома
Гемангиома – это доброкачественная опухоль сосудов, возникающая в основном в детском возрасте. Лимфангиома – врожденная доброкачественная опухоль, поражающая лимфатическую систему.
Симптомы болезни
Оба вида опухолей проявляются утолщением, возвышающимся над кожей. При каверозной форме опухоль находится в подкожной клетчатке, при этом внешний вид кожи не изменяется, а при надавливании на образование оно уменьшается в объеме, а затем восстанавливает прежний размер. Гемангиома очень быстро, иногда непредсказуемо разрастается, возникает в основном на голове и шее, иногда на внутренних органах, появляется сразу после рождения и чаще у девочек. Лимфангиома характеризуется более медленным ростом, локализуется в местах скопления лимфатических узлов, выявляется в течение первого года жизни ребенка.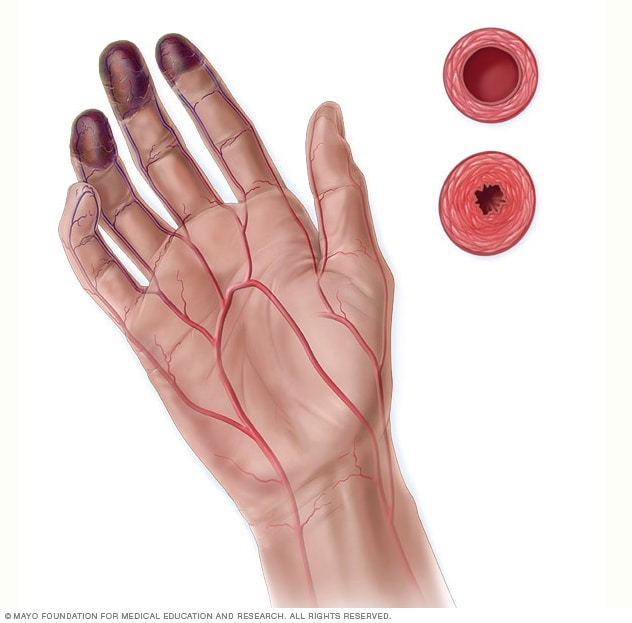
Причины болезни
- Гормональные особенности развития детей, особенно недоношенных
- Вирусные заболевания, перенесенные беременной женщиной на ранних сроках
- Прием лекарственных препаратов при беременности.
Диагностика
Гемангиома диагностируется по наличию ярко-красного пятна, выступающего над кожей, которое бледнеет при надавливании на его край, а потом восстанавливает форму, объем и цвет. При глубокой локализации делается рентгенологическое исследование, а также ангиография для выяснения сосудистых связей опухоли и определения стратегии ее лечения. Очень эффективным является ультразвуковое исследование, с помощью которого определяется структура опухоли, ее месторасположение и сосудистый кровоток.
При диагностике лимфангиомы важно дифференцировать ее от различных кист, грыжи, лимфаденита. Все эти образования имеют различное расположение и свойства, на что опытный специалист обязательно обратит внимание. Для уточнения диагноза делается рентгенография и лимфография с контрастным веществом.
Осложнения
Течение гемангиом может сопровождаться кровотечением, возникающим вследствие изъязвления или воспаления, особенно если процесс обширный. Остановить такие кровотечения бывает очень трудно, иногда необходимо хирургическое вмешательство, так как возникает угроза для жизни. Если опухоль располагается вблизи какого-нибудь органа, то она может нарушить его работу (например, разрушить барабанную перепонку и вызвать глухоту, или поразить зрительную систему).
Лечение болезни
Лечение включает в себя:
- Хирургический метод (иссечение опухоли в пределах здоровых тканей)
- Криодеструкция – низкотемпературное разрушение с использованием кристаллической углекислоты или жидкого азота
- Склерозирующая терапия – используется при расположении опухоли на неблагоприятном месте (на носу, переносице и т.д.). При таком способе в опухоль вводят вещества, вызывающие ее некроз и рубцевание без деформации кожи.
 Этот метод достаточно болезненный и требует значительного количества времени
Этот метод достаточно болезненный и требует значительного количества времени - Коагуляция сосудов с использованием лазера. В отличие от хирургической операции этот метод более быстрый, не оставляет следов и сводит к минимуму возможные рецидивы заболевания.
Гемангиома грудного отдела позвоночника | Блог о здоровье
Наличие опухоли всегда вызывает неприятные и печальные ассоциации. Сразу же представляется долгое и опасное лечение без гарантии выздоровления, осложнения и плохое самочувствие. Однако не все случаи такие тяжёлые. Так, гемангиома грудного отдела позвоночника лечится даже без операций, а ярко выраженные симптомы не дадут пропустить развитие болезни.
Что такое гемангиома?
Гемангиома — это вид доброкачественной опухоли, которая состоит из переплетённых сосудов. Обычно она поражает только один позвонок. Гемангиома очень редко перерождается в раковую опухоль, и после её возникновения у пациента есть достаточно времени, чтобы избавиться от недуга без последствий.
Такая опухоль может быть разных видов:
- Рацемозная (ветвистая): в переплетение попадают как вены, так и артерии;
- Капиллярная: представляют из себя шар из переплетённых капилляров;
- Смешанная, в которой сочетаются сосуды и полости всех видов.
Чаще всего гемангиома образуются в грудном отделе позвоночника. В зависимости от того, в какой части позвонка она расположена, выделяют ещё три варианта опухоли:
- в позвоночном отростке,
- в теле позвонка,
- в позвоночном канале.
Симптомы и признаки
Специфичных симптомов у гемангиомы нет, но процесс развития сопровождают заметные признаки:
- сильная боль в поражённом участке;
- онемение в конечностях и нарушение работы органов из-за того, что опухоль пережала нервные окончания;
- при запущенном заболевании могут быть трещины в позвоночнике, слабость и паралич конечностей, нарушения желудочно-кишечного тракта.
 Причём, чем выше расположена опухоль, тем больше органов могут быть поражены. Именно в этом заключена опасность поражения грудного отдела.
Причём, чем выше расположена опухоль, тем больше органов могут быть поражены. Именно в этом заключена опасность поражения грудного отдела.
Однако, в проявлении болезни кроется серьёзная проблема. Человек сразу замечает, что что-то не так, но симптомы схожи с другими патологиями позвоночника: грыжами, протрузиями, травмами после физических нагрузок. Именно поэтому не стоит доверять врачам, которые ставят диагнозы после визуального осмотра. Лучше перестраховаться и сделать качественное обследование: только на снимках можно отличить гемангиому от грыжи или остеохондроза.
А если её не вылечить вовремя?
Если пациент не хочет идти в больницу, связывая своё состояние с усталостью или возрастом, болезнь может перейти в запущенную стадию. К сожалению, это грозит и тем пациентам, которые попали к недобросовестным врачам. Определить гемангиому без дополнительного обследования невозможно, поэтому вас могут начать лечить от совершенно другой болезни.
На поздних стадиях гемангиома грудного отдела позвоночника достаточно опасна и без перерождения в злокачественную опухоль. Дело в физическом воздействии: она растёт, разрушает позвонок, пережимает нервы и кровеносные сосуды. А значит и набор симптомов будет разнообразным:
- усталость, сонливость и головные боли из-за недостатка кислорода в головном мозге;
- онемение и паралич конечностей, расположенных ниже опухоли;
- нарушение в работе внутренних органов: сердечная недостаточность, нарушения пищеварения, дефекации и мочеиспускания;
- если опухоль достаточно большая, произойдёт компрессионный перелом позвоночника — это влечёт за собой серьёзные последствия: остеомиелит, неправильное срастание позвонков, воспаления нервных корешков.
Боль в поражённом участке будет только усиливаться и со временем станет опоясывающей, охватив всё тело на уровне повреждения. Это приведёт к нарушению подвижности, неправильному положению тела и усугублению проблем с положением разрушенных позвонков.
Как диагностировать и лечить гемангиому грудного отдела позвоночника?
Ещё раз: простым визуальным осмотром гемангиому не определить. А когда пациент жалуется на боль в спине, некоторые врачи, к сожалению, не придают этому большого значения. Если врач не назначил вам дополнительные обследования, а сразу поставил диагноз, связанный с искривлением позвоночника — лучше перестраховаться и обратиться к другому врачу. Даже если именно гемангиомы у вас нет, другие заболевания позвоночника диагностируют точно так же — делают рентген, компьютерную томографию и МРТ грудного отдела позвоночника.
На МРТ и КТ опухоль видно лучше всего: можно определить её расположение и размеры. На томографии отлично различаются костные и мягкие ткани, даже сосуды и нервные корешки. Рентген лучше показывает костные ткани, поэтому может быть назначен в крайнем случае: если поражение уже достаточно велико, или если в больнице нет более современного оборудования.
Лечение гемангиомы могут проводить несколькими способами: посредством лучевой терапии, пункционной вертеброластики (введением лекарственных средств в область опухоли) и хирургическим путём. Способ лечения выбирает доктор, исходя из стадии и сложности болезни. Старые способы лечения гемангиомы вызывали тяжёлые осложнения, омертвение тканей и аллергические реакции, однако современные способы абсолютно безопасны. Самое главное — вовремя понять, что с организмом что-то не то, и найти хорошего врача. Гемангиома грудного отдела — не та болезнь, где счёт идёт на недели, однако её тоже можно запустить до тяжёлого состояния. Но, если обнаружить болезнь вовремя, то и лечение будет быстрым и без последствий.
Типы, диагностика и варианты лечения
Гемангиомы чаще встречаются у девочек, чем у мальчиков. Они чаще встречаются у недоношенных детей, близнецов и детей европеоидной расы. Большинство гемангиом проходят несколько фаз роста. Затем они начинают уходить сами по себе.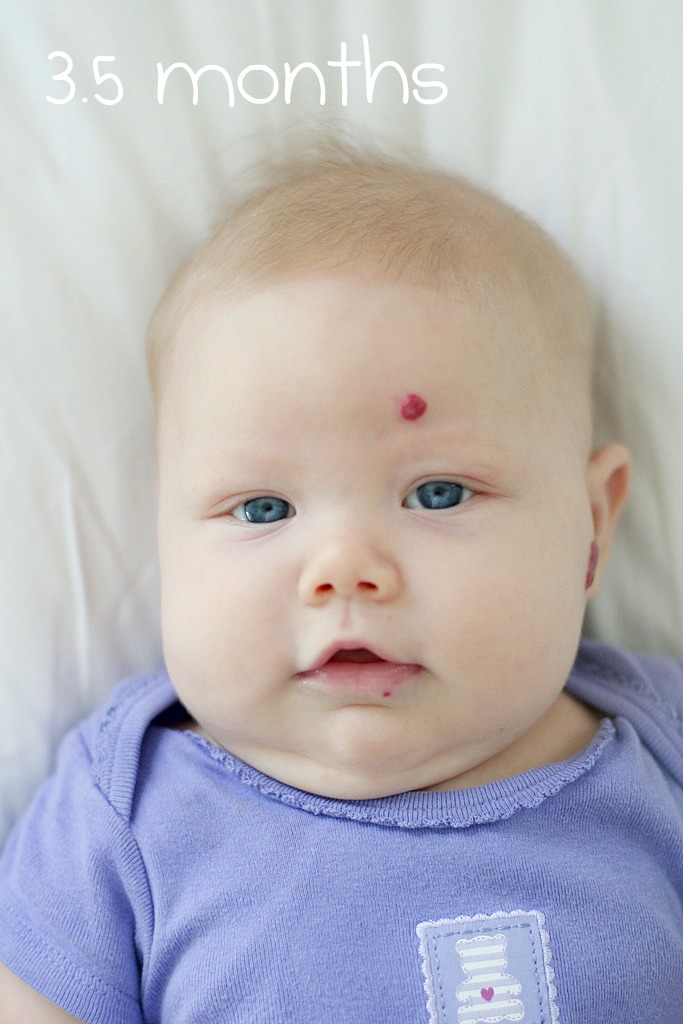
- Большинство из них появляются в течение первых недель жизни и быстро растут в течение первых 2–3 месяцев.
- В следующие 3-4 месяца гемангиома может расти медленнее.
- Затем обычно наступает период отсутствия изменений гемангиомы.
- Примерно в возрасте 1 года гемангиома начинает медленно уменьшаться в размерах и тускнеть. Это произойдет в течение следующих 1-10 лет. Многие уходят полностью за это время. К 5 годам половина всех гемангиом будет плоской и более светлой. К 10 годам многие из них исчезают или становятся едва заметными.
Некоторые гемангиомы оставляют после себя мягкую морщинистую кожу на участках, которые ранее были растянуты гемангиомой. Другие могут оставить после себя появление поверхностных кровеносных сосудов.Если заметны оставшиеся изменения кожи, существуют процедуры, которые можно использовать, когда ребенок станет старше, чтобы исправить эти изменения. К ним относятся хирургия и лазерное лечение.
Типы гемангиом
Гемангиомы могут возникать на любом участке тела. У некоторых детей может быть больше одного. Выделяют три основных типа:
- Superficia л (на поверхности кожи): Сначала они выглядят плоскими, а затем становятся ярко-красными с выпуклой неровной поверхностью.
- Глубокий (под кожей): они выглядят как синевато-пурпурные опухоли с гладкой поверхностью.
- Смешанные: Эти гемангиомы имеют как поверхностные, так и глубокие компоненты.
Диагностика
Врач обычно осматривает кожу вашего ребенка и определяет наличие гемангиомы. Если диагноз неясен, может потребоваться ультразвуковое сканирование или МРТ.
Когда необходимо лечение
Гемангиому может потребоваться лечение, если:
- Кожа «рвется» и образуется открытая язвочка.
- Заражается (особенно в области подгузника).
- Это вызывает проблемы с любым из следующего:
- Видение
- Дыхание
- Слух
- есть
- Смена подгузников
- Он очень большой или имеет косметический характер, например, на лице.

Лечение
Большинство гемангиом проходят со временем без какого-либо лечения. Если проблема связана с гемангиомой, существуют разные варианты лечения.Врач вашего ребенка обсудит с вами лучший выбор для вашего ребенка. Это может зависеть от размера, расположения и поведения гемангиомы вашего ребенка. Процедуры могут включать:
- Лекарство для местного применения (на коже втирается в гемангиому).
- Бета-адреноблокаторы для местного применения: они могут помочь осветлить гемангиому и замедлить ее рост. Это лучше всего работает с небольшими поверхностными гемангиомами.
- Антибиотики для местного применения: применяются при открытых язвах, вызывающих подозрение на инфекцию.
- Лекарство для перорального применения (принимается внутрь). Если вы принимаете пероральные препараты, за вашим ребенком будут внимательно следить на предмет побочных эффектов. Ему или ей могут потребоваться анализы перед началом.
- Пропранолол теперь является препаратом первой линии для лечения гемангиом. (См. Helping Hand HH-V-267, Пропранолол для Гемангиомы .)
- Преднизон используется в отдельных случаях, которые могут быть устойчивыми к другому лечению, или если пропранолол не может быть использован.
- Операция по удалению новообразования: это можно рассмотреть, когда гемангиома перестала расти или другие методы лечения не помогли. Для удаления отметин, оставшихся от гемангиом, может использоваться хирургическое вмешательство.
- Лазер: Может осветлить кровеносные сосуды, оставшиеся от гемангиом.
Когда звонить врачу
Немедленно обратитесь к врачу вашего ребенка, если область выглядит зараженной. Это симптомы заражения:
- Гной
- Покраснение
- Боль
- Температура выше 101 градуса по Фаренгейту (под мышкой)
- Кожа выглядит открытой или сочится
- Кожные разрывы (изъязвления)
Если у вас есть опасения по поводу лекарства от гемангиомы, позвоните врачу вашего ребенка, например:
- У вас закончились прописанные пероральные лекарства.

- Ваш ребенок отказывается принимать лекарство.
- Вы обеспокоены возможными побочными эффектами лекарства. Если ваш ребенок:
- Сонный
- Суетливость
- Плохое питание
- Свистящее или шумное дыхание
- Лихорадка и болезнь во время перорального приема
Если ваш ребенок принимает оральные стероиды, нельзя прекращать прием лекарства внезапно .Обязательно получите рецепт до того, как ваш ребенок примет последнюю дозу. Врач даст вам точные инструкции о том, как медленно прекратить прием лекарства, когда придет время сделать это.
Контрольные встречи
Врач должен следить за прогрессом вашего ребенка. Важно записываться на прием к врачу.
Дополнительная информация
Дополнительную информацию о гемангиомах можно получить на сайте www.birthmark.org.
Гемангиома (PDF)
HH-I-310 6/09 Пересмотрено от 16 августа Copyright 2009 Общенациональная детская больница
Инфантильная гемангиома | Johns Hopkins Medicine
Что такое детская гемангиома?
Детские гемангиомы состоят из кровеносных сосудов, которые формируются неправильно и множатся больше, чем должны.Эти кровеносные сосуды получают сигналы к быстрому росту в раннем детстве. Большинство детских гемангиом появляется при рождении или в течение первых нескольких недель после рождения. На большинстве детских гемангиом видны следы или цветные пятна на коже при рождении или в течение нескольких недель после рождения.
В течение первых пяти месяцев у ребенка детская гемангиома будет быстро расти. Это время называется фазой пролиферации или фазой роста. У большинства младенцев примерно к 3-месячному возрасту инфантильная гемангиома достигает 80 процентов от максимального размера.
В большинстве случаев они перестают расти и начинают уменьшаться к первому дню рождения ребенка. Он начнет сглаживаться и станет менее красным. Эта фаза, называемая инволюцией, продолжается с младенчества до раннего детства.
Он начнет сглаживаться и станет менее красным. Эта фаза, называемая инволюцией, продолжается с младенчества до раннего детства.
Большая часть уменьшения детской гемангиомы происходит к тому времени, когда ребенку исполняется 3,5–4 года. Почти у половины всех детей с детской гемангиомой на коже могут остаться рубцы или дополнительные кровеносные сосуды.
Детская гемангиома — наиболее распространенная опухоль, поражающая детей.Инфантильные гемангиомы чаще встречаются у девочек, чем у мальчиков, и чаще встречаются у детей европеоидной расы.
Ранние (недоношенные) дети или дети с низкой массой тела при рождении более склонны к инфантильной гемангиоме.
Иллюстрация ребенка с детской гемангиомой над глазом. © Элеонора Бейли
Какие бывают типы детской гемангиомы?
Большинство гемангиом появляются на поверхности кожи и имеют ярко-красный цвет.Они называются поверхностными инфантильными гемангиомами и иногда называются «клубничными родинками».
Некоторые из них находятся глубоко под кожей и выглядят либо синими, либо телесного цвета; их называют глубокими инфантильными гемангиомами.
Когда присутствуют глубокая и поверхностная части, они называются смешанными инфантильными гемангиомами.
Иллюстрация группы сосудов, вызывающей инфантильную гемангиому. © Элеонора Бейли
Как диагностируются детские гемангиомы?
Врачи могут диагностировать большинство гемангиом, проводя обследование и спрашивая о беременности и здоровье ребенка.Гемангиомы, расположенные глубоко под кожей, иногда бывает сложнее диагностировать. Поскольку гемангиома растет во время пролиферативной фазы (от рождения до 1 года), диагностика будет проще.
Большинство гемангиом не требуют специальных исследований.
Если врач считает, что у вашего ребенка инфантильная гемангиома, он или она может использовать ультразвук, чтобы увидеть больше деталей под кожей. В некоторых случаях, особенно при больших гемангиомах на голове и шее, врач может назначить МРТ для исследования детской гемангиомы, головного мозга и кровеносных сосудов в головном мозге.
В некоторых случаях, особенно при больших гемангиомах на голове и шее, врач может назначить МРТ для исследования детской гемангиомы, головного мозга и кровеносных сосудов в головном мозге.
МРТ — это сканирование или изображение внутренней части тела пациента. МРТ поможет врачу увидеть размер и расположение детской гемангиомы, а также проверить наличие других возможных проблем.
Ассоциация PHACE
Большие детские гемангиомы иногда могут быть частью синдрома, называемого синдромом PHACE. Каждая буква обозначает условие:
P — Порок развития задней ямки (части головного мозга)
H — Гемангиома
A — Аномальные артерии головного мозга или крупные кровеносные сосуды около сердца
C — Коарктация аорты (проблема с сердцем.Аорта — это большой кровеносный сосуд, по которому кровь от сердца идет к телу. Коарктация происходит, когда часть аорты слишком узкая, чтобы через нее могло пройти достаточно крови.)
E — Проблемы с глазами
Иногда к PHACE добавляется буква «S», что означает расщепление грудины / надпупочный шов, когда грудина формируется неправильно или на коже над грудной клеткой имеется шрам.
В редких случаях большая гемангиома — обычно в голове или шее — возникает вместе с одной или несколькими из этих проблем в головном мозге, сердце, глазах или кровеносных сосудах.Когда это происходит, у ребенка диагностируется синдром PHACE. Если ваш врач подозревает синдром PHACE, вам будет сделана специальная МРТ, эхокардиограмма (УЗИ сердца) и осмотр глаз.
Как лечат детские гемангиомы?
Детский педиатр, дерматолог, а иногда и гематолог или хирург позаботятся о гемангиоме вашего ребенка. Большинство гемангиом не нуждаются в лечении. Те, которые это сделают, будут под руководством специалиста. Гемангиомы должны находиться под наблюдением педиатра или специалиста вашего ребенка.
В течение первого года жизни, когда гемангиома растет, врачи захотят часто проверять гемангиому. Количество посещений врача будет зависеть от того, насколько он велик, где находится на теле и вызывает ли какие-либо проблемы. Если детская гемангиома начинает вызывать проблемы, будет рекомендовано лечение.
Количество посещений врача будет зависеть от того, насколько он велик, где находится на теле и вызывает ли какие-либо проблемы. Если детская гемангиома начинает вызывать проблемы, будет рекомендовано лечение.
Для большинства детей посещения должны происходить реже после первого дня рождения до школьного возраста.
Лекарства для лечения детской гемангиомы
Большинство гемангиом, требующих лечения, лечат лекарствами, называемыми бета-блокаторами.
Пропранолол — это бета-блокатор (часть класса препаратов, используемых для лечения сердечных заболеваний), одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения детской гемангиомы. Пропранолол выпускается в виде жидкого лекарства, принимаемого внутрь. Было доказано, что это приводит к уменьшению инфантильных гемангиом.
Вы и ваш врач должны рассмотреть риски и преимущества приема пропранолола перед началом лечения. Медицинская бригада, имеющая опыт использования пропранолола для лечения детских гемангиом, обеспечит лучший уход.
Тимолол — еще один бета-блокатор, который связан с пропранололом и доступен в виде глазных капель (хотя используется для лечения гемангиомы, а не для глаз). Его можно наносить непосредственно на поверхность гемангиомы на коже. Он используется для лечения более мелких, тонких детских гемангиом.
Хирургические процедуры для лечения детской гемангиомы
Большинство детских гемангиом не требует хирургического лечения. Хирургия сейчас менее распространена, чем в прошлые годы, из-за доступных сейчас лекарств, которые являются безопасными и эффективными.Гемангиомы с заметной рубцовой тканью, оставшейся после сокращения, могут нуждаться в хирургическом вмешательстве. Ваш врач сообщит вам, нужно ли вашему ребенку обратиться к хирургу.
Очень немногие дети первого года жизни нуждаются в хирургическом вмешательстве. Когда требуется операция, ее обычно проводят до школьного возраста, чтобы восстановить повреждения или шрамы, вызванные детской гемангиомой.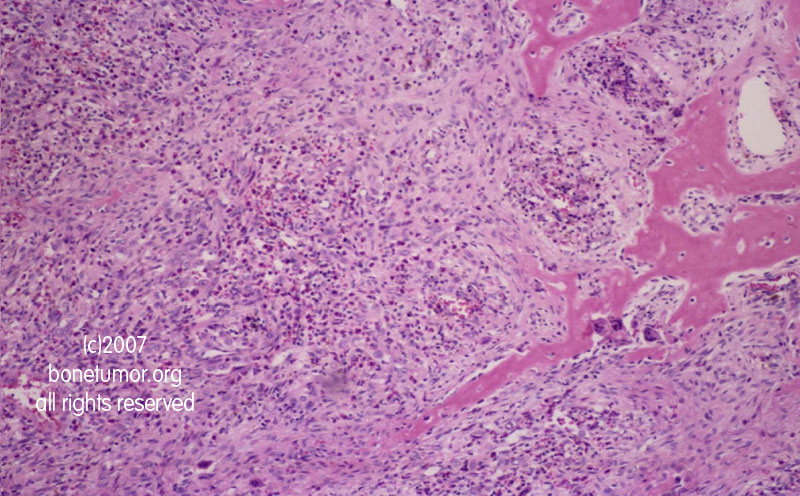 Некоторые родители предпочитают подождать, пока ребенок станет достаточно взрослым, чтобы решить, делать ли операцию.
Некоторые родители предпочитают подождать, пока ребенок станет достаточно взрослым, чтобы решить, делать ли операцию.
До половины инфантильных гемангиом оставляют стойкие следы или рубцы.Иногда это можно удалить или исправить хирургическим путем. Большинство операций по поводу гемангиом можно проводить в амбулаторных условиях. Это означает, что дети могут отправиться домой в тот же день, когда им сделают операцию.
Внутримышечная гемангиома предплечья с контрактурой сгибания
Внутримышечные гемангиомы могут быть нечастой, но важной причиной скелетно-мышечной боли. В этом отчете описан 25-летний мужчина, который жалуется на боль в правом предплечье и контрактуру правой руки в течение 4 лет.Осмотр показал сильную болезненность средней части предплечья с контрактурой сухожилий сгибателей указательного, среднего, безымянного и мизинца. При обычной рентгенографии предплечья выявлен флеболит мягких тканей. Магнитно-резонансная томография показала четко выраженную дольчатую массу, частично затрагивающую сухожилие FDP. Подозревалась внутримышечная гемангиома в глубоком переднем отделе предплечья. После хирургического удаления гемангиомы симптомы пациента полностью исчезли.В заключение, внутримышечная гемангиома может быть редкой причиной сгибательной контрактуры рук и должна рассматриваться как причина сгибательной контрактуры, которая не поддается консервативному лечению.
1. Введение
Гемангиомы — аномальные разрастания кровеносных сосудов, составляющие 7% всех доброкачественных опухолей мягких тканей [1, 2]. Внутримышечные гемангиомы редки и составляют менее 0,8% всех гемангиом [3]. Хроническая боль и новое образование являются наиболее частыми симптомами [4–6], также может присутствовать мышечная контрактура.Округлые кальцификаты мягких тканей можно увидеть на рентгеновских снимках, они называются флеболитами, но МРТ является предпочтительной диагностической процедурой [7]. Для симптоматических внутримышечных гемангиом доступны несколько методов лечения, и варианты включают консервативное лечение, системные кортикостероиды, эмболизацию, лучевую терапию, склеротерапию и хирургическое удаление [8, 9]. Неоперативное лечение может уменьшить симптомы при инволюции порока развития, включая изменение активности, компрессионное белье, возвышение конечности, нестероидные противовоспалительные препараты и физиотерапию [5].Хирургическое вмешательство показано при быстром росте опухоли, непреодолимой боли, риске местного некроза кожи, тромбоцитопении, косметических или функциональных нарушениях или подозрении на злокачественное новообразование [2, 10, 11]. Неполное хирургическое удаление является самым большим фактором риска рецидива, а неадекватное удаление может привести к изнурительным осложнениям [10, 12]. Склеротерапия, кортикостероиды, лучевая терапия или эмболизация могут быть полезными при сложных инфильтрирующих поражениях с высоким риском [4, 6, 13].
Неоперативное лечение может уменьшить симптомы при инволюции порока развития, включая изменение активности, компрессионное белье, возвышение конечности, нестероидные противовоспалительные препараты и физиотерапию [5].Хирургическое вмешательство показано при быстром росте опухоли, непреодолимой боли, риске местного некроза кожи, тромбоцитопении, косметических или функциональных нарушениях или подозрении на злокачественное новообразование [2, 10, 11]. Неполное хирургическое удаление является самым большим фактором риска рецидива, а неадекватное удаление может привести к изнурительным осложнениям [10, 12]. Склеротерапия, кортикостероиды, лучевая терапия или эмболизация могут быть полезными при сложных инфильтрирующих поражениях с высоким риском [4, 6, 13].
2.История болезни
Мужчина 25 лет страдает болезненной сгибательной контрактурой правой руки в течение четырех лет. 10 лет назад он попал в аварию на мотоцикле, повредив правое предплечье. После травмы у него в течение нескольких дней была боль в правом предплечье, которая уменьшилась с помощью нестероидных противовоспалительных препаратов (НПВП). У него не было симптомов и не было двигательного дефицита после приема лекарств. В течение следующих нескольких лет у него постепенно развилась жесткость указательного, среднего, безымянного и мизинца правой руки с болью в правом предплечье и возрастающими трудностями при использовании пораженной руки.Он не мог разгибать пястно-фаланговые (MCP) суставы, проксимальные межфаланговые (PIP) суставы и дистальные межфаланговые суставы (DIP) указательного, среднего, безымянного и мизинца. Не было никаких конституциональных симптомов, таких как лихорадка или потеря веса.
При местном осмотре его правое среднее предплечье было болезненным, опухоль или опухоль не пальпировались. Его правый указательный, средний, безымянный и мизинец пальцы были согнуты, а пассивное разгибание суставов PIP и DIP было сильно ограничено (рис. 1).Боль усиливалась при пассивном разгибании пальца, особенно указательного. Активное и пассивное сгибание указательного, среднего, безымянного и мизинца пальцев не изменилось. Не было моторной слабости и сенсорной недостаточности.
Активное и пассивное сгибание указательного, среднего, безымянного и мизинца пальцев не изменилось. Не было моторной слабости и сенсорной недостаточности.
Установлен клинический диагноз: миозит сгибательная контрактура. Обычная рентгенография выявила массу мягких тканей с известковыми пятнами. Магнитно-резонансная томография показала четко выраженную дольчатую массу с яркой интенсивностью сигнала (SI) на T2W. Внутренние перегородки и темные внутренние пятна SI, соответствующие обызвествлениям и / или кровоизлиянию, присутствовали на полпути на латеральной стороне сухожилия глубокого сгибателя пальцев (FDP) и частично затрагивали мышцу FDP и простирались до межмышечной плоскости между FDP и сгибателем большого пальца. длинный (FPL).Он питался артерией от передней межкостной артерии, но не был расширен (рис. 2).
Пациенту выполнено удаление новообразования. Хирургия выявила многолучевую красно-желтоватую массу размером в см, которая включала FDP, но нервно-мышечного вовлечения не было (рис. 3). После иссечения до закрытия кожи было установлено пассивное разгибание указательного, среднего, безымянного и мизинца (рис. 4). Окончательный патологический диагноз — внутримышечная гемангиома с наличием тромбоза и флеболита (рис. 5).В послеоперационном периоде пациент мог активно разгибать указательный, средний, безымянный и мизинец правой руки. Полное функциональное восстановление было достигнуто примерно через 1 месяц после операции.
3. Обсуждение
Гемангиомы — одни из самых распространенных доброкачественных опухолей мягких тканей [14, 15]. Менее 1% всех гемангиом представляют собой глубоко расположенные гемангиомы, такие как внутримышечные гемангиомы [15, 16]. Большинство внутримышечных гемангиом обычно проявляются болью, отеком, пальпируемыми массами и нарушением функции конечностей [17–19], но, насколько нам известно, контрактура инфильтрированных мышц встречается редко.
Обычная рентгенография, УЗИ и МРТ могут быть полезны при оценке внутримышечных гемангиом. Обычная рентгенография может показать аномальные тени мягких тканей или связанную с ними эрозию костей при увеличении размеров очагов поражения [20]. Округлые кальцификаты мягких тканей в виде флеболитов наблюдаются только в 25% случаев [11]. Гиперэхогенная область или акустическое затенение кальцинированного флеболита на УЗИ могут быть полезны для идентификации гемангиом [15]. МРТ — это метод выбора для диагностики гемангиом.Поражения имеют гиперинтенсивный сигнал по сравнению со скелетными мышцами на T2-взвешенных изображениях, относящийся к расширенным сосудистым пространствам, заполненным застоявшейся кровью. На T1-взвешенных изображениях 70% поражений имеют лишь слегка гиперинтенсивный сигнал относительно скелетных мышц. Диагноз обычно ставится после клинико-радиологического обследования. Биопсия требуется редко.
Обычная рентгенография может показать аномальные тени мягких тканей или связанную с ними эрозию костей при увеличении размеров очагов поражения [20]. Округлые кальцификаты мягких тканей в виде флеболитов наблюдаются только в 25% случаев [11]. Гиперэхогенная область или акустическое затенение кальцинированного флеболита на УЗИ могут быть полезны для идентификации гемангиом [15]. МРТ — это метод выбора для диагностики гемангиом.Поражения имеют гиперинтенсивный сигнал по сравнению со скелетными мышцами на T2-взвешенных изображениях, относящийся к расширенным сосудистым пространствам, заполненным застоявшейся кровью. На T1-взвешенных изображениях 70% поражений имеют лишь слегка гиперинтенсивный сигнал относительно скелетных мышц. Диагноз обычно ставится после клинико-радиологического обследования. Биопсия требуется редко.
Для симптоматических внутримышечных гемангиом доступны несколько вариантов лечения. Некоторые внутримышечные гемангиомы со временем могут развиваться, но не подвергаются спонтанной регрессии [15, 21].Хирургическое вмешательство показано при быстром росте опухоли, непреодолимой боли, риске местного некроза кожи, тромбоцитопении, косметических или функциональных нарушениях или подозрении на злокачественное новообразование [2, 10, 11, 15].
В некоторых публикациях сообщается о внутримышечной гемангиоме с контрактурой верхней конечности. Камат и др. [22] сообщили о внутримышечной гемангиоме, затрагивающей только поверхностный сгибатель пальцев безымянного пальца (FDS) безымянного пальца, которую удалось устранить с помощью полного иссечения и анастомоза «конец в бок» между FDS и средним пальцем.Сунил [23] сообщил о внутримышечной гемангиоме у 12-летней девочки с болезненным образованием в левом предплечье и контрактурой Фолькмана, которая ограничивала движения пальцев при активном сгибании и разгибании всех пальцев. Полное функциональное восстановление было достигнуто после хирургического иссечения. Случай, который мы описываем, уникален тем, что не было пальпируемой массы, а контрактура всех пальцев проявлялась только при разгибании пальцев, но сгибание не было затронуто.
В нашем случае на постановку правильного диагноза внутримышечной гемангиомы ушло четыре года.При физикальном обследовании выявлены боли с жесткостью указательного, среднего, безымянного и мизинца, но не пальпируемые образования. Такие нечеткие симптомы и признаки могут привести к неправильной диагностике триггерного пальца и неправильному лечению многими поставщиками медицинских услуг.
Однако после правильного диагноза с помощью МРТ и успешного удаления симптомы и признаки пациента полностью исчезли, и у него сохранилась нормальная функция руки.
В заключение, этот случай демонстрирует, что, когда у пациента наблюдается сгибательная контрактура предплечья с болью или без боли и он не отвечает на консервативное лечение, внутримышечная гемангиома или другие опухоли мягких тканей должны быть включены в дифференциальный диагноз.Для постановки диагноза необходима соответствующая визуализация.
Конфликт интересов
В этом документе нет конфликта интересов.
Благодарности
Авторы выражают особую благодарность кафедре патологии и судебной медицины Университета Таммасат за гистологический обзор.
Детские гемангиомы: о родимых пятнах клубники
Гемангиомы — это скопления дополнительных кровеносных сосудов на коже ребенка. Они могут присутствовать при рождении ребенка или формироваться в течение нескольких недель или месяцев после рождения.Некоторые могут выглядеть как резиновые неровные красные «клубничные» пятна, в то время как другие напоминают глубокие синяки. Наблюдение за развитием гемангиомы может беспокоить молодых родителей.
В рекомендациях Американской академии педиатрии (AAP) говорится, что важно выявлять и начинать мониторинг детских гемангиом сразу после их появления, когда они имеют тенденцию быстро меняться.
Хотя гемангиомы могут сильно различаться по размеру, внешнему виду и расположению, они всегда являются доброкачественными (не злокачественными). Большинство уйдет само по себе, не вызывая никаких проблем. Некоторые гемангиомы, особенно на лице или очень большие, нуждаются в раннем лечении, чтобы предотвратить их нарушение функций организма или образование стойких рубцов. К счастью, сегодня доступны отличные методы лечения, которые могут предотвратить эти проблемы, если их лечить на ранней стадии.
Большинство уйдет само по себе, не вызывая никаких проблем. Некоторые гемангиомы, особенно на лице или очень большие, нуждаются в раннем лечении, чтобы предотвратить их нарушение функций организма или образование стойких рубцов. К счастью, сегодня доступны отличные методы лечения, которые могут предотвратить эти проблемы, если их лечить на ранней стадии.
О детских гемангиомах:
Детские гемангиомы появляются после рождения ребенка, обычно в течение месяца. Приблизительно от 4% до 5% всех младенцев заболевают ими, хотя они чаще встречаются у кавказцев, девочек, близнецов, а также недоношенных детей или детей с низкой массой тела при рождении.Детские гемангиомы обычно проходят период быстрого роста, за которым следует более постепенное исчезновение и уплощение.
Существуют разные типы детских гемангиом:
Поверхностные гемангиомы получили название «клубничные пятна», потому что они могут напоминать поверхность ягод. Они могут начинаться с небольших белых, розовых или красных участков на коже, которые быстро переходят в более ярко-красные выступающие поражения. Поверхностные гемангиомы могут быть сосредоточены в одном месте или распространяться на большую площадь.
Глубокие гемангиомы имеют гладкую поверхность и образуются под кожей. Они могут иметь голубоватый оттенок и напоминать синяки. Некоторые вызывают опухание кожи.
Смешанные гемангиомы представляют собой сочетание поверхностных и глубоких разрастаний.
Есть еще похожие родинки?
Некоторые из других следов, которые могут появиться на коже ребенка, включают пятна портвейна и «укусы аиста».»Они также возникают, когда в капилляры под кожей наполняется больше крови, чем обычно. Пятна от портвейна становятся красновато-пурпурными и часто остаются стойкими; как и гемангиомы, укусы аистов обычно исчезают, но могут остаться, если они будут на обратной стороне шея.
Что делать, если вы считаете, что у вашего ребенка инфантильная гемангиома:
Инфантильные гемангиомы обычно становятся заметными к 4-недельному возрасту. Сначала они могут выглядеть как крошечная шишка или царапина. Но многие из них особенно быстро растут в возрасте от 5 лет. и 7 недель. Если вы подозреваете, что у вашего ребенка гемангиома, лучше сразу же обратиться к педиатру. Он или она, вероятно, захочет увидеть вашего ребенка в ближайшее время. Согласно AAP, лучшее «окно возможностей» для оценки и начала лечения, если необходимо, — это примерно 1-месячный возраст.
Ваш педиатр захочет знать:
Размер: Гемангиома маленькая (3/4 дюйма в поперечнике) или больше?
Место нахождения: Находится ли он на лице, в области подгузника или в другом месте?
Номер: Один или несколько? Если больше одного, сколько?
Если ваш врач не может сразу увидеть вас в офисе, он может попросить вас прислать фотографии или порекомендовать посещение телемедицины, чтобы осмотреться без промедления.
Чего ожидать дальше:
Важно продолжать наблюдение за гемангиомой, пока она не перестанет расти. Поверхностные гемангиомы обычно достигают своего полного размера к 5-месячному возрасту, хотя глубокие гемангиомы иногда продолжают расти дольше. В некоторых случаях ваш педиатр может направить к специалисту по детской гемангиоме, имеющему опыт
детская дерматология, гематология-онкология, отоларингология или
пластическая хирургия.
К тому времени, когда ребенку исполняется 6-18 месяцев, большинство гемангиом начинают медленно улучшаться. В процессе, называемом «инволюция», гемангиома становится менее красной и более серой или беловатой, постепенно уплощается и сужается от центра кнаружи.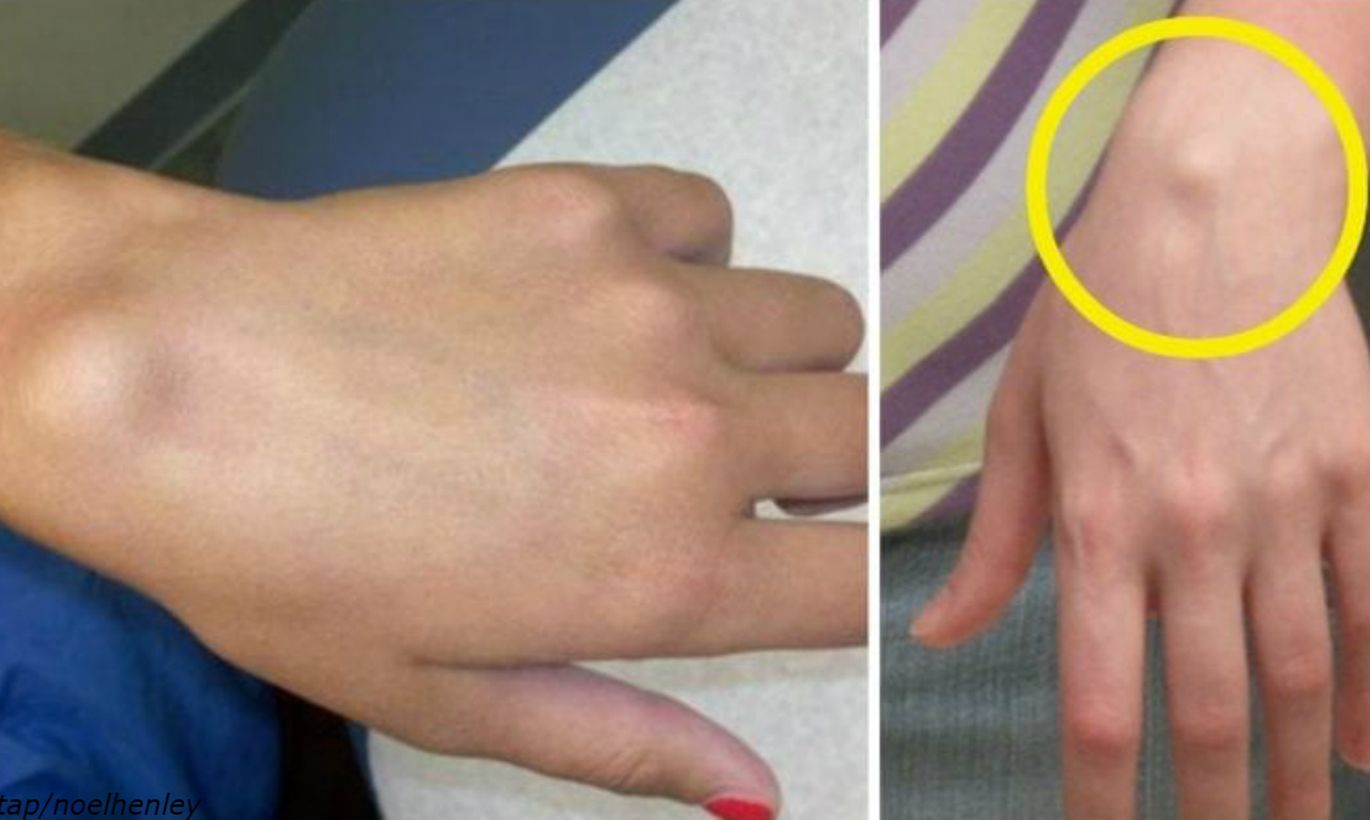
Каждый случай индивидуален. Большинство гемангиом перестают или почти перестают уплощаться и уменьшаться в размерах к 4–5 годам. |
Когда нужно лечить гемангиому?
Необходимость лечения гемангиомы зависит от возраста ребенка, места расположения гемангиомы и скорости ее роста, от того, становится ли она болезненной или шелушащейся, а также от риска возникновения медицинских осложнений для здоровья и благополучия ребенка. .
Есть 3 основные причины обращения:
Проблемы со здоровьем. В редких случаях и в зависимости от места расположения и скорости роста гемангиома может нарушать жизненно важные функции. Гемангиомы возле глаз, носа или рта ребенка, например, могут повлиять на способность ребенка хорошо видеть, есть, дышать или слышать. В редких случаях внутри тела разрастаются гемангиомы, что может потребовать визуализации.
Повреждение кожи. Иногда кожа на поверхности гемангиомы разрушается и превращается в открытую рану (называемую язвой), которая может привести к кровотечению, инфекции или рубцеванию.
Постоянные изменения кожи . Изменения текстуры или цвета кожи могут сохраняться даже после исчезновения гемангиомы. Это может вызывать беспокойство, особенно при гемангиомах на лице ребенка. Большие гемангиомы на чертах лица, таких как нос или губа, также могут исказить рост.
Какие виды лечения доступны при гемангиомах?
Если гемангиома ребенка может вызвать проблемы, лекарства можно наносить непосредственно на кожу или принимать внутрь.Цель состоит в том, чтобы не допустить их увеличения в период быстрого роста или заставить их быстрее сокращаться. В некоторых случаях возможны лазерные процедуры или хирургическое вмешательство, хотя обычно этого избегают в раннем младенчестве, чтобы избежать повышенного риска анестезии.
Системное лечение
Пропранолол , бета-блокатор, используемый в течение многих лет для лечения высокого кровяного давления, в настоящее время обычно назначают внутрь в качестве эффективного средства лечения проблемных гемангиом.Чтобы избежать возобновления роста, педиатр может порекомендовать продолжить терапию до первого дня рождения вашего ребенка. Препарат следует использовать под тщательным наблюдением вашего лечащего врача, чтобы следить за возможными побочными эффектами и осложнениями.
Пероральные стероиды были в значительной степени заменены более безопасными и эффективными вариантами, но все еще используются в отдельных случаях, определенных поставщиком медицинских услуг.
Местные методы лечения
Лекарства для местного применения , наносимые непосредственно на кожу, могут использоваться при небольших поверхностных гемангиомах.Кремы или мази, отпускаемые по рецепту, содержащие бета-адреноблокаторы, являются наиболее эффективным вариантом местного лечения, помогающим остановить рост, а иногда и уменьшить и исчезнуть гемангиомы. В некоторых случаях стероидные кремы могут быть назначены при более мелких и тонких гемангиомах.
Инъекции стероидов можно вводить непосредственно в гемангиому, чтобы замедлить ее рост. Это лучше всего подходит для небольших локализованных гемангиом.
Другие методы лечения
Хирургия обычно рассматривается только для небольших гемангиом в областях, где они могут вызвать проблемы, или для небольших гемангиом с поврежденной кожей.Поскольку операция всегда сама по себе оставляет шрам — и поскольку большинство гемангиом со временем проходят, раннее хирургическое вмешательство рекомендуется только в небольшом количестве случаев. Хирургия также может восстановить лишнюю кожу или рубцы, оставленные гемангиомой, но обычно откладывается до тех пор, пока ребенку не исполнится 3–5 лет.

Лазерное лечение может быть полезно в некоторых случаях для остановки кровотечения или для лечения гемангиом с открытыми язвами. Они также могут помочь удалить некоторые покраснения или изменения текстуры, которые могут остаться после улучшения гемангиомы.
Помните:
Обратитесь к педиатру, если вы заметили что-либо, развивающееся на коже вашего ребенка. Первые несколько посещений вашего малыша здоровыми детьми также являются прекрасным временем, чтобы воспитать его. Немногие гемангиомы вызывают какие-либо проблемы, и большинство проходят сами по себе. Но своевременная оценка, мониторинг и лечение, когда это необходимо, могут помочь обеспечить минимальное воздействие проблемных гемангиом на вашего ребенка.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Ортопедическая хирургия гемангиомы: предпосылки, патофизиология, этиология
Mulliken JB. Кожные сосудистые аномалии. Маккарти Дж. Дж., Мэй Дж. У. младший, Литтлер Дж. У., ред. Пластическая хирургия: опухоли головы, шеи и кожи . Филадельфия: У. Б. Сондерс; 1990. 3191-223.
Годанич И.Ф., Кампаначчи М.Сосудистые гамартомы и детская ангиоэктатическая остеогиперплазия конечностей. Хирургическая операция для костного сустава J . 1962. 44A: 815.
Метри Д. Последние данные по гемангиомам младенчества. Curr Opin Pediatr . 2004 16 августа (4): 373-7. [Медлайн].
Смолинский К.Н., Ян АЦ. Гемангиомы младенческого возраста: клинико-биологические характеристики. Клиника Педиатр (Phila) . 2005 ноябрь-декабрь. 44 (9): 747-66. [Медлайн].
Клиника Педиатр (Phila) . 2005 ноябрь-декабрь. 44 (9): 747-66. [Медлайн].
Canavese F, Soo BC, Chia SK, Krajbich JI.Хирургические результаты у пациентов, леченных от гемангиомы в младенчестве, детстве и подростковом возрасте: ретроспективный обзор 44 последовательных пациентов. Дж. Педиатр Ортоп . 2008 апрель-май. 28 (3): 381-6. [Медлайн].
Holzapfel BM, Geitner U, Diebold J, Glaser C, Jansson V, Dürr HR. Синовиальная гемангиома коленного сустава с кистозной инвазией бедренной кости: описание случая и обзор литературы. Хирургическая установка для лечения травм ортопедической дуги . 2009 Февраль 129 (2): 143-8. [Медлайн].
Мелман Л., Ф. Джонсон. Внутримышечная кавернозная гемангиома. Am J Surg . 2008 июнь 195 (6): 816-7. [Медлайн].
Мурамацу К., Ихара К., Тани Ю., Чагава К., Тагучи Т. Внутримышечная гемангиома верхней конечности у младенцев и детей. Дж. Педиатр Ортоп . 2008 апрель-май. 28 (3): 387-90. [Медлайн].
Yu L, Cai L, Yu G, Zeng Z, Tao S. Одиночная гигантская гемангиома плечевой кости. Ортопедия .2009 Декабрь 32 (12): 925-8. [Медлайн].
Девани К., Винь Т.Н., Sweet DE. Скелетно-внескелетный ангиоматоз. Клинико-патологическое исследование четырнадцати пациентов и нозологические соображения. Хирургия костного сустава J Am . 1994 июн. 76 (6): 878-91. [Медлайн].
Курияма Д.К., Макелиготт СК, Глейзер Д.В., Томпсон К.С. Лечение болезни Горхама-Стаута золедроновой кислотой и интерфероном-а: отчет о болезни и обзор литературы. J Педиатр Hematol Oncol .2010 ноябрь 32 (8): 579-84.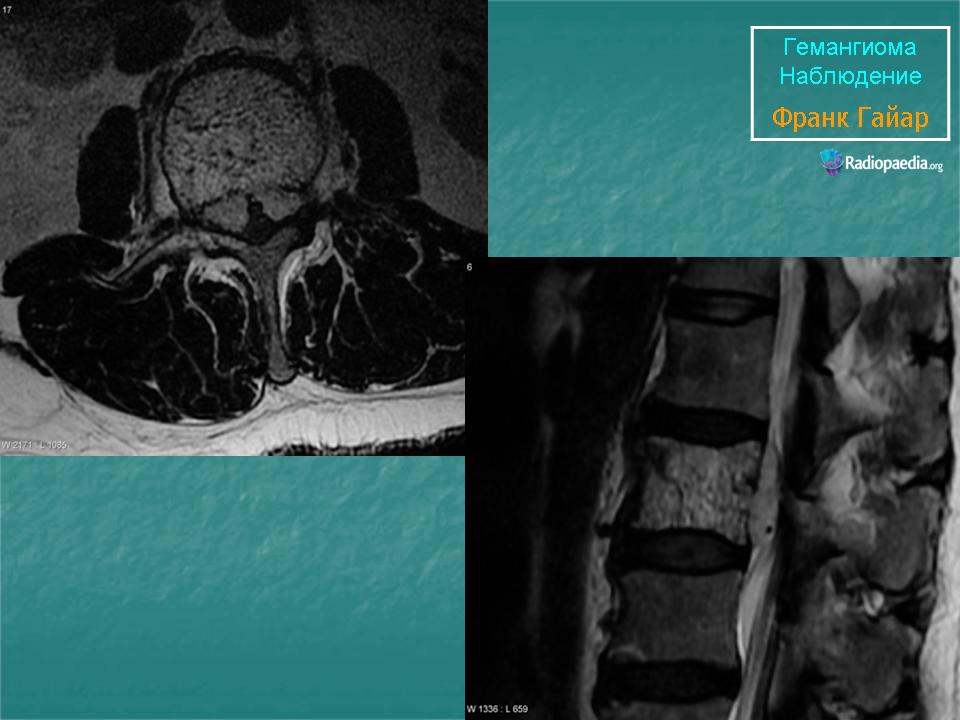 [Медлайн].
[Медлайн].
Эррани Ч., Чжан Л., Паничек Д.М., Хили Дж. Х., Антонеску ЧР. Эпителиоидные гемангиома кости и мягких тканей: переосмысление спорного объекта. Клин Ортоп Релат Рес . 2012 май. 470 (5): 1498-506. [Медлайн].
Эррани С., Чжан Л., Сунг Ю.С., Хайду М., Зингер С., Маки Р.Г. и др. Новое слияние генов WWTR1-CAMTA1 является постоянной аномалией эпителиоидной гемангиоэндотелиомы с различными анатомическими участками. Гены Хромосомы Рак . 2011 Август 50 (8): 644-53. [Медлайн]. [Полный текст].
Клек CJ, Зайдель MJ. Эпителиоидная гемангиома дистального отдела плечевой кости с патологическим переломом. Ортопедия . 2012 16 января. 35 (1): e116-9. [Медлайн].
Чанг Дж., Мост Д., Бресник С., Мехрара Б., Штейнбрех Д.С., Рейниш Дж. И др. Пролиферативные гемангиомы: анализ экспрессии генов цитокинов и ангиогенеза. Пласт Реконстр Сург .1999, январь, 103 (1): 1–9; обсуждение 10. [Medline].
Радхакришнан К., Роксон С.Г. Болезнь Горама: костное заболевание лимфангиогенеза ?. Энн Н. Ю. Акад. Наук . 2008. 1131: 203-5. [Медлайн].
Geschickter CF, Keasbey LE. Опухоли кровеносных сосудов. Ам Дж. Рак . 1935. 23: 568, 591.
Watson WL, McCarthy WD. Опухоли крови и лимфатических сосудов. Отчет о 1056 случаях. Акушерский хирургический гинекол .1940. 71: 569-88.
Watanabe S, Takahashi T, Fujibuchi T, Komori H, Kamada K, Nose M и др. Синовиальная гемангиома коленного сустава у девочки 3 лет. Педиатр Ортоп Б . 2010 ноября 19 (6): 515-20. [Медлайн].
[Медлайн].
Мирра JM. Сосудистые опухоли. Мирра JM, изд. Опухоли костей: клинические, радиологические и патологические корреляции . Филадельфия: Леа и Фебигер; 1989. Vol 2: 1336-77.
Pretell-Mazzini J, Chikwava KR, Dormans JP.Боль в пояснице у ребенка, связанная с острым началом синдрома конского хвоста: редкое проявление агрессивной гемангиомы позвонка: клинический случай. Дж. Педиатр Ортоп . 2012 апрель-май. 32 (3): 271-6. [Медлайн].
Beham A, Fletcher CD. Внутримышечная ангиома: клинико-патологический анализ 74 случаев. Гистопатология . 1991 18 января (1): 53-9. [Медлайн].
Blecher R, Smorgick Y, Anekstein Y, Peer A, Mirovsky Y. Ведение симптоматической гемангиомы позвонков: наблюдение за 6 пациентами. Дж. Техника для лечения заболеваний позвоночника . 2011 Май. 24 (3): 196-201. [Медлайн].
Oumakhir S, Ghfir M, El Ktaibi A, Albouzidi A, Sedrati O. Синовиальная гемангиома голеностопного сустава. Фут (Edinb) . 2010 марта 20 (1): 42-3. [Медлайн].
Прайс Нью-Джерси, Канди П.Дж. Синовиальная гемангиома колена. Дж. Педиатр Ортоп . 1997 Янв-Фев. 17 (1): 74-7. [Медлайн].
Александр Дж., Меир А, Вродос Н, Яу YH. Гемангиома позвонка: важный дифференциал в оценке локально агрессивных поражений позвоночника. Позвоночник (Фила Па, 1976) . 2010 15 августа. 35 (18): E917-20. [Медлайн].
Heyd R, Seegenschmiedt MH, Rades D, Winkler C, Eich HT, Bruns F, et al. Лучевая терапия симптоматических гемангиом позвонков: результаты многоцентрового исследования и обзор литературы. Int J Radiat Oncol Biol Phys . 2010 1 мая. 77 (1): 217-25. [Медлайн].
Int J Radiat Oncol Biol Phys . 2010 1 мая. 77 (1): 217-25. [Медлайн].
Гриффин Н., Хан Н., Томас Дж. М., Фишер С., Москович Э. Радиологические проявления внутримышечных гемангиом у взрослых: магнитно-резонансная томография, компьютерная томография и ультразвуковые исследования. Радиолокация скелета . 2007 ноября, 36 (11): 1051-9. [Медлайн].
Виланова Дж. С., Барсело Дж., Смирниотопулос Дж. Г., Перес-Андрес Р., Вильялон М., Миро Дж. И др. Гемангиома с головы до ног: МРТ с патологической корреляцией. Радиография . 2004 март-апрель. 24 (2): 367-85. [Медлайн].
Imagama S, Ito Z, Wakao N, Sakai Y, Kato F, Yukawa Y и др. Дифференциация локализации гемангиобластом позвоночника на основе изображений и патологических данных. Eur Spine J . 2011 20 августа (8): 1377-84. [Медлайн]. [Полный текст].
Тан Л., Ян Б., Инь Б., Ван Л., Чжан Б., Дин К. [Диагностика и хирургия внутримышечной гемангиомы скелетных мышц]. Чжунго Гу Шан . 2014 27 декабря (12): 1033-5. [Медлайн].
Гринспен А., Азуз Э.М., Мэтьюз Дж. 2-й, Декари Дж. Синовиальная гемангиома: особенности визуализации в восьми гистологически подтвержденных случаях, обзор литературы и дифференциальный диагноз. Радиолокация скелета . 1995 24 ноября (8): 583-90. [Медлайн].
Zbojniewicz AM, Hartel J, Nguyen T, Wilks K, Mace A, Hogg JP. Неопластические заболевания позвоночника: лучевая и патологическая корреляция. Курр Пробл Диагностика Радиол . 2010 март-апрель. 39 (2): 74-90. [Медлайн].
Cross JJ, Antoun NM, Laing RJ, Xuereb J. Визуализация компрессионных гемангиом позвонков. евро Радиол . 2000. 10 (6): 997-1002. [Медлайн].
евро Радиол . 2000. 10 (6): 997-1002. [Медлайн].
O’Connell JX, Kattapuram SV, Mankin HJ. Эпителиоидная гемангиома кости. Опухоль часто ошибочно принимают за ангиосаркому низкой степени злокачественности или злокачественную гемангиоэндотелиому. Ам Дж. Сург Патол . 1993 июн.17 (6): 610-7. [Медлайн].
Sung KS, Seo SW, Shon MS. Диагностическое значение пункционной биопсии для опорно-двигательного аппарата поражений. Инт Ортоп . 2009 декабрь 33 (6): 1701-6. [Медлайн].
Kind M, Stock N, Coindre JM.Гистология и визуализация сарком мягких тканей. евро J Радиол . 2009 Октябрь 72 (1): 6-15. [Медлайн].
Enzinger FM, Weiss SW. Опухоли мягких тканей . Сент-Луис: Ежегодник Мосби; 1995. 579-626.
Коэн AJ, Юки-младший, Clagett GP, Huggins M, Nadalo L, d’Avis JC. Внутримышечная гемангиома. ЯМА . 1983 20 мая. 249 (19): 2680-2. [Медлайн].
Bremnes RM, Hauge HN, Sagsveen R.Лучевая терапия в лечении симптоматических гемангиом позвонков: описание технического случая. Нейрохирургия . 1996 Ноябрь 39 (5): 1054-8. [Медлайн].
Парех А.Д., Амдур Р.Дж., Менденхолл В.М., Моррис К.Г., Злотецки Р.А. Долгосрочный контроль опухолей с помощью лучевой терапии симптоматической гемангиомы тела позвонка. Позвоночник (Фила Па, 1976) . 2019 7 января [Medline].
Henley JD, Danielson CF, Rothenberger SS, Hsueh Y, Thelia A, McCarthy LJ.Синдром Касабаха-Мерритта с сильной поддержкой тромбоцитов. Ам Дж. Клин Патол . 1993 Май. 99 (5): 628-30. [Медлайн].
Тан X, Чжан Дж, Чжоу С., Лю З., Чжан Т., Ся Дж. Успешное лечение стероид-резистентных сосудистых опухолей, связанных с феноменом Касабаха-Мерритта, с использованием сиролимуса. Дж Дерматол . 2018 май. 45 (5): 580-583. [Медлайн].
de Prost Y, Teillac D, Bodemer C, Enjolras O, Nihoul-Fekete C, de Prost D.Успешное лечение синдрома Касабаха-Мерритта пентоксифиллином. Дж. Акад. Дерматол . 1991 25 ноября (5, часть 1): 854-5. [Медлайн].
Ван П., Чжоу В., Тао Л., Чжао Н., Чен В. Клинический анализ синдрома Касабаха-Мерритта у 17 новорожденных. BMC Педиатр . 2014 11 июня, 14: 146. [Медлайн]. [Полный текст].
Wang CS, Wu PK, Chiou HJ, Chen CF, Chen WM, Liu CL, et al. Непальпируемая внутримышечная гемангиома, леченная с локализацией крючком и удалением. Дж. Чин Мед Ассо . 2014 августа 77 (8): 426-9. [Медлайн].
Робинсон Ю., Шета Р., Салчи К., Вилландер Дж. Кровопотеря в хирургии агрессивной вертебральной гемангиомы с эмболизацией и без нее. Азиатский позвоночник J . 2015 июн.9 (3): 483-91. [Медлайн].
Goldstein CL, Varga PP, Gokaslan ZL, Boriani S, Luzzati A, Rhines L, et al. Гемангиомы позвоночника: результаты хирургического лечения местного рецидива и смертности в многоцентровом исследовании. Позвоночник (Фила Па, 1976) . 2015 1. Май 40 (9): 656-64. [Медлайн].
Хирургическое лечение сосудистых опухолей кисти
Хирургическое лечение сосудистых опухолей кисти
Джошуа Чу
Дин Луис
Мортон Касдан
АНАТОМИЯ
- 9000 конечностей тела артерии капиллярной мышцы руки.Гломус — это специализированный артериовенозный шунт, который функционирует как нейромиоартериальный механорецептор. Он лежит в сетчатом слое кожи, особенно в подногтевой области и дистальных подушечках пальцев. Тело клубочка действует как терморегулятор и регулирует периферический кровоток в пальцах и, возможно, контролирует периферическое кровяное давление. Он содержит клетки клубочков, окружающие каналы Сюке-Хойера, которые представляют собой узкие сосудистые анастомотические каналы.
ЕСТЕСТВЕННАЯ ИСТОРИЯ
Сосудистые опухоли
Инфантильные гемангиомы
-
Также называемые гемангиомами клубники или капиллярными гемангиомами, наиболее распространенными доброкачественными инфангиомами являются сосудистые гемангиомы. от 1% до 4% среди младенцев европеоидной расы. 37 -
Тридцать процентов гемангиом видны при рождении, но это увеличивается до 70–90% до того, как ребенку исполнится 4 недели. 37 -
Гемангиомы обычно представляют собой красноватые образования, которые поднимаются вверх во время фазы роста (рис. 1).
Рис. 1 • Детская гемангиома второго перепончатого пространства правой руки. Обратите внимание на типичный красный цвет и приподнятый вид. Во время пролиферативной фазы эти поражения могут изъязвляться.
-
Эти поражения классически прогрессируют через пролиферативную фазу, отмеченную быстрым ростом, фазу инволюции, отмеченную постепенным замещением фибро-жировой тканью и разрешением. 34 , 36 Как правило, общая скорость инволюции среди пораженных людей составляет 10% в год; таким образом, 50% гемангиом будут инволютированы к 5 годам, а 70% — к 7 годам. 37 Исключения случаются; Подмножество инфантильных гемангиом (быстро инволютивные врожденные гемангиомы или RICH) характеризуется отсутствием пролиферативной фазы и полным разрешением к возрасту от 12 до 18 месяцев, тогда как другая подгруппа гемангиом (невосприимчивые врожденные гемангиомы или NICH) не инволютируются спонтанно. 37 Поскольку эти гемангиомы также имеют тенденцию полностью формироваться при рождении, их обычно классифицируют отдельно как врожденные гемангиомы, чтобы отличить их от детских гемангиом. 27 -
Гистологически гемангиомы характеризуются эндотелиальной пролиферацией и состоят из больших эндотелиальных клеток с высокой скоростью обновления. 20 Они могут быть дополнительно классифицированы по другим гистологическим признакам и местоположению (поверхностные, подкожные или внутримышечные). 24 Тридцать процентов гемангиом верхних конечностей образуют язвы, которые переходят в острую или хроническую паронихию, особенно у детей, которые сосут пальцы. 33 Другие осложнения включают кровотечение, инфекцию, боль и необратимые изменения кожи после инволюции. 37 -
Если гемангиома связана с тромбоцитопенией и чахоточной коагулопатией, ее называют синдромом Касабаха-Мерритта, который не связан с размером гемангиомы и связан со смертностью от 30% до 40%. 13 Существует множество методов лечения, включая хирургическое удаление, абляцию и / или компрессию, ни один из которых не является неизменно эффективным. -
Склерозирующие гемангиомы содержат периваскулярное утолщение лимфатических клеток. Эти поражения имеют фиброзное, а не гематогенное происхождение и составляют 10% всех гемангиом. 24 -
Хотя наблюдение является правилом для инфантильных гемангиом, иногда такие осложнения, как изъязвление, медленный регресс, функциональное нарушение или психосоциальные факторы требуют вмешательства.Общие агенты включают внутриочаговые или пероральные кортикостероиды и винкристин. Пропранолол, неселективный агонист бета-адренорецепторов, в последние годы показал свою эффективность и безопасность при лечении гемангиом. Хотя не существует четких протоколов его применения при гемангиомах верхней конечности, пропранолол является ценным терапевтическим вариантом, который изменил парадигму лечения гемангиомы и может рассматриваться как альтернатива наблюдению при проблемных поражениях. 17
Капозиформная гемангиоэндотелиома
-
Капозиформные гемангиоэндотелиомы исторически относились к капиллярным гемангиомам. 14 Хотя сообщалось, что капиллярные гемангиомы или инфантильные гемангиомы составляют около 57% подкожных гемангиом, частота истинных капозиформных гемангиоэндотелиом чрезвычайно мала. 19 -
Гистологически эти поражения отличаются от инфантильных гемангиом их характерными плотно упакованными «не шариковыми гнездами» эндотелиальных клеток в дерме, листами веретенообразных клеток и большим сходством с саркомой Капоши. 19 -
Клинически эти поражения не инвертируются спонтанно, и наиболее стабильным методом лечения является применение винкристина или хирургическая резекция. 37
Лобулярные капиллярные гемангиомы
Лобулярные капиллярные гемангиомы, или пиогенные гранулемы, составляют 20% сосудистых опухолей кисти и могут быть вариантом капиллярной гемангиомы. Они выглядят как хорошо очерченные очаги поражения.
Они быстро развиваются и превращаются в рыхлые выросты на ножке, которые легко травмируются и кровоточат. У детей эти поражения чаще встречаются на голой части ладони и пальцев, а также во рту, вокруг губ и лица. У взрослых они чаще встречаются на пальцах рук и ног.
-
Они могут возникать спонтанно, но чаще проявляются в виде чрезмерного разрастания грануляционной ткани в области предыдущей проникающей травмы (рис. 2). 7 , 24 , 31 , 36
Сосудистые лейомиомы
-
Сосудистые лейомиомы — очень редкие опухоли кисти. Они возникают в гладких мышцах средней оболочки вен в 50% случаев и, как правило, хорошо инкапсулированы, маленькие, круглые, твердые, бесцветные и излечимые (рис. 3). 15
Рис. 2 • A. Пиогенная гранулема левого безымянного пальца.У пациента появилось открытое поражение кутикулы, которое постепенно увеличивалось, а затем покрылось волдырями на ногтевом ложе. Б. Пиогенная гранулема указательного пальца левой руки. Обратите внимание на зернистый, приподнятый вид. |
Рис. 3. • A. Сосудистая лейомиома правого указательного пальца. Пациент обратился после 7-месячной истории травм на работе. Она заявила, что рост появился через 3 месяца и с тех пор увеличился в размерах.Б. Интраоперационная фотография вышеупомянутой сосудистой лейомиомы. Это четко очерченное поражение, которое трудно отличить от аневризмы, кроме как по патологии. |
Сосудистые мальформации
-
Сосудистые мальформации всегда присутствуют при рождении, но могут быть невидимы до детства, подросткового возраста или зрелого возраста. Большинство появляются в возрасте от 2 до 5 лет. 36 Они увеличиваются пропорционально ребенку, если только они не стимулированы травмой, гормонами, инфекцией или хирургическим вмешательством. 4 Эти поражения имеют равное половое распределение. У пороков обычно есть плоские, медленно делящиеся эндотелиальные клетки. -
Сосудистые мальформации с массой или изменением цвета кожи в зависимости от глубины поражения. Они увеличиваются вскоре после рождения и растут вместе с ребенком. 31 -
Важно отличать сосудистые мальформации от гемангиом, потому что сосудистые мальформации не инвертируются. Рост происходит из-за прогрессирующего расширения сосудов, а рецидив или возобновление роста после иссечения происходит из-за изменения гемодинамики и изменения направления потока через ранее неподвижные аберрантные каналы (рис. 4). -
Пациенты с сосудистыми мальформациями будут жаловаться на массовый эффект поражения, увеличение размера при физической нагрузке или боль из-за тромбоза. Поднятие конечности облегчает симптомы. Эти поражения могут привести к сдавлению нервов в предплечье и запястье, а при локализованном тромбозе может наблюдаться сдавление пальцев. 31 , 33 -
Сосудистые мальформации состоят из венозных, капиллярных, артериальных и лимфатических мальформаций. Поскольку до 70% сосудистых мальформаций являются смешанными, классификация не всегда проста.В гамбургской классификации сосудистые мальформации конечностей классифицируются по преобладающему сосудистому дефекту и по форме туловища или вне туловища, в зависимости от поражения крупного осевого сосуда. 3 -
Сосудистые мальформации также классифицируются как поражения с низким или высоким потоком в зависимости от их рентгенологического вида и клинических характеристик. До рутинного использования магнитно-резонансной томографии (МРТ) и ультразвуковой допплерографии (УЗИ) для оценки скорости потока и объема шунта использовалась ангиография.Основываясь на этих результатах, поражения с высоким потоком были дифференцированы от поражений с низким потоком по калибру и скорости помутнения питающих и дренирующих сосудов. Использование ангиографии расширилось — и все больше вытеснялось — развитием допплеровского УЗИ, ядерного сканирования и МРТ, которые позволили более точно измерять скорость потока, объем шунта и анатомию мягких тканей. 18-
Пороки развития с низким потоком имеют большие каналы без промежуточной паренхимы и часто связаны с флеболитами.Эти поражения более распространены, чем поражения с высоким потоком, и составляют 90% сосудистых мальформаций. Они состоят в основном из венозных, капиллярных и лимфатических пороков. 32 -
Пороки развития с высоким потоком обычно имеют артериальный компонент и артериовенозное шунтирование. Заметное увеличение и увеличение количества артерий, мелких сосудов и вен — согласующиеся результаты. 5 -
Пороки развития с высоким потоком, проявляющиеся на ранней стадии в виде безболезненного образования.Они бимодальны: 40% появляются при рождении, а еще 34% — после 10 лет. 31 Они не сокращаются с высотой. В более позднем детстве они могут стать болезненными и привести к дистальной ишемии или даже сердечной недостаточности с высоким выбросом, если они большие и не будут лечить. Они были разделены на три типа:-
Поражения типа А имеют одиночные или множественные АВФ, аневризмы или эктазии, затрагивающие артериальную сторону. Они локализованы в определенной анатомической области. 32 , 36 -
Поражения типа B состоят из артериовенозных аномалий с микрофистулами или макрофистулами, локализованными на одной конечности, руке или пальце.Они обладают стабильными характеристиками потока и вызывают минимальные дистальные симптомы или их отсутствие. Как и поражения типа А, они остаются локализованными в анатомической области. 32 , 36 -
Поражения типа С медленно увеличиваются. Они диффузные, с микрофистулами и макрофистулами, затрагивающими все ткани конечностей. При увеличении размера происходит обкрадывание сосудов. Они могут вызывать дистальную ишемическую боль, тахикардию и застойную сердечную недостаточность. Могут возникнуть компартмент-синдром, компрессионная невропатия и язвы, вторичные по отношению к ишемии или попыткам хирургического вмешательства.Результатом может стать неумолимая прогрессирующая боль, которая в конечном итоге приведет к ампутации. 31 , 32 Эти поражения, как известно, трудно поддаются лечению. 32
-
-
Венозные мальформации
-
Венозные мальформации, исторически называемые кавернозными гемангиомами (см. Таблицу 1), представляют собой большинство сосудистых мальформаций и также являются наиболее частой сосудистой аномалией в целом. 31 Венозные мальформации гистологически характеризуются тонкостенными сосудами и аномально расположенными гладкомышечными клетками, которые со временем приводят к эктатическим изменениям, отсюда и термин кавернозная гемангиома.
-
Клинически венозные мальформации проявляются в виде синеватых сжимаемых узелков. Медленный соразмерный рост, сжимаемость,
и флеболиты являются патогномоничными для венозных мальформаций (рис. 5). 20
Рис. 4 • Сосудистая аномалия кисти. Обратите внимание на расширенную сосудистую сеть. Рост этих поражений происходит из-за прогрессирующей эктазии сосудов, а возобновление роста после иссечения связано с изменением направления потока через аберрантные каналы, вторичным по отношению к изменениям в гемодинамике.
Рис. 5. Венозная аномалия локтевой стороны левой руки. Обратите внимание на синий цвет и слегка приподнятый вид.
-
-
Они могут быть связаны с разрастанием конечностей или пальцев. 31
Капиллярные мальформации
-
Капиллярные мальформации, известные как винные пятна или пылающий невус, являются распространенной врожденной сосудистой мальформацией. 37 Они имеют цвет от темно-красного до пурпурного и могут иметь другие сосудистые поражения. Со временем они темнеют и приобретают вид булыжника. Гистологически эти поражения характеризуются нормальным количеством расширенных капилляров и посткапиллярных венул в верхней части дермы.
-
Лечение этих поражений, как правило, нехирургическое и заключается в использовании импульсного лазера на красителях. Другие методы включают интенсивный импульсный свет, фотодинамическую терапию и ингибиторы ангиогенеза, такие как местный имиквимод и рапамицин. 37
Артериовенозные мальформации
-
Артериовенозные мальформации имеют прямые артериовенозные шунты без промежуточных капилляров и, как и венозные мальформации, могут быть связаны с рядом синдромов, включая синдром Паркес-Вебера и синдром Паркес-Вебера. Скорее всего, это будет высокий кровоток, осложненный изъязвлением и отказом с высоким выходом, а также ампутацией (рис. 6). -
Как и венозные мальформации, артериовенозные мальформации могут быть связаны с гипертрофией конечностей или пальцев. 31
Лимфатические и смешанные пороки развития
Синдромы, связанные с сосудистыми мальформациями кисти и верхних конечностей
-
Клиппель-Тренаунай характеризуется сочетанным синдромом портвейна и сосудистыми пятнами (капиллярные, лимфатические и венозные) и увеличение конечностей из-за гипертрофии мягких тканей и костей. 37 Также могут возникать висцеральные уродства.
РИС. 6 • A.Артериовенозная мальформация, затрагивающая всю верхнюю конечность мальчика-подростка. Б. Ангиография, показывающая плотное скопление кровеносных сосудов в локтевом суставе. Обратите внимание на увеличенные сосуды для кормления и слива. C. Хирургическое рассечение предплечья. Этому пациенту в конечном итоге потребовалась ампутация плеча вследствие сердечной недостаточности с высоким выбросом.
-
Синдром Паркеса-Вебера, как и синдром Клиппеля-Тренауне, также характеризуется сочетанными сосудистыми мальформациями и гипертрофией скелета пораженной конечности.Отличительной особенностью является наличие высокопоточных поражений и сложных множественных АВФ. 18 Оба этих синдрома могут иметь серьезные медицинские последствия, включая застойную сердечную недостаточность, тромбоэмболию легочной артерии, венозный тромбоз, кровотечение и целлюлит.
-
Синдром Протея — прогрессирующее состояние, характеризующееся широко распространенными кожными и подкожными невусами, липомой и смешанными венозными мальформациями. 18
Рис. 7. Лимфатическая аномалия правой руки.
-
Синдром Маффуччи характеризуется множественными эндохондромами, экзостозами и венозными мальформациями. 18 -
Синдром невуса с синими резиновыми пузырями характеризуется множественными венозными аномалиями кожи. Отличительной чертой является наличие пороков развития ЖКТ, подверженных риску кровотечения. 18 Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить Связанные
Тема WordPress от UFO themes
инфантильных гемангиом | Детская больница Лос-Анджелеса
Детские гемангиомы — это аномально плотные скопления расширенных мелких кровеносных сосудов (капилляров).Это самая распространенная сосудистая аномалия и самая распространенная опухоль младенчества и детства. Гемангиомы — это доброкачественные (незлокачественные) опухоли кровеносных сосудов, которые могут возникать в любом месте тела, чаще всего на коже.
При рождении гемангиома может быть незаметной, может быть только небольшое изменение цвета или едва различимое пятно. Глубокие гемангиомы могут не проявляться, пока ребенку не исполнится два-три месяца, а иногда и старше. Большинство гемангиом проявляются в виде одного очага на теле, но у некоторых младенцев они могут появляться в нескольких местах.
Диагностика гемангиомы
Гемангиомы обычно диагностируются путем физического осмотра и изучения истории болезни пациента. При глубоком поражении также может использоваться ультразвуковая или магнитно-резонансная томография (МРТ). Гемангиомы, хотя и редко, могут быть связаны с другими синдромами или состояниями. Для выявления этих синдромов может потребоваться более тщательное обследование и дополнительное тестирование.
Гемангиомы с течением времени
Рост
Большинство гемангиом начинают расти в первые несколько недель жизни ребенка и могут выглядеть ярко-красными, приподнятыми или бугристыми.Однако, если гемангиома находится глубоко под кожей, она может быть незаметна в течение нескольких месяцев или кожа может казаться синеватой и лишь слегка приподнятой.
В большинстве случаев гемангиомы полностью вырастают к возрасту 3–4 месяцев. Реже они могут продолжать расти более медленными темпами до 6–9 месяцев.
Сокращение
После фазы роста гемангиомы входят в фазу сокращения, также известную как инволюция. Усадка происходит постепенно и может продолжаться до 10 лет.На этом этапе цвет гемангиомы становится тусклым, красно-розовым или серым, и она становится мягкой на ощупь.
Хотя все гемангиомы уменьшаются в размерах, некоторые оставляют постоянный след на коже. Кожа может стать навсегда тонкой и морщинистой, как гофрированная бумага, или может остаться покраснение. Также на коже может оставаться мягкая жировая масса. Если в гемангиоме образовалась язва, может остаться гладкий белый рубец. Гемангиомы на коже головы или других участках тела, где есть волосы, могут вызвать необратимую потерю волос.
Фаза сокращения завершается к 5 годам примерно у 50% пациентов и к 7 годам примерно у 70% пациентов.
Лечение гемангиомы
Большинство гемангиом не вызывают осложнений и уменьшаются сами по себе без вмешательства. Обычно лучшее лечение — время и терпение.
Для небольшой части гемангиом может потребоваться лечение для предотвращения или лечения связанных осложнений, а ранняя оценка и вмешательство имеют решающее значение для достижения наилучших возможных результатов.Лечение может быть рекомендовано при наличии:
- Изъязвление . Разрушение кожи или изъязвление — наиболее частое осложнение гемангиом, которое приводит к боли и стойкому рубцеванию. Гемангиомы, расположенные в складках тела, в области подгузников и на губах, подвержены наибольшему риску образования язв.
- Нарушение жизненно важных функций . В зависимости от размера и местоположения гемангиомы могут мешать жизненно важным функциям, таким как зрение, дыхание или кормление. Например, гемангиомы века могут мешать нормальному зрению, и их необходимо лечить как можно быстрее.
- Риск необратимого изменения внешнего вида . В некоторых случаях гемангиомы могут привести к необратимым изменениям кожи и / или образованию фибро-жировой массы. Если поражение расположено на лице или других хорошо заметных участках, следует рассмотреть возможность лечения.
Локальные варианты лечения
- Местный бета-блокатор : Лекарство под названием тимолол может быть применено к гемангиоме.
- Кортикостероид для местного применения : Может быть полезен стероид для местного применения, но он уже не так широко используется, как тимолол.
- Внутрипочвенный стероид : В некоторых случаях помогает инъекция стероида в гемангиому.
- Уход за раной : Режим местного ухода за раной полезен при гемангиомах с изъязвлением.
Варианты системного лечения
- Пероральный бета-блокатор : Пероральный бета-блокатор в настоящее время является препаратом первого выбора для лечения гемангиом, требующих системного лечения. Пропранолол, который много лет использовался для лечения высокого кровяного давления, одобрен FDA для лечения гемангиом.Побочные эффекты могут включать снижение частоты сердечных сокращений, артериального давления и уровня глюкозы в крови. Требуется тщательный контроль со стороны врача.
- Пероральные стероиды : Хотя они используются гораздо реже, чем пероральные бета-блокаторы, пероральные стероиды все же могут быть полезны в некоторых случаях.
Другие варианты лечения
- Лазер : Лечение лазером может быть полезным для заживления язв внутри гемангиомы, а также для уменьшения покраснения, которое может оставаться после инволюции.
- Хирургия : Хирургия полезна для удаления и восстановления любых остаточных тканей, которые остаются несмотря на инволюцию.

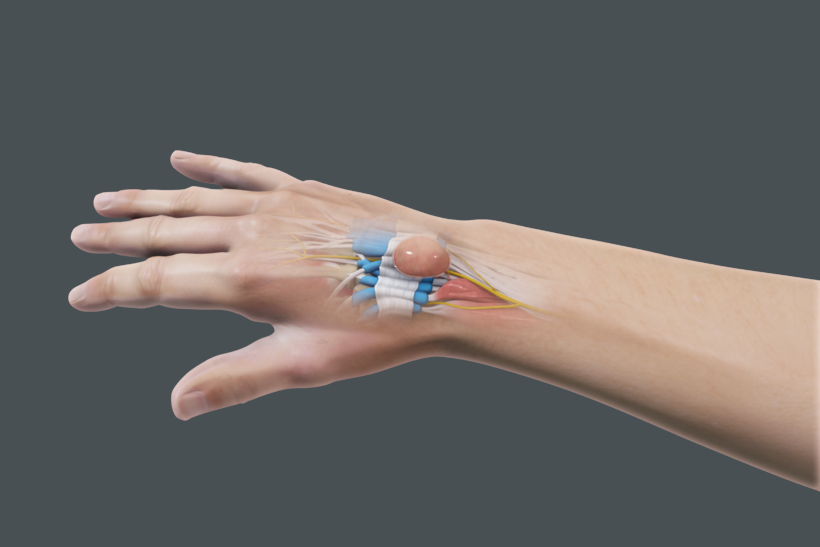

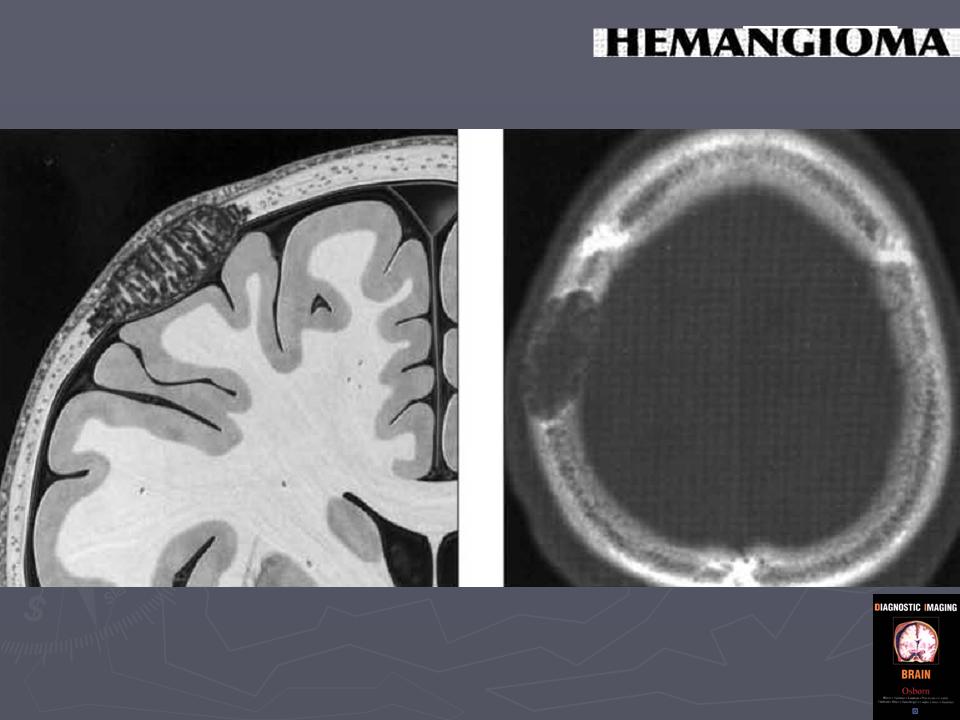 85 — 90.
85 — 90. Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;
Кожа, покрывающая опухоль, бывает синюшной, если сильно надавить, спадается и бледнеет, но затем быстро восстанавливается;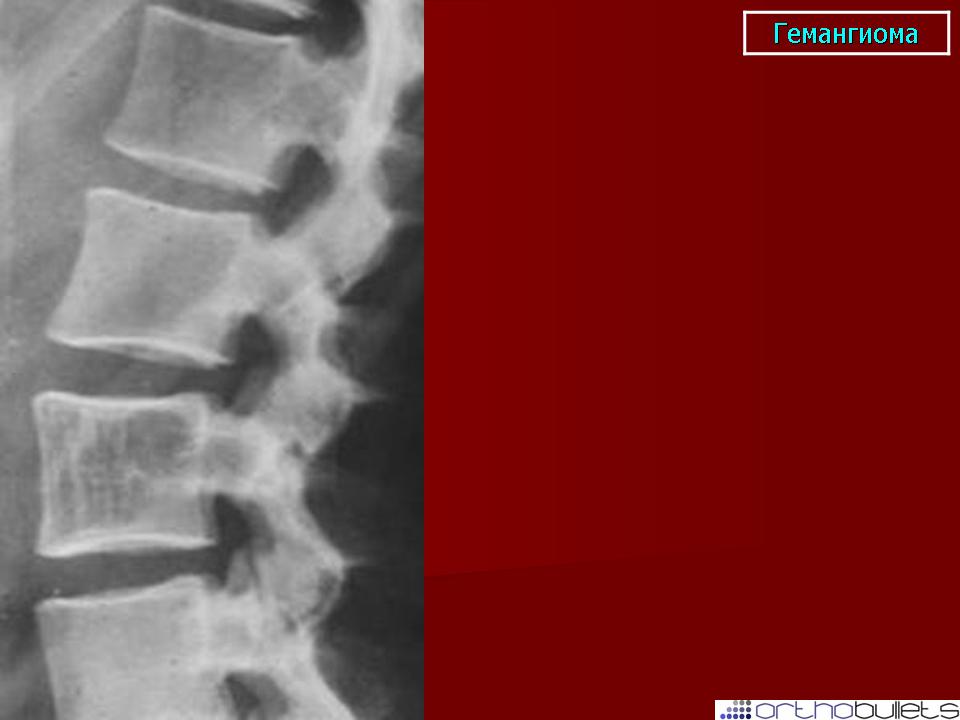
 Этот метод достаточно болезненный и требует значительного количества времени
Этот метод достаточно болезненный и требует значительного количества времени Причём, чем выше расположена опухоль, тем больше органов могут быть поражены. Именно в этом заключена опасность поражения грудного отдела.
Причём, чем выше расположена опухоль, тем больше органов могут быть поражены. Именно в этом заключена опасность поражения грудного отдела.