Нарушение плацентарное — причины появления симптома, способы лечения
Показать содержание- Общие сведения
- Функционирование плаценты
- Нарушения работы плаценты
- Диагностика нарушений плаценты
- Плацентарное нарушение
Общие сведения
Начало беременности сопровождается изменениями в организме женщины: прекращается менструация, увеличивается и грубеет грудь, готовясь к выработке молока. На ранних сроках беременности за ее сохранение отвечает гормон — хорион. Но уже на 15-16 неделе беременности хорион преобразуется в плаценту, через которую к плоду поступает кислород и питательные вещества, необходимые для нормального роста и развития.
От плаценты отходит пуповина, которая является связующей нитью между мамой и малышом. В пуповине содержится кровь плода, никогда не смешивающаяся с кровью матери. Поэтому для определения группы крови и резус-фактора малыша после родов медики могут взять кровь непосредственно из пуповины.
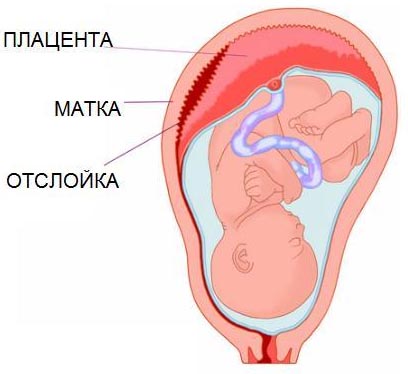
По толщине плаценты с помощью ультразвукового исследования определяется срок беременности. В 24 недели ее толщина в норме должна составлять 23-24 мм. Если толщина больше, к примеру, 40 мм, то это тревожный знак. К моменту родов к 39-40 неделе толщина плаценты составляет 16-20 мм, при весе более 500 грамм. Если плод крупный, то и толщина и вес плаценты будут больше, а если небольшой, то и размеры плаценты будут меньше.
Функционирование плаценты
В плаценте секретируются гормоны (прогестерон, эстриол, плацентарный лактоген), необходимые для сохранения беременности, роста и развития плода и подготовки молочных желез к предстоящей выработке молока.
Плацента выполняет и защитную функцию, препятствуя проникновению к плоду вредных токсических веществ, попадающих в организм матери. Но плацента не может справиться со слишком большим количеством токсинов, и они в свою очередь проникают через нее к плоду. Поэтому медики категорически против того, чтобы женщина во время беременности курила и употребляла наркотические и алкогольные средства. Их переизбыток в организме не самым благоприятным образом влияет на плод.
Нарушения работы плаценты
-
Сахарный диабет;
-
гипертоническая болезнь;
-
вегетососудистая дистония.
В результате повреждения плаценты или нарушения ее деятельности плод начинает получать меньше кислорода, при этом начинается развиваться хроническая внутриутробная гипоксия плода, замедляется его рост и развитие. При нарушении деятельности плаценты уменьшается выработка гормонов, необходимых для сохранения беременности. Может повыситься маточный тонус, а это уже чревато угрозой прерывания беременности вне зависимости от ее срока.
В поврежденной плаценте начинают вырабатываться вещества, способствующие развитию гестоза (токсикоз второй половины беременности). У женщины начинают проявлятся следующие симптомы:
Диагностика нарушений плаценты
Состояние плаценты врачи оценивают с помощью УЗИ на 20-24 и 32-34 неделях беременности. На этих сроках врачи выявляют плацентарное нарушение, отставание размеров плода от нормы, мало- и многоводие, гиперэхогенный кишечник у плода. Все показатели свидетельствуют о наличии внутриутробной инфекции, которая и стала причиной повреждения плаценты.
Для более точного определения функций плаценты врачами может быть назначена допплерография, проводимая на аппарате УЗИ. С помощью этого исследования можно увидеть кровоток в маточных артериях и артерии пуповины. О плацентарном нарушении в косвенном порядке может говорить и состояние плода, оцениваемое с помощью кардиотокографии.
Так что, если врач обнаружил нарушения функции плаценты и предлагает стационарное лечение, то отказываться не стоит. При вовремя выявленных нарушениях и правильно подобранном лечении можно избежать многих проблем и родить здорового малыша.
Плацентарное нарушение
Плацентарное нарушение это клинический синдром, обусловленный морфофункциональными изменениями в плаценте и нарушением ее компенсаторно-приспособительных возможностей. Причинами плацентарной дисфункции могут быть нарушения созревания и формирования плаценты у женщин с патологией эндометрия, овариально-гипофизарные и надпочечниковые нарушения, с предшествующими абортами и привычным невынашиванием.
В возникновении плацентарного нарушения большое значение имеют преэклампсия, угроза прерывания беременности, изосерологическая несовместимость крови матери и плода, генитальный инфантилизм, а также различная экстрагенитальная патология, а именно:
-
Дисфункция коры надпочечников;
-
сахарный диабет;
-
тиреотоксикоз.
Существует несколько классификаций плацентарного нарушения по механизму нарушения функций:
-
Плацентарно-мембранное;
-
клеточно-паренхиматозное;
-
гемодинамическое;
-
смешанное.
По скорости развития специалисты выделяют острое плацентарное и хроническое нарушение. По степени тяжести:
-
Компенсированное;
-
субкомпенсированное;
-
декомпенсированное.
В клинической практике наиболее часто выделяют первичное и вторичное плацентарное нарушение. Первичное плацентарное нарушение возникает в период имплантации, эмбриогенеза и плацентации (до 16 недель гестации) под влиянием следующих факторов:
Большое значение в развитии первичной недостаточности играет ферментативная недостаточность децидуальной ткани, а именно:
-
дисфункции яичников;
-
анатомические нарушения строения, расположения и прикрепления плаценты;
-
дефекты васкуляризации и нарушения созревания хориона.
Вторичное плацентарное нарушение развивается во II–III триместрах беременности на фоне сформировавшейся плаценты и осложненного течения беременности. Выделяют также смешанную форму плацентарного нарушения. Плод, развитие которого происходит в условиях плацентарного нарушения, в значительно большей степени подвержен гипоксическим повреждениям жизненно важных органов в процессе внутриутробного развития и риску травм при родах. Дети от матерей, имевших проявления плацентарного нарушения, относятся к группе риска по перинатальной заболеваемости,
-
Гипоксия плода в родах;
-
аномалии развития — дисплазия тазобедренных суставов, кривошея, пороки сердца и др.;
-
снижение мышечного тонуса и угнетение физиологических рефлексов;
-
синдром дыхательных расстройств, пневмония;
-
ОРВИ и кишечные расстройства.
У детей, перенесших хроническую гипоксию в результате плацентарного нарушения, отмечена высокая частота простудных заболеваний в первый год жизни, признаки постгипоксической энцефалопатии, задержка физического, психоречевого развития, дисбиоз кишечника, с раннего возраста наблюдаются патологические отклонения развития нервной системы, для которых характерно сочетание нескольких
Плацентарная недостаточность — что это и как лечить

Большинство женщин знают, что плацента связывает маму и малыша во время беременности и при помощи нее к малышу поступают питательные вещества и кислород.
Какую функцию выполняет плацента
Итак, плацента – это важный орган, который образуется только во время беременности. Образуется плацента из хориона — зародышевых оболочек плода. В самом начале беременности ворсины хориона – выросты оболочки — равномерно покрывают всю поверхность плодного яйца, начиная со второго месяца беременности с одной стороны плодного яйца ворсины начинают удлиняться, увеличиваться в размерах и формируют плаценту.
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
В плаценте происходит постоянный обмен веществ между мамой и ребенком. Из материнской крови к плоду поступает кислород и питательные вещества, от плода обратно к матери углекислый газ и продукты обмена, подлежащие выведению из организма.Плацентарный барьер выполняет иммунологическую функцию, поскольку пропускает некоторые защитные антитела – клетки крови, обеспечивающие борьбу с инфекционными агентами, кроме того он является непроницаемым для некоторых вредных веществ, вирусов и бактерий. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и некоторые вирусы.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др.
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Виды и причины плацентарной недостаточности
Врачи различают острую и хроническую плацентарную недостаточность:
Острая плацентарная недостаточность — это состояние, требующее экстренного вмешательства врачей. Она характеризуется стремительным ухудшением плацентарного кровотока. Острая плацентарная недостаточность возникает в основном в результате отслойки плаценты или гибели отдельных участков ткани плаценты например при образовании тромбов в сосудах. Причиной отслойки может послужить травма живота, антифосфолипидный синдром.
Фосфолипиды – это сложные жиры, которые входят в состав оболочек всех клеток организма. В ряде случаев иммунная система организма вырабатывает большое количество антител к некоторым собственным фосфолипидам и белкам, связывающим эти липиды. Они называются антифосфолипидные антитела и при взаимодействии с клетками организма вызывают повреждение клеток и активацию свертывающей системы крови, что приводит к тромбообразованию.
Антифосфолипидный синдром является самой частой причиной тромботических осложнений при беременности, в том числе причиной отслойки плаценты и острой плацентаной недостаточности.
Вызвать отслойку плаценты может также тяжелое течение гестоза – грозного осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Острая плацентарная недостаточность развивается при отслойке более 2/3 поверхности плаценты.
В случае развития острой плацентарной недостаточности необходимо максимально быстро провести операцию кесарева сечения для сохранения жизни малыша и мамы.
Значительно чаще у беременных женщин встречается хроническая плацентарная недостаточность. В этом случае происходит нарушение формирования и созревания плаценты, уменьшается маточно-плацентарный и плодово-плацентарный кровотоки, ограничивается газообмен и обмен веществ в плаценте, снижается синтез плацентарных гормонов. Все эти изменения определяют недостаточное поступление кислорода и питательных веществ малышу, вызывают задержку роста и развития плода.
Причинами плацентарной недостаточности чаще всего являются перенесенные аборты, особенно хирургический аборт при первой беременности, курение, при этом количество и крепость выкуриваемых сигарет значения не имеют, поскольку на формировании неполноценных сосудов плаценты негативное действие оказывает табачный дым, а не никотин.
В группу риска по развитию плацентарной недостаточности входят также женщины с хроническими заболеваниями, такими как артериальная гипертензия, железодефицитная анемия, пиелонефрит, сахарный диабет, заболевания щитовидной железы.
В последние годы наблюдается значительный рост плацентарной недостаточности, вызванной бактериями, вирусами, грибами. Причиной этого может быть как острая инфекция, перенесенная будущей мамой во время беременности, так и активация хронического инфекционного процесса в организме беременной женщины.
Немаловажное значение в формировании хронической плацентарной недостаточности играет патология матки: эндометриоз, пороки развития матки (седловидная, двурогая). Фактором риска врачи считают также миому матки. Безусловно, целый ряд лекарственных средств оказывает неблагоприятное влияние на формирование плаценты и развитие плода. В настоящее время определен список препаратов, не разрешенных к применению во время беременности.
Также большое значение в развитии плацентарной недостаточности имеет тромбофилия – повышенная склонность организма к образованию сгустков крови — тромбов в сосудах.
В некоторых случаях плацентарная недостаточность может быть обусловлена наличием хромосомных нарушений у плода, в частности при синдромах Дауна (наличие дополнительной 21 хромосомы у плода) или синдроме Эдвардса (дополнительная 18 хромосома у плода) уже в ранние сроки беременности диагностируется нарушение функции плаценты.
Следует отметить, что среди осложнений беременности, наиболее часто приводящих к развитию хронической плацентарной недостаточности, существенным фактором является преэклампсия (или поздний гестоз) – это осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Независимо от факторов, способствующих развитию плацентарной недостаточности, в основе ее лежат нарушения кровообращения в маточно-плацентарном комплексе, приводящие к нарушению всех функций плаценты. Следовательно, симптомы хронической плацентарной недостаточности будут обусловлены недостатком поступления кислорода и питательных веществ к плоду.
Это прежде всего, задержка внутриутробного развития плода – отставание размеров плода и замедление темпов его роста. Часто имеют место изменение двигательной активности плода. Сначала может быть некоторое усиление движений, а затем уменьшение. Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации в родах, у них отмечается нарушение адаптации к внеутробной жизни, повышенная заболеваемость в первый год жизни.
По времени возникновения врачи разделяют плацентарную недостаточность на раннюю и позднюю.
Ранняя (или первичная) плацентарная недостаточность развивается до 16 недель беременности. Она возникает уже на этапе формирования плаценты и связана с заболеваниями беременной женщины, имеющимися до беременности, к примеру с патологией матки, хронической артериальной гипертензией, эндокринологическими заболеваниями. При этом происходит формированием неполноценных сосудов в плаценте.
Поздняя (или вторичная) плацентарная недостаточность возникает после 16 недель беременности и чаще всего связана с заболеваниями, возникшими уже во время беременности. Чаще всего это железодефицитная анемия (то есть снижение концентрации гемоглобина и железа в крови), гестационный сахарный диабет (то есть нарушение усвоения организмом глюкозы, возникшее на фоне беременности), перенесенные вирусные и бактериальные инфекции.
Важным является подразделение плацентарной недостаточности на компенсированную и декомпенсированные формы. Компенсированная плацентарная недостаточность развивается, к примеру, при угрозе прерывания беременности и нетяжелых формах позднего гестоза, в случае, если эти осложнения успешно поддаются медикаментозной коррекции. Декомпенсированная плацентарная недостаточность вызывает развитие задержки развития плода, хронической внутриутробной гипоксии, вплоть до гибели плода.
Диагностика плацентарной недостаточности
Лечить уже развившуюся плацентарную недостаточность практически невозможно, поэтому врачи активно стремятся выявлять беременных женщин, угрожаемых в отношении формирования нарушений функции плаценты. Если плацентарная недостаточность выявляется в 3 триместре беременности, эффективного лечения, к сожалению, не существует. Поэтому очень активно в настоящее время применяются все способы выявления в ранние сроки беременности тех женщин, в формировании плаценты которых произошли нарушения.
В первую очередь, при постановке на учет по беременности выявляют максимально значимые факторы риска – курение, перенесенные аборты, отягощенную наследственность (низкий вес при рождении, склонность к тромбозам), наличие хронических заболеваний сердца, сосудов, сахарного диабета.
Профилактические мероприятия против развития плацентарной недостаточности особенно актуальны и необходимы до 16-17 недель беременности, когда происходит формирование структур плаценты.
Значимую помощь в оценке риска развития плацентарной недостаточности оказывает пренатальный скрининг, который проводится в 11-14 недель беременности. Он проводится для выявления синдромов Дауна, Эдвардса и др. хромосомных болезней у плода. В настоящее время самым актуальным является проведение комплексного ранний скрининг беременной на прогнозирование риска развития плацентарной недостаточности, преэклампсии и внутриутробной задержки развития плода. Поскольку данный вид диагностики относится к самым современным и передовым, к сожалению, он пока не включен в перечень услуг, предоставляемых в женской консультации в рамках ОМС, но доступен всем желающим в центрах пренатальной диагностики.
Определение белков, вырабатываемых плацентой
В первую очередь проводят определение белка РАРР-А, он является также маркером хромосомных аномалий плода. Снижение концентрации РАРР-А в крови в 11-14 недель беременности встречается у беременных женщин, имеющих высокий риск плацентарной недостаточности и задержки развития плода.
Второй гормон плаценты, который помогает в оценке рисков плацентарной недостаточности – PIGF (плацентарный фактор роста). Его концентрация в крови снижается задолго до первых проявлений плацентарной недостаточности. Его определение применяют не настолько широко, как PAPP-A, но тем не менее многие лаборатории уже включили данный белок в пренатальный скрининг 1 триместра. Крайне важное значение при проведении скрининга 1 триместра имеет измерение кровотоков в сосудах матки. Однозначно доказано, что сужение сосудов матки, определяемое при исследовании, свидетельствует о неполноценности формирования плаценты, которое будет ухудшаться с увеличением срока беременности и приведет к снижению питания малыша и снабжения его кислородов, то есть к развитию плацентарной недостаточности и задержки развития плода. При нормальных размерах маточных сосудов в 11-14 недель беременности риск тяжелой плацентарной недостаточности ничтожно мал.
Следующее обязательное скрининговое ультразвуковое исследование проводится в 20-21 неделю беременности. При этом обязательно проводят измерения плода, чтобы оценить, нет ли отставания в росте. Ведь при кислородном голодании замедляются темпы роста плода и размеры его начинают отставать от нормы для каждого срока беременности. Кроме того врач обязательно оценивает состояние и зрелость плаценты. Во время УЗИ проводится также допплерометрия сосудов матки для выявления ранних изменений, предшествующих клиническим проявлениям плацентарной недостаточности.
У пациенток, относящихся к группе высокого риска кроме УЗИ и допплерометрии проводят также суточное мониторирование колебаний артериального давления, определение количества белка в анализе мочи, собранном за сутки, оценивают показатели системы свертывания крови.
Третье УЗИ проводится всем будущим мамам в 30–34 недели беременности. Врач измеряет окружность головы и живота крохи, длину костей его ручек и ножек, и вычисляет предполагаемый вес плода. Эти измерения позволяют доктору убедиться в том, что малыш развивается нормально. Также имеет значение строение плаценты, наличие в ней признаков старения, вследствие чего она обычно перестает полноценно снабжать малыша кровью, а, значит, ему перестает хватать кислорода и питательных веществ и развитие ребенка нарушается. Во время УЗИ оценивается количество и вид околоплодных вод, которые также могут изменяться при внутриутробном страдании плода.
ДОППЛЕРОМЕТРИЯ
Допплерометрия сосудов плаценты и пуповины (метод исследования скоростей кровотоков в этих сосудах) так же позволяет оценить самочувствие малыша. Доктор исследует кровоток в артериях матки, пуповины, сердца и мозга ребенка. Это исследование позволяет определить, хорошо ли работает плацента, нет ли признаков нехватки кислорода у малыша, или развития гестоза у мамы. При снижении скорости кровотока в каком-либо сосуде можно говорить о нарушениях питания плода различной степени тяжести.
Вовремя проведенное обследование позволяет выявить начальные стадии дефицита кровоснабжения. В таких случаях лечение сможет предотвратить грозные осложнения, такие как гипоксия и внутриутробная задержка развития малыша. Допперометрию проводят в 20–21 неделю и в 30-32 недели беременности, при наличии изменений, контроль осуществляют минимум каждые две недели.
КАРДИОТОКОГРАФИЯ
Это важный метод оценки состояния плода. Проводится КТГ при сроке беременности 33 недели и более, поскольку только на этом этапе внутриутробного развития малыша устанавливается полноценная регуляция деятельности сердечно-сосудистой системы плода центрами спинного и головного мозга. Запись сердцебиений плода проводят в течение 20–40 минут, а при необходимости исследование может быть продлено до 1,5 часов.
Аппарат регистрирует и записывает частоту сердцебиений малыша. Врач акушер-гинеколог оценивает кривую записи сердцебиений, эпизоды урежения и резкого учащения частоты сердечных сокращений плода и на основании этих данных делает заключение о том, насколько комфортно малыш чувствует себя в животе у мамы. К примеру, при снижении концентрации кислорода в крови плода, уменьшается и его поступление к клеткам нервной системы, что в свою очередь отражается на частоте сердечных сокращений. При нормальном течении беременности КТГ проводят после 33 недели 1 раз в 10–14 дней, иногда чаще. В некоторых клиниках в настоящее время предлагается услуга постоянного КТГ-мониторирования, что приобретает актуальность при наличии признаков плацентарной недостаточности. Беременной женщине выдается мониторчик, который регистрирует изменения сердечной деятельности малыша и эти данные по интернету передаются лечащему врачу.
Лечение плацентарной недостаточности
Специфических способов лечения плацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Если во время проведения дополнительных методов оценки состояния плода выявляются начальные нарушения поступления кислорода к малышу, проводится медикаментозное лечение, направленное на увеличение притока крови и кислорода через плаценту и обязательные контрольные обследования на фоне проводимой терапии. Если изменения серьезные и малыш испытывает выраженный дефицит кислорода и питательных веществ, состояние его страдает, то в таких случаях проводится экстренное родоразрешение.
Плацентарная недостаточность — симптомы, диагностика и лечение
Плацентарная недостаточность (фетоплацентарная недостаточность, ФПН) — является нарушением функции плаценты, возникающим под воздействием определенных факторов.
Плацента — уникальный орган, формирующийся у женщины во время беременности. Плацента устанавливает связь между плодом и матерью. Через нее осуществляется передача будущему ребенку питательных веществ, а также дыхательная, выделительная, защитная и гормональная функции плода.
Если плацента перестает выполнять данные функции в полной мере, начинает развиваться фетоплацентарная недостаточность. По сути, недостаточность — это нарушение кровообращения в системе мать-плацента-плод.
Если подобные нарушения незначительны, то они не окажут негативного влияния на плод, но при особенно выраженной ФПН может развиться гипоксия плода (кислородная недостаточность), что впоследствии может привести к его гибели.
По своему течению существуют 2 формы ФПН — хроническая и острая.
При острой ФПН может быть обнаружена преждевременная отслойка нормально расположенной плаценты, вызванная резким нарушением маточно-плацентарного кровотока, что в ряде случаев может привести к гибели плода.
При хронической ФПН (наиболее распространенной) происходит постепенное нарушение кровообращения в плаценте.
Медики выделяют компенсированную и декомпенсированную формы хронической плацентарной недостаточности.
Несмотря на не слишком выраженное ухудшение кровоснабжения при компенсированной ФПН, плод не страдает и приспосабливается к этим изменениям, благодаря компенсаторным возможностям материнского организма.
При декомпенсированной ФПН изменения имеют более стойкий характер, что приводит к недостаточному снабжению кислородом плода, к нарушению его сердечной деятельности и задержке развития.
К факторам, способным вызвать появление ФПН во время беременности, относятся:
Симптомы заболевания
При компенсированной хронической ФПН симптомы заболевания практически отсутствуют, и беременная чувствует себя вполне нормально. О наличии у нее плацентарной недостаточности женщина может узнать, как правило, во время прохождения ультразвукового исследования.
При хронической и острой декомпенсированной ФПН симптомы более выражены. Сначала отмечаются активные движения плода, после активность резко уменьшается.
Помните о том, что, начиная с 28 недели, будущая мама в норме должна ощущать движения плода не менее десяти раз в сутки. Если плод не столь активен — это является поводом для того, чтобы немедленно наведаться к своему акушеру-гинекологу.
Кроме того, если имеется задержка развития плода, при декомпенсированной ФПН отмечается некоторое уменьшение размеров живота. Правда, самостоятельно выявить данные изменения очень сложно, поэтому обычно уменьшение выявляется гинекологом во время планового приема.
И напоследок: наиболее опасный признак развития острой ФПН — это кровянистые выделения из влагалища. Это свидетельствует о том, что произошла преждевременная отслойка нормально расположенной плаценты, и подобная ситуация требует незамедлительного обращения к акушеру-гинекологу.
Диагностика ФПН
Для диагностики ФПН в акушерской практике применяют 3 основных метода: ультразвуковое исследование (УЗИ), кардиотокографию (КТГ) и допплерометрию. При любом незначительном подозрении на плацентарную недостаточность следует провести все эти обследования в обязательном порядке!
При УЗИ будет оцениваться двигательная активность плода, состояние плаценты (ее зрелость и толщина), количество околоплодных вод и размеры плода.
причины, симптомы, диагностика и лечение

Плацентит – это воспаление плаценты, которое возникает под действием неинфекционных и инфекционных факторов. Патология плаценты может проявиться на любом сроке, симптомы зависят от выраженности воспаления. Плацентит приводит к дисфункции фето-плацентарного комплекса, его исходом становятся плацентарная недостаточность, задержка развития плода, внутриутробное инфицирование. Значительно возрастает риск преждевременных родов и гибели новорожденного. Для диагностики используется УЗИ, которое позволяет заметить нарушение структуры плаценты, плацентарного кровотока. Лечение плацентита проводится антибиотиками, а также препаратами, улучшающими функцию плаценты.
Общие сведения
Плацентит – инфекционно-воспалительное заболевание, чаще всего является результатом восходящего распространения инфекции. У 98% женщин приводит к неблагоприятному течению беременности и развитию осложнений. Угроза прерывания, ассоциированная с плацентитом, отмечается у 76% беременных. В большинстве случаев плод страдает от внутриутробной гипоксии, 9% детей рождается с признаками гипотрофии. Инфекция вызывает несвоевременное излитие вод у 38% беременных, у трети женщин это приводит к аномалиям родовой деятельности. Риск внутриутробного инфицирования существует у 6% детей, которые развиваются в условиях плацентита.
Плацентит
Причины плацентита
У всех беременных наблюдается физиологическая иммуносупрессия, вызванная повышением выработки прогестерона. При наличии очагов хронической или острой инфекции она может распространиться на плаценту. Чаще всего инфицирование происходит восходящим путем из влагалища через шейку матки. К плацентиту приводят различные виды микроорганизмов и действие неинфекционных факторов:
- Бактерии. У женщин с плацентитом в мочеполовых путях обнаруживаются стрептококки группы В (Streptococcus agalactiae), другие гноеродные бактерии. Возбудителями плацентита могут быть листерии, спирохеты. Микобактерии туберкулеза проникают в плаценту гематогенным путем и вызывают специфическое воспаление.
- Вирусы. В 7-25% случаев вирусного плацентита причиной воспаления является вирус простого герпеса. Морфологические изменения по типу плацентита характерны для парвовирусной (B19V), респираторно-синтициальной инфекции, цитомегаловируса, ВИЧ-инфекции.
- Простейшие. Причиной плацентита может явиться токсоплазмоз. У беременных инфекция может протекать в острой или бессимптомной форме, приводить к тяжелым осложнениям. Редко регистрируется плацентит, вызванный малярийным плазмодием. Эта инфекция характерна для жарких стран, заражение беременной может произойти во время путешествия.
- Неинфекционные причины. Воспалительный ответ тканей плаценты возможен при изменении показателя рН амниотических вод, который в норме составляет 7,0-7,5. При острой или хронической гипоксии плода, преждевременном старении плаценты, переношенной беременности к плацентиту приводит появление мекония в околоплодных водах.
Патогенез
Воспаление может возникать в различных слоях плаценты. Воспалительная реакция сопровождается миграцией лейкоцитов и инфильтрацией тканей, нарушением кровообращения, которое вызвано микротромбозами межворсинчатого пространства, микроинфарктами, ишемией концевых ворсин. Также определяется полнокровие и отек стромы. В зависимости от вовлеченного слоя различают следующие формы плацентита:
- Базальный децидуит – воспаление в базальной пластинке плаценты. Для него характерны некротические изменения, дистрофия клеток, пролиферативные изменения стенок спиральных артерий и вен.
- Интевиллузит — плацентит межворсинчатого пространства, очаговое поражение части ворсин с миграцией воспалительных клеток.
- Виллузит — воспаление ворсин хориона, может быть терминальным или стволовым, в зависимости от типа поврежденных структур.
- Плацентарный хориоамнионит – это более тяжелая форма, которая сопровождается интервиллузитом и ангиитом сосудов пуповины.
Плацентит не всегда приводит к инфицированию плода, но может сказаться на состоянии эндометрия после родов и ухудшить прогнозы для следующих беременностей. Одновременно внутриутробная инфекция у ребенка может протекать без признаков плацентита. Такой вариант течения наблюдается при некоторых вирусных инфекциях. Для каждого типа возбудителя характерна своя гистологическая картина.
Симптомы плацентита
Патология может быть следствием острой либо хронической инфекции. У нее нет специфических проявлений, при латентном течении симптомы могут вовсе отсутствовать. Учитывая восходящий путь инфицирования, беременную могут беспокоить вагинальные выделения. Они могут быть белыми, с желтоватым или сероватым оттенком, с неприятным запахом или без него. При остром течении вагинита из-за близкого расположения мочеиспускательного канала появляются дизурические расстройства. Женщина жалуется на неприятные ощущения во время мочеиспускания, походы в туалет становятся чаще. Выделения сопровождаются зудом и жжением, покраснением половых губ.
Боль внизу живота является следствием воспаления. При плацентите и возникновении угрозы преждевременных родов боли появляются в нижней части матки. Они тянущие, ноющие, могут отдавать в промежность или поясницу. На появление угрозы прерывания беременности указывает тонус матки, схваткообразная боль. Плод реагирует на недостаток кислорода увеличением двигательной активности или снижением количества шевелений. Настороженность должны вызывать подтекание околоплодных вод или их дородовое излитие. Это повод срочно обратиться за медицинской помощью в гинекологическое отделение на сроке до 22 недель, а на более позднем сроке – в роддом.
Осложнения
Плацентит вызывает осложнения беременности, некоторых из них становятся показанием для досрочного родоразрешения. У каждой 5-ой беременной отмечается преждевременное излитие околоплодных вод. Для беременных с плацентитом характерна плацентарная недостаточность. При декомпенсации состояния у плода развивается острая гипоксия, которая может привести к антенатальной гибели или тяжелым повреждениям центральной нервной системы ребенка. Чем раньше возник плацентит, тем выше вероятность тяжелых осложнений. Течение беременности может осложниться гестозом, внутриутробной инфекцией ребенка, преждевременными родами.
Диагностика
При нарушении самочувствия, боли в животе, появлении выделений из половых путей беременной необходимо обратиться к врачу акушеру-гинекологу, у которого она состоит на учете. Объем диагностических процедур подбирается индивидуально, опираясь на клинические проявления, данные анамнеза и предыдущих исследований. Базовая диагностика плацентита проводится неинвазивными инструментальными методами:
- Гинекологический осмотр. Отмечаются патологические выделения из влагалища, признаки воспаления в виде отека и гиперемии слизистой. Но при вирусном плацентите в половых путях изменений может не быть. При угрозе прерывания беременности из шейки выделяется кровь. На подтекание вод указывает наличие прозрачной жидкости во влагалище. Если произошло дородовое излитие вод, предлежащая часть плода опускается в полость малого таза и хорошо пальпируется.
- Акушерский осмотр. Матка в повышенном тонусе, возбудима. При длительно существующем плацентите в тяжелых случаях может наблюдаться отставание размеров матки от срока беременности, что указывает на внутриутробную задержку развития. О гипоксии говорят приглушенные тоны сердца плода. Отсутствие сердцебиения и шевеления – признак антенатальной смерти.
- УЗИ плода. Определяется утолщение плаценты, кистозные полости, кальцификаты. На раннем сроке может наблюдаться расширение межворсинчатого пространства. Неблагоприятный признак – сегментарные сокращения матки, признаки старения плаценты. При развитии фето-плацентраной недостаточности плод отстает в размерах от срока гестации, его двигательная активность снижена.
- Допплерометрия сосудов плаценты. Регистрируются нарушения гемодинамики. При плацентите, который затрагивает плодовую или материнскую часть плаценты, отмечается ее гиповаскуляризация. При диффузном плацентите компенсаторная реакция приводит к гиперваскуляризации плаценты. О выраженности плацентита судят по индексу васкуляризации и кровотока.
- Лабораторная диагностика. В общем анализе крови признаки воспаления – ускорение СОЭ, повышенное количество лейкоцитов. Для вирусного плацентита характерно увеличение лимфоцитов. В лейкоцитарной формуле отмечается сдвиг влево из-за образования молодых форм лейкоцитов. Биохимический анализ крови показывает повышенный С-реактивный белок.
Подтверждается плацентит после родов. Плодное место с оболочками и пуповиной отправляется на гистологическое исследование. По его результатам можно предположить тип инфекции, если обследование не проводилось во время беременности. Для нормального восстановления в послеродовом периоде и профилактики эндометрита назначается лечение.
Лечение плацентита
Женщина с плацентитом госпитализируется для проведения качественного обследования, лечения и выбора акушерской тактики. Консервативная терапия оправдана при недоношенной беременности и признаках незрелого плода, но при сохранении его нормальной гемодинамики. При некупирующейся острой гипоксии плода и в других тяжелых случаях показано досрочное родоразрешение путем кесарева сечения. При плацентите проводится:
- Антибактериальная терапия. Применяются антибиотики широкого спектра действия из группы защищенных пенициллинов, цефалоспоринов, макролидов. В тяжелых состояниях их вводят инъекционно с последующим переходом на формы для приема внутрь. Курс составляет 7-14 суток. Антибиотики обязательно назначаются при безводном промежутке более 12 часов для профилактики хориоамнионита.
- Токолитики. Необходимы для снижения тонуса матки и пролонгирования беременности. Назначают магния сульфат капельно, в качестве экстренного средства допускается применение гексапреналина. Но по клиническим рекомендациям предпочтение отдается фенотеролу. Токолитики не используют после излития вод.
- Глюкокортикоиды. Назначаются в случаях, когда есть высокая вероятность досрочного родоразрешении или после отхождения вод на сроке меньше 36 недель. Необходимы для ускорения созревания легких плода и профилактики болезни гиалиновых мембран новорожденного. Схема и продолжительность терапии подбирается индивидуально.
- Антиагреганты и антикоагулянты. Необходимы для улучшения кровотока в плаценте, профилактики тромботических осложнений. Применяют курантил, пентоксифиллин в таблетках длительным курсом. По показаниям назначаются низкомолекулярные гепарины в виде инъекций. Использование прекращают за 2 недели до предполагаемых родов.
Прогноз и профилактика
При плацентите прогноз зависит от срока развития воспаления и способностей организма компенсировать сосудистые нарушения. Для плода плацентраная недостаточность увеличивает риск задержки развития, внутриутробного инфицирования и гипоксии, которая может завершиться внутриутробной гибелью. Профилактика плацентита заключается в прегравидарной подготовке, своевременном лечении хронических воспалительных процессов половых органов. Мазки на чистоту влагалища, которые берутся при постановке на учет, позволяют вовремя заметить воспалительные изменения, провести дополнительное обследование и лечение.
Дисфункция плаценты — угроза для беременности
Дисфункция плаценты:
Диагноз — дисфункция плаценты, которую ещё называют фетоплацентарной недостаточностью, довольно часто ставят беременным при проведении УЗИ.
ФПН — это нарушение нормального функционирования плаценты, изменение ее структуры, что вызывает нарушение кровообращения и нарушение кислородного обмена у плода.
В зависимости от срока беременности различают:
- Первичную дисфункцию — возникает в первые 4 месяца беременности;
- Вторичную дисфункцию — возникает с 5 месяца беременности.
Первичная связана с местом прикрепления плаценты, изменением в строении.
Причины возникновения первичной недостаточности
- Инфекционные заболевания;
- Наследственность;
- Патология строения матки.
Причины возникновения вторичной дисфункции
- Гестоз — нарушение питания и кровоснабжения;
- Нарушение работы сердца и почек у беременной;
- Систематическое повышение давления;
- Сахарный диабет;
- Проблемы с щитовидной железой.
В зависимости от тяжести заболевания различают две формы дисфункции плаценты:
- Хроническая – наиболее чаще встречается;
- Острая.
При хронической недостаточности, наблюдается постепенное нарушение плацентарного кровотока.
При острой форме начинается преждевременная отслойка плаценты, тем самым прекращается поставка кислорода и питания к ребенку. При данной форме, необходимо немедленное родоразрешение, чтоб успеть спасти жизнь плода.
К причинам возникновения дисфункции плаценты относят
- Возраст роженицы. Наиболее чаще заболевание проявляется после 35 лет;
- Стрессы;
- Неполноценное питание;
- Нарушение работы сердца, почек, легких;
- Малокровие;
- Прием лекарственных средств.
Заболевание может привести к:
- Задержке внутриутробного развития;
- Гипоксия;
- Преждевременное старение плаценты;
- Преждевременные роды.
Для проверки состояние плаценты проводят УЗИ, кардиотокографию, а также ультразвуковую доплерометрию кровотока.
Для лечения дисфункции плаценты беременную кладут в стационар.
Лечение дисфункции плаценты включает
- Выяснение причины заболевания;
- Избежание стрессов и перенапряжений нервной системы;
- Полноценное питание;
- Медикаментозное лечение, улучшающее кислородный обмен, питание и кровоснабжение ребенка;
- Назначают лекарства, понижающие маточный тонус.
Фетоплацентарная недостаточность заболевание частое и серьезное. При своевременном выявлении и правильном лечении можно избежать тяжелых последствий этого недуга для здоровья плода.
Однако лучшим методом является профилактика заболевания, прием витаминов, исключение стрессов, покой и крепкий сон беременной.
Нарушение плацентарного кровотока — БэбиБлог
Обновлено: 22 августа, 18:43Нарушение маточно-плацентарного кровотока?
Девочки, добрый день. В 32 недели был 3й скрининг, все было по доплеру хорошо, переделывала в 34 недели (рекомендация гематолога) уже обнаружили нарушение маточно-плацентарного кровотока с 2ух сторон 1а степень. Направили в стационар, приехала, там переделали и доплер и КТГ и ничего не нашли, всё хорошо, отпустили домой. Через неделю контрольное УЗИ, гинеколог говорит нормально всё, но у нее всегда всё нормально, никаких разъяснений не даёт(. На душе так неспокойно, неужели так может быть- абсолютно разные результаты. Может кто сталкивался… Читать далее →
Нарушение маточно-плацентарного кровотока. У кого было?
Помогите, пожалуйста, у меня просто истерика. На 22 акушерской неделе делала второе узи, выявили нарушение маточно-плацентарного кровотока. Степень не пишут. Мой врач сказал не переживай , просто по-больше гуляй, плюс направила на курс барокамеры (оснащения кислородом). У меня все анализы в норме, ребёночек развивается в соответствии со сроком, всё хорошо, пинается , шевелится, я каждый день ее чувствую. Сама в прекрасном состоянии, ничего не болит , не тревожит. Сегодня (25 акушерская неделя) пошла на повторный доплер , сказали тоже самое… Читать далее →
Нарушение маточно плацентарного кровотока 2 степени
На первом доплере у меня обнаружили нарушение и позже на узи увидели отставание в весе ребёнка на 2 недели. Положили в больницу и кроме дексометазола ничего не ставили. На доплере через раз меняется то 2 степень то 1б. Пролежала 10 дней и меня выписали. Сейчас отправили в перинатальный центр в другом городе, предложили лечь там но я отказалась. Врач сказала что я могу лежать и в своём городе но наблюдаться. Сейчас снова легла в больницу. Беременность 26 недель. Никаких капельниц… Читать далее →
Нарушение мат.-плацентарного кровотока
Всем привет! Нам 31 неделька,вчера были на УЗД, поставили диагноз ЗВРП симметричной формы и нарушение мат.-плацентарного кровотока 1 степени. Малыш весит 1493 грамм,сказали отстает на 1 недельку по размерам. Насколько это страшно? У кого такое было?? Мне пока назначили курантил и актовегин….. Читать далее →
Нарушение плацентарного кровотока 1б степени
Обновлено: 19 часов назадДопплер.Нарушение кровотока в пуповине 1Б степени!!!
Нарушение плодово-плацентарного кровотока, при сохранном маточно-плацентарном кровотоке 1Б степени с признаками централизации мозгового обращения…. жутко звучит! срок 24 недели… сходила на допплер… сказали,что есть нарушение кровотока в пуповине… назначили кислородную барокамеру, капельницы цитофлавин,трентал… я так переживаю, сегодня на приеме у врача разревелась.. сказали,что да проблема, но если запустить,то может быть отставание в развитие… у кого такое было? все ли нормально с вашими малышами? Моя малышка сегодня была очень активная, да и всегда шевеления хорошие….. Читать далее →
Плановое УЗИ и диагноз — нарушение плацентарного кровотока 1Б
Девочки, всем привет! Так случилось — попала в больницу…В пятницу после УЗИ поставили диагноз — нарушение плацентарного кровотока степень 1Б. Толком не пойму серьезность ситуации, сказали срочно ложиться и капаться…Жалею, что не сходила повторно (платно)…Напугали, что надо лечь до выходных и начать срочно лечиться…Не могу не расстраиваться всю беременность было все хорошо, отличное самочувствие, а тут на тебе ни с того ни с сего…У кого так было? Такой диагноз? Помогли ли капельницы? КОГДА МЕНЯ ВЫПУСТЯТ?))) Читать далее →
Запутанная история. Допплер.
Вчера была на допплере, тк ставили раннее старение плаценты на скрининге. Результат — нарушение плодово-плацентарного кровотока 1б степени. Отправила меня гиря в стационар, в патологию пц. Сегодня повторили в пц УЗИ и допплер. Допплер показал отсутствие нарушений кровотока. Все в норме по сосудам. Только ребёнок отстаёт почти на 2 недели (учитывая мою позднюю Овкляцию я считаю 1 неделю. При этом сб в норме, ровное ритмичное, шевеления в норме, ктг в норме. Прописали барокамеру. Спросила у медсестры разве бывает так что… Читать далее →
Гемодинамические нарушения 1Б степени
Привет, мои хорошие! Пролежав 2 недели в стационаре, сходила я на контрольное УЗИ уже в мой родной 5ый роддом (до этого был закрыт на мойку, лежала в 3м), и допплер таки выявил преславутое нарушение пуповинного кровотока (1Б степень). К тому же плацентарный лактоген на нижней границе нормы — 3,9 (норма 4-10). В общем, поставили мне плацентарную недостаточность, сказали, надо малышу помочь немного. Определили на дневной стационар уже в этом роддоме, езжу на капельницы с озоном, вит. С и кокарбоксилазой. Плюс уколы… Читать далее →
Плодово-плацентарное нарушение кровотока 1Б степени
Всем привет!первый раз сходила на доплер 8го мая-33 недели было,в заключении написали признаки нарушения плодово-маточного кровтока первой степени и раннее стареннее плаценты-3 степень уже была на тот момент.меня отправили лечиться в больничку-актовегин(капельница),парацетан,кажется так называется-укол,+таблетки курантил.пролечились 10 дней,выписали,сказали сделать повторный доплер-сделали,он еще хуже- нарушение плодово плацентарного кровотока 1Б степени,опять в больничку,опять тоже самое….выписали,и вот завтра опять доплер,я очень переживаю,как бы он еще хуже не стал,а вдруг уже вторая степень,тогда что?в инете пишут что 2 и 3 степень-это кс.у когокакая степень нарушения… Читать далее →

нарушение фето-плацентарного кровотока 1Б степень
привет всем! прошу совета кто сталкивался, сделали сегодня узи, 32 недели а вес у малыша 1500 гр и рост 36 см, сделали доплер и написали что нарушен кровоток через пуповину ( по узи видно двукратное обвитие и еще тазовое предлежание…((((() в остальном все в норме и пропорции и плацента и тд тп…завтра после обеда пойду к врачу, но может у кого такое было — чем это грозит и что делать. узист сказал назначат капельницу скорей всего. спасибо заранее тем кто… Читать далее →

…
была я сегодня в жк,сделали ктг,напугали, что вдм не соответствует сроку,при этом ктг хорошее,анализы тоже,предыдущие все узи тоже… Сказали срочно идти на узи с доплером,поехали делать,по узи плод соответствует 34-35 неделям,а вот заключение доплера «1Б степень нарушения плодово-плацентарного кровотока» и че это значит? Читать далее →

Вот тебе и УЗИ..
Нам всего 34,5 недельки. В 32 недели были на УЗИ — степень зрелости плаценты была 1, однако нашли нарушение фето-плацентарного кровотока (1Б степени), назначали актовегин и повторное УЗИ через 2 недели. «Преждевременное старение плаценты, 3 степень зрелости и 1 степень кальциноза..» — итог сегодняшнего УЗИ. Как плацента могла так стремительно постареть за 2 недели??? Через неделю на КТГ — уже всего боюсь…. Читать далее →
Продолжение моей эпопеи с УЗИ
Привет, дорогие мои ББшечки. На этой неделе у меня было уже 4 УЗИ, 2 допплера и КТГ. Все результаты разные. Диагнозы варьируются от «в норме» до «просто капец». Что делать и кому верить, я уже не знаю. Итак… Читать далее →
допплер
Допплерометрия (допплер)Во время беременности, особенно в последнем триместре, врачи часто направляют беременную женщину на допплерометрию. Допплерометрия позволяет определить скорость кровотока в сосудах. Наиболее доступными и удобными сосудами для исследования являются артерии пуповины плода, маточные артерии, средняя мозговая артерия и аорта плода… Читать далее →
Плохой доплер.
3-е дополнение моего поста: Была на КТГ слава богу, всё в порядке! Но я в замешательстве: в ЖК советуют принимать Флебодию, я же сейчас начала принимать Актовегин в таблетках, после консультации с др.гинекологом. У меня почти 34 недели. Она же мне советовала принимать актовегин не более 2 недель. Получается сейчас уже неделю пропила его. Как быть? Логично наверное допить еще одну неделю актовегин? Вчера писала пост (см.ниже) о плохом доплере, сегодня позвонила в ЖК, чтобы узнать, что как мне быть… Читать далее →
Фетоплацентарная недостаточность 1б степени
Была на УЗИ у хорошего специалиста, он ставит ФПН 1б степени. Срок 21 неделя. Сказал нужно лечение. Из моей ЖК направили в стационар, а там говорят, что на этом сроке еще рано такие диагнозы ставить, сказали переделать УЗИ в ЖК в понедельник. Лечение пока не назначили.. Расскажите, пожалуйста, кому на таком сроке ставили ФПН 1б степени. Как лечились? Проситься на капельницы на дневной стационар? У меня со старшим сыном было нарушение плацентарно-маточного кровотока. И была замершая беременность на сроке 15… Читать далее →
Снижен маточно-плацентарный кровоток.
Девочки,у кого при доплерометрии было выявлено нарушение маточно-плацентарного кровотока,степень 1 А?Что вам назначали,искали ли причину?Сегодня выяснилось при узи,к врачу только в понедельник. Сейчас нашла такую фразу в инете- Наблюдения за беременными показали, что улучшения функции плаценты не наблюдается при таких формах, как нарушение маточно-плацентарного кровотока 1а степени, 2-ой и 3-ей степени. А вот при 1Б степени восстановление кровотока возможно . Читать далее →
Стационар
Снова решили меня в больницу упрятать.. Вчера на УЗИ с доплером была, бабульке, которая его делала не понравился наш кишечник, типа гиперэхогенный НМПК 1Б (нарушение маточно-плацентарного кровотока, типа кислорода не хватает что ли). Г говорит, чтобы я не волновалась, но в рд все равно сдалась, т.к. степень 1Б (типа если бы 1А была, она бы меня на дневной могла отправить). Сказала, что это может быть из-за инфекции какой-нить. А какая на фиг инфекция, если у меня все маски были в… Читать далее →
Эва
Я скопирую то, что писала три года назад в жж про свои превые «роды», ничего не исправляя, ткскть. для атмосферности… Читать далее →
Ходили на узи!
Вчера были на узи! Поехала как всегда в цир только не на ордынку а ан войковскую! зря…на ордынке узи намного лучше не сравнить даже…тут все было чернобелое какое то и фотки сделали только черно-белые! Правда личико нам доча не показала все равно закрыла аш 2-мя руками)))скромница)) весим мы 1792 рост 38 см лежит правильно обвитий нет)))малышечка моя))) но растроили меня, что проблемы с кровотоком. в заключении написали что нарушение фето-плацентарного кровотока 1Б степени((( правда гоорят что малышка все равно развивается… Читать далее →

Результаты УЗИ 32 недельки.
Вс е хорошо с малышкой,соответствует 31-32 неделям…но вот только . Обвитие пуповиной вокруг шеи плода двукратно Плодово-плацентарный кровоток снижен С-Д=3,6 ИР=0,72 это вобще непоняла четакое. Тазовое предлежание,на попе сидит,ножки у головки держит ручками….акробатка чтоле… Преждевременное созревание плаценты 2 степень зрелости Нарушение плодово-плацентарного кровотока 1Б степени ………… Ну вот…..Я расстроена конечно ужасно….муж говорит ненаводи панику,распутается,перевернется…но я как представлю там малышку ,ей же неудобно..(((((((( с этими петлями на шейке….. Девочки у кого было чтото подобное?… Читать далее →
Доплер…опять(
После диагноза УЗИ «старение плаценты», меня Г направила на дневной стационар, капали актовегин и пентоксифиллин курсом по 5 ампул каждого препарата. После курса лечения назначили доплер,однако один из показателей (мозговая артерия) была меньше нормы: мой показатель 40,0 а норма от 40,2 и эти 0,2 отклонения дали заключение о нарушении маточно — плацентарного кровотока 1Б степени. С данным заключением я поехала к акушерке в роддом, пить лекарства на моем сроке смысла нет, а курс актовегина и пентоксифиллина мне уже проделали, соответственно мне порекомендовали… Читать далее →
Нарушерие плацентарного кровотока
Добрый день! Беременность 34 недели. На УЗИ поставили нарушение плацентарного кровотока 1Б степени. Задержка роста плода на 6 дней. Плодовый кровоток не нарушен. Масса плода 1954, говорят, тоже мало и окружность живота маловата — 275. По анатомии плода всё в но….. Читать далее →
38 недель!!!
Мамочки, ещё совсем чуть-чуть осталось, прям даже не верится. Признаюсь честно немного подтрухиваю… хотя не пойму чего именно боюсь, не то самих родов, не то перемен в жизни, не то ответственности. Ещё боюсь что так мало знаю об уходе детском, но надеюсь что материнский инстинкт подскажет мне как всё правильно делать (а так же книга Комаровского). Я вот уже как неделю в декрете, так что закупки и подготовка идёт полным ходом. Вчера наконец то собрала пакеты для РД… Читать далее →
32 недельки нам.
Сегодня нам 32 недельки. Ходили позавчера на УЗИ. Боялась я ужасно туда идти. С малышкой все хорошо, весим 1751 грамм, рубец без дефектов. Головное предлежание….но нам без разницы как лежит малышка, так как все равно будет ПКС. А сейчас о грустном………. Сделали доплер мне еще…..Диагноз: нарушение маточно-плацентарного кровотока 1Б степени. Вчера была на приеме у врача. Она меня сразу направила на госпитализацию в роддом, сказала, что если до окончания недели ситуация с кровотоком не будет улучшаться, то могут сделать ЭКС……Сколько… Читать далее →
Доплер. Дубль два))
Сколько переживаний мне доставил этот предыдущий доплер, то старение плаценты, то нарушение маточно — плацентарного кровотока 1Б степени. В общем нервы, слезы,переживания, догадки(( Вчера сходила в перинатальный центр (все таки гос. учреждение) сделала доплер повторно и к моей великой радости дали заключение, что «нарушений не выявлено», все показатели в норме! Ура! Я так счастлива)) Не пришлось меня госпитализировать и пичкать меня и кроху таблетками. Г. говорит «ну все, жди своего часа Х дома»)) Читать далее →
типов плацентарных заболеваний | BIDMC из Бостона
Когда плацента прикрепляется слишком глубоко к стенке матки, это называется приросшей плацентой, инкрементом или перкретой, в зависимости от тяжести и глубины прикрепления плаценты. Риски включают кровотечение и последующие осложнения. Ребенку необходимо будет родить путем кесарева сечения до положенного срока. А поскольку плаценту будет трудно отделиться от стенки матки, часто требуется гистерэктомия (удаление матки).
Приросшая плацента
Приросшая плацента возникает, когда плацента прикрепляется слишком глубоко к стенке матки, но не проникает в мышцу матки.
Самые тяжелые осложнения возникают при родах. При беременности без аномалий плаценты плацента обычно отделяется от стенки матки сразу после рождения. При приросшей плаценте часть или вся плацента остается прикрепленной, что может вызвать серьезную кровопотерю после родов. Если заболевание диагностируется во время беременности, пациенткам, скорее всего, потребуется раннее кесарево сечение с последующей гистерэктомией.Приросшая плацента является наиболее частым из трех патологических состояний плаценты, составляя примерно 75% всех случаев.
Конкретная причина приросшей плаценты неизвестна, но она часто связана с предлежанием плаценты и предыдущими родами кесарева сечения. Кесарево сечение увеличивает вероятность в будущем приросшей плаценты, и чем больше кесарева сечения, тем больше это увеличение. Многократное кесарево сечение в анамнезе встречается более чем в 60% случаев приросшей плаценты. Другими факторами риска являются пожилой возраст матери и перенесенные ранее операции на матке.
Симптомы:
Приросшая плацента часто не вызывает никаких признаков или симптомов во время беременности, хотя может возникнуть вагинальное кровотечение в третьем триместре.
Диагноз:
Приросшая плацента обнаружена на УЗИ.
Лечение:
Если вам поставлен диагноз «приросшая плацента», ваша акушерская помощь будет передана группе специалистов, специализирующихся на патологиях плаценты. В эту группу входят специалисты в области медицины плода и матери, урологии, гинекологической онкологии, интервенционной радиологии, акушерской анестезии, реанимации, медсестер и банка крови.Во время родов обычно рекомендуется гистерэктомия.
Плаценты Increta и Percreta
Прирост плаценты возникает, когда плацента прорастает, по крайней мере, на полпути сквозь стенку матки и прикрепляется к мышце матки. Из всех случаев приращения, инкремента и перкреты инкрета происходит примерно в 15% случаев.
Перкрета плаценты возникает, когда плацента полностью прорастает через стенку матки; в некоторых случаях плацентарная ткань будет продолжать прорастать в близлежащие органы малого таза, включая мочевой пузырь или толстую кишку.Плацента percreta является наименее распространенным типом плацентарных нарушений, проявляясь примерно в 5% всех этих случаев.
Самые тяжелые осложнения возникают при родах. При беременности без аномалий плаценты плацента обычно отделяется от стенки матки сразу после рождения. При инкременте и перкрете плаценты часть или вся плацента остается прикрепленной, что может вызвать серьезную кровопотерю после родов. Если заболевание диагностируется во время беременности, пациенткам, скорее всего, потребуется раннее кесарево сечение с последующей гистерэктомией.
Симптомы Increta и Percreta:
Прирост и перкрета плаценты часто не вызывают никаких признаков или симптомов во время беременности, хотя во время третьего триместра может возникнуть вагинальное кровотечение.
Диагноз:
Эти состояния обычно диагностируются с помощью ультразвука. В некоторых случаях акушерская бригада может порекомендовать магнитно-резонансную томографию (МРТ). МРТ безболезненна и безопасна для вас и вашего ребенка.
Лечение:
Если вам поставлен диагноз «инкремента плаценты» или «перкрета», акушерское обслуживание будет передано группе специалистов, специализирующихся на патологиях плаценты.В эту группу входят специалисты в области медицины плода и матери, урологии, гинекологической онкологии, интервенционной радиологии, акушерской анестезии, реанимации, медсестер и банка крови. Во время родов, вероятно, потребуется гистерэктомия.
Нарушения плаценты
На протяжении всей беременности вам необходимо получать надлежащую дородовую медицинскую помощь. Регулярные посещения врача-дородового врача могут иметь большое значение для обеспечения здоровья как вам, так и вашего ребенка. Регулярные приемы на прием также могут помочь выявить любые осложнения, которые могут возникнуть во время беременности, например, нарушения плаценты. Необходимо как можно скорее решить проблемы с плацентарными расстройствами, поскольку они могут быть очень вредными как для вас, так и для здоровья вашего ребенка.
Что такое плацента?
Плацента — это плоский орган круглой формы, который обеспечивает развивающийся плод кислородом и важными питательными веществами. Во время беременности плацента развивается из тех же клеток, что и ребенок, и прикрепляется к внутренней стенке матки. Кровеносные сосуды соединяют плаценту с вашим кровоснабжением, позволяя вашему ребенку расти и развиваться на протяжении всей беременности. Иногда плацента формируется неправильно или прикрепляется к неправильной части стенки матки.Такие плацентарные нарушения могут возникать на протяжении всей беременности и, если их не лечить, могут вызвать серьезные осложнения для здоровья.
Отслойка плаценты
Отслойка плаценты — одно из наиболее частых нарушений плаценты, встречающееся в 1 из 100 беременностей. Часто возникает в третьем триместре. Отслойка плаценты происходит, когда плацента начинает отделяться от стенки матки еще до рождения ребенка. Существует разная степень отслойки плаценты: плацента может отделяться на небольших участках или полностью отделяться от матки.
Что вызывает отслойку плаценты?
К сожалению, причина отслойки плаценты остается неизвестной. Определенные факторы, по-видимому, способствуют развитию расстройства, включая травму живота, преждевременный разрыв плодных оболочек или курение во время беременности.
Симптомы отслойки плаценты
Симптомы отслойки плаценты включают:
- вагинальное кровотечение
- Боль или болезненность в матке
- Боль в животе
Проблемы, связанные с отслойкой плаценты
Отслойка плаценты связана с определенными осложнениями как для вас, так и для вашего ребенка.Если плацента полностью отделяется от стенки матки, это может лишить ребенка кислорода и питательных веществ, помешать развитию плода или даже вызвать мертворождение. Женщины, перенесшие отслойку плаценты, подвергаются повышенному риску преждевременных родов и осложнений у новорожденных.
Лечение отслойки плаценты
Лечение зависит от степени тяжести отслойки плаценты, а также от того, есть ли у вас кровотечение или схватки. Ваш лечащий врач, скорее всего, будет наблюдать за вами и попросить воздержаться от физических нагрузок.Если вы доношены или ваш ребенок находится в тяжелом состоянии, может быть выполнено кесарево сечение.
Превышение плаценты
Также довольно распространенное осложнение беременности, предлежание плаценты возникает, когда плацента лежит внизу матки, а не вверху. В результате плацента может лежать рядом с шейкой матки или закрывать ее, блокируя выход ребенка. Если плацента покрывает всю шейку матки, это называется полным предлежанием плаценты.Если плацента покрывает только часть шейки матки, это называется краевым предлежанием плаценты.
Что вызывает предлежание плаценты?
Причина предлежания плаценты также неизвестна. Однако чаще встречается у женщин, которые:
- дым во время беременности
- имеют близнецов или близнецов
- перенесли операцию на матке или кесарево сечение
Симптомы предлежания плаценты
Обычно предлежание плаценты сопровождается очень немногими симптомами.Обычно это обнаруживается во время обычного пренатального тестирования. Предлежание плаценты иногда вызывает вагинальное кровотечение.
Осложнения, связанные с предлежанием плаценты
Поскольку предлежание плаценты блокирует вход в шейку матки, это может вызвать серьезные проблемы, когда ваш ребенок растет и готовится к рождению. Плацента может разорваться, и ребенок станет уязвимым для инфекции. Разорванная плацента также может вызвать сильное кровотечение и схватки, что может привести к преждевременным родам.
Лечение предлежания плаценты
90% случаев предлежания плаценты разрешаются без лечения.Ваш лечащий врач будет следить за вами с помощью ультразвука, чтобы проверить, переместилась ли плацента обратно в верхнюю часть матки. Если состояние не проходит само по себе и вы начинаете страдать от схваток, ваш врач может принять решение принять меры.
Доношенным женщинам может быть рекомендовано кесарево сечение для предотвращения любого возможного кровотечения. Если вам еще не исполнилось 34 недели, ваш лечащий врач может прописать вашему ребенку кортикостероиды для увеличения емкости легких или он может выполнить экстренное кесарево сечение.
Приросшая плацента
Приросшая плацента возникает, когда плацента слишком плотно прикрепляется к внутренней стенке матки. Это редкое заболевание, которое встречается только у 1 из 5000 беременностей и связано с серьезными осложнениями. Существует три варианта приросшей плаценты:
- Accreta: Это происходит, когда плацента прикрепляется к мышце внутри стенки матки.
- Increta: Это происходит, когда плацента прикрепляется через мышцу стенки матки.
- Percreta: Это происходит, когда плацента проталкивается через стенку матки и прикрепляется к другим органам, например, к мочевому пузырю.
Причины появления нароста плаценты?
К сожалению, причина приросшей плаценты и ее варианты неизвестны. Это состояние чаще встречается у женщин с предлежанием плаценты или ранее перенесших кесарево сечение.
Симптомы приросшей плаценты
Симптомы приросшей плаценты проявляются во время родов.В частности, это связано с массивным маточным кровотечением и схватками.
Осложнения приросшей плаценты
Приросшая плацента связана с тяжелыми осложнениями. Поскольку плацента так прочно прикреплена к матке, вам может быть сложно доставить плаценту после родов. Возможно, что матка будет повреждена или разорвана, когда вы попытаетесь выйти из последа плаценты. Приросшая плацента также вызывает прекращение сокращений, возникающих после родов.Эти сокращения играют роль в минимизации кровопотери. В результате срастание плаценты может вызвать серьезное кровотечение.
Лечение приросшей плаценты
Если вы страдаете от приросшей плаценты, ваш лечащий врач попытается вывести плаценту из матки после рождения. Если это невозможно, вам может потребоваться гистерэктомия, чтобы предотвратить массивное кровотечение. Если приросшая плацента диагностирована до родов, вам могут сделать кесарево сечение.Это поможет минимизировать кровопотерю.
Плацентарное расстройство Википедия
A Болезнь плаценты — это любое заболевание, нарушение или патология плаценты. [1] [2]
Ишемическая болезнь плаценты приводит к прикреплению плаценты к стенке матки с недостаточной перфузией, вызывая ишемию матки и плаценты. Если этот термин охватывает патологию, связанную с преэклампсией, отслойкой плаценты и задержкой внутриутробного развития (ЗВУР). [3] Известно, что эти факторы являются основной патофизиологической причиной заболевания плаценты.Считается, что это связано с более чем половиной преждевременных родов. [4]
Нарушения, присутствующие в спиральных артериях, приводят к более высокой скорости кровотока, что, в свою очередь, приводит к разрыву ворсинок матери. [5] Которые запускают высвобождение молекул прокоагулятора в кровоток, вызывая действие каскада коагуляторов, что в конечном итоге приводит к инфаркту плаценты. [5] Факторы риска, такие как диабет, хроническое артериальное давление и многоплодная беременность, могут увеличить риск развития плацентарной болезни. [3] Кроме того, внезапная травма может увеличить риск отслойки плаценты, которая совпадает с заболеванием плаценты. [6]
Целевого лечения плацентарной болезни не существует. Механизмы ассоциативной профилактики могут быть методом минимизации риска развития болезни на ранних сроках беременности.
Признаки и симптомы []
Аномальные спиральные артерии приводят к снижению уровня диффузии кислорода через ворсинки плаценты, [5] , что вызывает хроническую гипоксию.Аномальная инвазия трофобластов, [5] приводит к общей маточно-плацентарной недостаточности и маточно-плацентарной недостаточной перфузии. Это связано с уменьшением васкуляризации, снижением уровня доставки питательных веществ к плоду. [7] Также случаи мертворождения могут быть связаны с плацентарной болезнью. [8]
Причины []
Считается, что преэклампсия связана с заболеванием плаценты, а также задержка внутриутробного развития (ЗВУР) и отслойка плаценты являются факторами риска, ведущими к заболеванию плаценты. [9] Особенно, когда эти симптомы проявляются на ранних сроках беременности. [3] Аномальная инвазия клеток трофобласта, отсутствие важных факторов роста, таких как фактор роста эндотелия сосудов (VEGF) и фактор роста плаценты (PlGF), связаны с началом плацентарной болезни. [10]
Факторы риска []
Факторы риска, связанные с заболеванием плаценты, следующие: [3]
- Курение сигарет и употребление других наркотиков, например кокаина.
- Сахарный диабет
- Возраст матери до 20 лет или старше 35 лет
- Многоплодие
- Хроническое высокое кровяное давление
- Избыточный вес или ожирение
Кроме того, хроническая болезнь почек, коллагеновая болезнь сосудов и тромбофилия увеличивают риск развития плацентарной болезни. [7] Более того, подвергаясь тяжелой травме в период беременности, быстрое ускорение и замедление, а также сдавливание матки увеличивают риск отслойки плаценты, что, в свою очередь, приводит к ее развитию. [6]
Адгезия / проникновение []
Воспалительное / инфекционное []
Развитие плаценты []
Закупорка зева []
Сосудистые []
Неопластические []
Трофобластические новообразования происходят из трофобластической ткани. Примеры включают:
Механизм []
При плацентарной болезни есть аномалии в спиральных артериях матки, где не расширяется терминальная часть спинномозговых артерий.Это приводит к уменьшению количества кислорода, переносимого через ворсинки матери в межворсинчатое пространство. Отсутствие терминальной дилатации и наклонной скорости кровотока вызывают измельчение ворсинок в материнскую кровь, высвобождение коагулянтов крови, активирующих каскад свертывания. Что затем приводит к закупорке кровеносных сосудов, вызывая инфаркт плаценты. [5]
Диагноз []
Заболевание плаценты можно диагностировать с помощью таких технологий, как пренатальное ультразвуковое исследование и инвазивное тестирование плода.Размер плода учитывается при ультразвуковом исследовании с точки зрения ограничения внутриутробного развития (ЗВУР). В комплексе с учетом материнского анамнеза. [7]
Профилактика []
Следующие факторы могут быть связаны со снижением вероятности развития плацентарной болезни: [10]
- Использование аспирина может снизить риски, связанные с преэклампсией
- Низкое потребление кальция может снизить риск преэклампсии
- Снижение окислительного стресса в организме
- Прием поливитаминов для беременных
Лечение []
Лечение плацентарной болезни потребует преждевременных родов, чтобы избежать мертворождения.
Эпидемиология []
Плацентарная болезнь чаще встречается при недоношенных сроках, чем при доношенных. [9] Что приводит к серьезным травмам как матери, так и новорожденного. [10] Женщины, перенесшие заболевание плаценты во время первой беременности, имеют повышенный риск прогрессирования заболевания во время будущих беременностей. [11] Начало заболевания в первом триместре приводит к преждевременным родам недоношенного ребенка. [12] Преэклампсия диагностируется у 3-5% беременных, что подвергает их риску развития плацентарной болезни. Vintzileos A, Ananth, C (2014). «Прогнозирование ишемической плацентарной болезни в первом триместре». Семинары по перинатологии . 38 (1): 159–166. DOI: 10.1053 / j.semperi.2014.03.006. PMID 24836828.
Внешние ссылки []
.плацентарных расстройств Википедия
A Болезнь плаценты — это любое заболевание, нарушение или патология плаценты. [1] [2]
Ишемическая болезнь плаценты приводит к прикреплению плаценты к стенке матки с недостаточной перфузией, вызывая ишемию матки и плаценты. Если этот термин охватывает патологию, связанную с преэклампсией, отслойкой плаценты и задержкой внутриутробного развития (ЗВУР). [3] Известно, что эти факторы являются основной патофизиологической причиной заболевания плаценты.Считается, что это связано с более чем половиной преждевременных родов. [4]
Нарушения, присутствующие в спиральных артериях, приводят к более высокой скорости кровотока, что, в свою очередь, приводит к разрыву ворсинок матери. [5] Которые запускают высвобождение молекул прокоагулятора в кровоток, вызывая действие каскада коагуляторов, что в конечном итоге приводит к инфаркту плаценты. [5] Факторы риска, такие как диабет, хроническое артериальное давление и многоплодная беременность, могут увеличить риск развития плацентарной болезни. [3] Кроме того, внезапная травма может увеличить риск отслойки плаценты, которая совпадает с заболеванием плаценты. [6]
Целевого лечения плацентарной болезни не существует. Механизмы ассоциативной профилактики могут быть методом минимизации риска развития болезни на ранних сроках беременности.
Признаки и симптомы []
Аномальные спиральные артерии приводят к снижению уровня диффузии кислорода через ворсинки плаценты, [5] , что вызывает хроническую гипоксию.Аномальная инвазия трофобластов, [5] приводит к общей маточно-плацентарной недостаточности и маточно-плацентарной недостаточной перфузии. Это связано с уменьшением васкуляризации, снижением уровня доставки питательных веществ к плоду. [7] Также случаи мертворождения могут быть связаны с плацентарной болезнью. [8]
Причины []
Считается, что преэклампсия связана с заболеванием плаценты, а также задержка внутриутробного развития (ЗВУР) и отслойка плаценты являются факторами риска, ведущими к заболеванию плаценты. [9] Особенно, когда эти симптомы проявляются на ранних сроках беременности. [3] Аномальная инвазия клеток трофобласта, отсутствие важных факторов роста, таких как фактор роста эндотелия сосудов (VEGF) и фактор роста плаценты (PlGF), связаны с началом плацентарной болезни. [10]
Факторы риска []
Факторы риска, связанные с заболеванием плаценты, следующие: [3]
- Курение сигарет и употребление других наркотиков, например кокаина.
- Сахарный диабет
- Возраст матери до 20 лет или старше 35 лет
- Многоплодие
- Хроническое высокое кровяное давление
- Избыточный вес или ожирение
Кроме того, хроническая болезнь почек, коллагеновая болезнь сосудов и тромбофилия увеличивают риск развития плацентарной болезни. [7] Более того, подвергаясь тяжелой травме в период беременности, быстрое ускорение и замедление, а также сдавливание матки увеличивают риск отслойки плаценты, что, в свою очередь, приводит к ее развитию. [6]
Адгезия / проникновение []
Воспалительное / инфекционное []
Развитие плаценты []
Закупорка зева []
Сосудистые []
Неопластические []
Трофобластические новообразования происходят из трофобластической ткани. Примеры включают:
Механизм []
При плацентарной болезни есть аномалии в спиральных артериях матки, где не расширяется терминальная часть спинномозговых артерий.Это приводит к уменьшению количества кислорода, переносимого через ворсинки матери в межворсинчатое пространство. Отсутствие терминальной дилатации и наклонной скорости кровотока вызывают измельчение ворсинок в материнскую кровь, высвобождение коагулянтов крови, активирующих каскад свертывания. Что затем приводит к закупорке кровеносных сосудов, вызывая инфаркт плаценты. [5]
Диагноз []
Заболевание плаценты можно диагностировать с помощью таких технологий, как пренатальное ультразвуковое исследование и инвазивное тестирование плода.Размер плода учитывается при ультразвуковом исследовании с точки зрения ограничения внутриутробного развития (ЗВУР). В комплексе с учетом материнского анамнеза. [7]
Профилактика []
Следующие факторы могут быть связаны со снижением вероятности развития плацентарной болезни: [10]
- Использование аспирина может снизить риски, связанные с преэклампсией
- Низкое потребление кальция может снизить риск преэклампсии
- Снижение окислительного стресса в организме
- Прием поливитаминов для беременных
Лечение []
Лечение плацентарной болезни потребует преждевременных родов, чтобы избежать мертворождения.
Эпидемиология []
Плацентарная болезнь чаще встречается при недоношенных сроках, чем при доношенных. [9] Что приводит к серьезным травмам как матери, так и новорожденного. [10] Женщины, перенесшие заболевание плаценты во время первой беременности, имеют повышенный риск прогрессирования заболевания во время будущих беременностей. [11] Начало заболевания в первом триместре приводит к преждевременным родам недоношенного ребенка. [12] Преэклампсия диагностируется у 3-5% беременных, что подвергает их риску развития плацентарной болезни. Vintzileos A, Ananth, C (2014). «Прогнозирование ишемической плацентарной болезни в первом триместре». Семинары по перинатологии . 38 (1): 159–166. DOI: 10.1053 / j.semperi.2014.03.006. PMID 24836828.
